Bài viết Biến chứng của peel hóa chất là gì và cách xử lý những biến chứng được biên dịch bởi Bs Phạm Tăng Tùng từ Sách “PEEL HÓA CHẤT VÀ CÁC THỦ THUẬT TRONG THẨM MỸ DA” của tác giả Maria Claudia Almeida Issa và Bhertha Tamura.
1. TÓM TẮT
Peel hóa chất là thủ thuật trong đó hóa chất peel được bôi lên da nhằm làm bong da có kiểm soát kèm theo quá trình tân tạo collagen diễn ra sau đó, đặc tính này được xem là phương tiện để áp dụng để điều trị mụn, rối loặn sắc tố và lão hóa ánh sáng (Ni- kalji, J Cutan Aesthet Surg 5(4):254- 260,2012). Kết quả điều trị và biến chứng tùy thuộc vào độ sâu của tổn thương, peel càng sâu càng có hiệu quả đồng thời nguy cơ bị biến chứng càng cao.
Biến chứng thường xảy ra hơn đối với những bệnh nhân có da tối màu, nhiều hơn đối với một số loại chất peel, và do phơi bày với ánh sáng mặt trời (Nikalji, J Cutan Aesthet Surg 5(4):254-260,2012). Các biến chứng có rất nhiều loại khác nhau từ kích ứng da nhẹ, không đều màu da cho đến hình thành sẹo lâu dài. Trường hợp biến chứng đe dọa đến tính mạng là rất hiếm khi xảy ra. Hiểu biết về những biến chứng có thể xảy ra rất quan trọng để giúp chúng ta có thể dự phòng, hạn chế để xảy ra biến chứng (Gadelha và Costa, Dermatologia cirurgia dermatologica, 2nd edn. Ath- eneu, São Paulo, 2009).
Phù nề, đau, đỏ da kéo dài, ngứa, phản ứng dị ứng, viêm nang lông/mụn trứng cá, nhiễm trùng, tái nhiễm her- pes, giảm sắc tố và tăng sắc tố, đường giới hạn giữa 2 vùng da khác màu, và sẹo là những biến chứng sẽ được bàn luận trong chương này.
Bước đầu tiên để tránh biến chứng xảy ra là nhận diện được những bệnh nhân có nguy cơ gặp biến chứng, từ đó có thể dự đoán và ngăn ngừa biến chứng có thể xảy ra, và nếu có xảy ra biến chứng thì phải điều trị sớm nhất có thể.
2. NỘI DUNG
- Giới thiệu
- Những biến chứng có thể xảy ra đối với tất cả loại peel
- Biến chứng riêng đối với từng loại peel
- Kết luận
- Ghi nhớ
- Tham khảo
3. GIỚI THIỆU
Peel hóa chất là một thủ thuật sử dụng hóa chất có nồng độ xác định bôi lên da để gây phá hủy có kiểm soát các lớp tế bào của da kèm theo sau đó là quá trình tân tạo và tổ chức lại, nhờ đó sẽ giúp cải thiện cấu trúc của da và những bất thường ở bề mặt da (Anitha 2010). Phương pháp này được sử dụng những năm gần đây để phục hồi da cho những bệnh nhân ngoại viện cũng như để điều trị các bệnh lí da (Schur- er và Wiest 2006). Một thủ thuật peel phải cân nhắc nhiều yếu tố khác nhau dựa trên hiểu biết rõ cấu trúc mục tiêu và tình trạng da của bệnh nhân, như phân loại hóa học của chất peel, nồng độ, tần suất peel, và áp lực peel (Fisch- er 2010).
Peel hóa học được phân thành peel nông, trung bình và sâu tùy thuộc vào độ sâu mà hóa chất có thể xâm nhập xuống được (Landau 2008). Trong peel nông, hóa chất chỉ xâm nhập vào lớp thượng bì và được sử dụng để cải thiện điều trị với nhiều loại bệnh bao gồm mụn trứng cá, nám má, rối loạn sắc tố và tổn thương ánh sáng. Với peel trung bình, hóa chất có thể xâm nhập đến lớp bì nhú và được sử dụng cho các rối loạn sắc tố, dày sừng ánh sáng đa điểm và sẹo nông. Còn trong peel sâu, hóa chất xâm nhập đến lớp bì lưới và có thể được sử dụng đối với lão hóa ánh sáng nặng, nếp nhăn sâu và sẹo. (Rendon 2010).
Kết quả đạt được và biến chứng tỉ lệ với mức độ peel. Mặc dù peel sâu có thể mang lại kết quả tốt hơn nhưng peel trung bình có thể cho phép thu được kết quả rất tốt với ít nguy cơ hơn so với peel sâu (Camacho 2005). Trước khi bắt đầu thực hiện phương pháp này trong thực hành chuyên khoa của mình, bạn phải hiểu rằng cũng giống như những thủ thuật y khoa khác peel hóa học cũng có rất nhiều tác dụng phụ tiềm ẩn.
Biến chứng khi peel hóa học có thể xảy ra dù được tiến hành một cách có kiểm soát. Các bác sĩ chuyên khoa da phải hiểu rõ các loại peel và đưa ra phác đồ chăm sóc sau thủ thuật dựa trên phân loại da của bệnh nhân (Brody 2001). Biến chứng thường xảy ra nhiều đối vơi bệnh nhân có phân loại da tối màu, xảy ra nhiều đối với một số loại hóa chất hơn và khi phơi bày ánh sáng (Nikalji 2012). Trường hợp biến chứng đe dọa đến tính mạng là rất hiếm khi xảy ra. Hiểu biết về những biến chứng có thể xảy ra rất quan trọng để giúp chúng ta có thể dự phòng, hạn chế để xảy ra biến chứng.
Bước đầu tiên để tránh biến chứng xảy ra là nhận diện được những bệnh nhân có nguy cơ gặp biến chứng, từ đó có thể dự đoán và ngăn ngừa biến chứng có thể xảy ra, và nếu có xảy ra biến chứng thì phải điều trị sớm nhất có thể. Những bệnh nhân có nguy cơ cao là những người có phân loại da tối màu với nguy cơ bị tăng sắc tố sau viêm; người có da dễ tổn thương hoặc tiền sử bị viêm da cơ địa; tiền sử nhạy cảm ánh sáng hoặc tăng sắc tố sau viên; da khô; làm việc ngoài trời; đang sử dụng thuốc nhạy cảm với ánh sáng; tiền sử sẹo lồi, chậm lành vết thương (hình 1) hoặc nhiễm herpes; người gần đây có sử dụng isotretinoin; người có kỳ vọng phi thực tế; bệnh nhân
Bảng 1: biến chứng phổ biến của tất cả các loại peel
| Đỏ da kéo dài | Giãn mạch |
| Tổn thương ổ mắt | Nhiễm trùng |
| Phù nề | Tái nhiễm herpes |
| Đau và bỏng rát | Mụn thịt (milia) |
| Ngứa Đường ranh giới giữa | 2 vùng da khác màu |
| Viêm nang lông/ mụn | Thay đổi cấu trúc da |
| Phản ứng dị ứng | Giảm sắc tố |
| Nổi mụn nước | Tăng sắc tố |
| Bầm máu | Sẹo |
không hợp tác và hay om sòm, và những người có rối loạn tâm thần (Anitha 2010).

Việc lựa chọn kĩ thuật peel phù hợp dựa vào việc khám cẩn thận da tổn thương của bệnh nhân và kĩ thuật được lựa chọn để điều trị phải mang lại lợi ích cao hơn so với nguy cơ. Quy trình điều trị cuối cùng nên được cá nhân hóa tùy theo nhu cầu của bệnh nhân (Mataraso và Glogau 1991). Mặc dù trên thực tế các biến chứng có thể xảy ra nhưng thủ thuật peel da vẫn đóng vai trò quang trọng trong điều trị các bệnh lí cụ thể của da mà các phương pháp phẫu thuật tiêu chẩn không thể xử lí tốt được (Litton và Trinidad 1981).
Để tránh những tình huống xấu xảy ra trong tương lai, cần lấy phiếu đồng thuận của bệnh nhân và chụp ảnh bệnh nhân dưới ánh sáng thích hợp ở tất cả bệnh nhân (Anitha 2010). Bên cạnh đó, cần nhắc nhở bệnh nhân không nên xếp những sự kiện quan trọng của họ trong ít nhất 5 ngày sau peel nông (Khunger 2009), 20 ngày sau peel trung bình, và 30 ngày sau peel sâu. Các biến chứng quan trọng được mô tả trong bảng 1.
4. NHỮNG BIẾN CHỨNG CÓ THỂ XUẤT HIỆN Ở TẤT CẢ CÁC LOẠI PEEL
4.1. Đỏ da kéo dài
Đỏ da là dấu hiệu bình thường sau tất cả các loại peel, nhưng đỏ da kéo dài là hậu quả của sự giãn mạch, điều này cho thấy đã có sự tăng sản mô sợi do bị kích thích trong một khoảng thời gian dài. Do đó có thể làm cho da trở nên dày và tạo sẹo (Nikalji 2012).
Một vài nguyên nhân gây ra tình trạng đỏ da kéo dài được biết là bệnh nhân có sử dụng retinoin bôi ngay trước và sau khi làm thủ thuật, uống isotretinoin trước khi làm thủ thuật, uống thức uống có cồn (Spira 1974), viêm da tiếp xúc, nhạy cảm tiếp xúc, và một vài bệnh da trước đó (trứng cá đỏ, viêm da cơ địa, lupus ban đỏ).
Peel trung bình và peel sâu có xu hướng dễ bị đỏ da kéo dài hơn. Đỏ da thường biến mất sau 3-5 ngày khi peel nông, 15-30 ngày khi peel trung bình và 60-90 ngày sau peel sâu (Mon- heit 2004).
Đỏ da kéo dài phải được xử lí càng sớm càng tốt ngay khi mà nó được chẩn đoán với steroid bôi mạnh trong 1-2 tuần, sử dụng mủ và chống nắng, và chất làm mềm liên tục. Thỉnh thoảng, có thể dùng phấn phủ màu da để che da đỏ trong thời gian điều trị. Tiêm steroid vào sang thương, uống hoặc tiêm bắp steroid cũng có thể được sử dụng trong những trường hợp không đáp ứng. Đỏ da kéo dài có xu hướng đáp ứng tốt với các máy IPL hoặc PDL (Tung và Rubin 2011).
Điều chỉnh kì vọng của bệnh nhân trước khi tiến hành thủ thuật à bắt buộc vì bệnh nhân sẽ đánh giá tốt nếu được thông tin về kết quả và những vấn đề có thể xảy ra trong khoảng thời gian sau peel (Levy và Emer 2012).
4.2. Tổn thương mắt
Nếu vô tình để dính bất kì hóa chất nào vào mắt thì có thể ngay lập tức gây tổn thương giác mạc, do đó các bác sĩ phải hết sức cẩn thận khi peel ở vùng quanh mắt. Một khi lỡ bị dính hóa chất vào mắt thì ngay lập tức rửa mắt với dung dịch saline để tránh gây tổn thương giác mạc. Nếu bị dính vào mắt khi peel phenol thì nên rửa mắt bằng sử dụng dầu khoáng thay vì sa- line (Nikalji 2012).
Một cách tiếp cận để giúp hạn chế biến chứng này là có sẵn tăm bông để nhanh chóng loại bỏ những giọt nước mắt nằm cạnh mí và một bơm tiêm chứa đầy saline để sẵn trong trường hợp bị dính acid vào mắt (Tung và Rubin 2011).
Đã có những trường hợp bị bị lộn mí mắt do sẹo được báo cáo ở những bệnh nhân được peel phenol, và lộn mí mắt dưới cũng đã được báo cáo đã xảy ra ở những bệnh nhân peel sâu kèm với phẫu thuật thẩm mỹ ở vùng mí mắt (Dailey 1998). Những yếu tố nguy cơ là bệnh nhân lớn tuổi da không còn săn chắc, bệnh nhân có tiền sử phẫu thuật thẩm mĩ vùng mí mắt trước đó, và bệnh nhân có da mỏng (Nikalji 2012). Trong hầu hết trường hợp, biến chứng này có thể tự giới hạn (tự lành) và không cần điều trị đặc hiệu nào, chỉ cần chăm sóc bảo tồn (massage vùng da dưới mí, vỗ nhẹ mí mắt đặc biệt vào buổi tối và bảo vệ nhãn cầu với nước mắt nhân tạo (Mendelsohn 2002).
4.3. Phù nề
Tất cả những hóa chất được sử dụng để có thể gây phù nề, mặc dù biến chứng này thường xảy ra hơn khi peel sâu. Phù nề là biến chứng có thể dự đoán được và xuất hiện từ 24-72h sau khi làm thủ thuật, và nó có thể mất vài ngày để phục hồi. Thông thường chỉ bị phù nhẹ, nhưng phù có thể tương đối nhiều ở vùng da gần mắt. Dự đoán trước cho bệnh nhân là cách giúp họ cảm thấy đỡ lo lắng hơn một khi biến chứng này xảy ra. Sử dụng nước đá, kháng histamine (loratadine 10mg, hydroxyzine 25mg, diphenhydramine 25-75 mg buổi tối), và chăm sóc vết thương hợp lí là những cách để tránh tình trạng phù nề nặng. Đối với những bệnh nhân bị phù nề nặng nên sử dụng steroid hệ thống như prednisolone hoặc methylprednisolone. Một vài bác sĩ chọn việc sử dụng steroid hệ thống để dự phòng phù nề nhưng có thể sẽ làm chậm lành vết thương (Tung và Rubin 2011).đau nhiều hơn và đau tăng lên dần nhiều giờ sau thủ thuật, duy trì tối đa từ 8-12h (Tung và Rubin 2011). Phơi nắng kéo dài, bôi không đủ chống nắng, sử dụng retinoid bôi hoặc gly- colic acid ngay sau khi peel có thể đưa đến biến chứng này (Nikalji 2012). Một cách khó hiểu, trong một vài trường hợp, chất chống nắng có thể tự nó gây nhạy cảm tiếp xúc hoặc viêm da kích ứng (Uday 2007). Bệnh nhân thường có cảm giác đau và rát bỏng thường ngay trong quá trình peel nếu có da kiểu nhạy cảm.
Áp nước đá lạnh ngay sau khi làm thủ thuật giúp giảm đau và cảm giác bỏng rát (Nikalji 2012). Đối với peel sâu thì cần phải sử dụng gây tê mạnh cho bệnh nhân. Tương tự, bôi kem calamine có thể giúp làm mềm da. Có thể sử dụng teroid bôi như hydrocortisone hoặc fluticasone để giảm viêm, sử dụng chất dưỡng ẩm, và chống nắng để hạn chế tình trạng tăng sắc tố sau viêm (Nikalji 2012).
4.4. Đau và rát bỏng
Đau là biến chứng có thể dự
4.5. Ngứa
Ngứa do quá trình tái tạo đoán được và là biến chứng thường gặp khi peel trung bình và peel sâu. Mức độ đau dao động khác nhau giữa các bệnh nhân, và nó có thể ở mức độ từ rất thấp đến rất cao. Trong peel trung bình, đau kéo dài chỉ trong một vài phút sau khi bôi hóa chất, và thường không cần phải dùng thuốc giảm đau cho bệnh nhân. Trong quá trình làm thủ thuật có thể dùng lidocaine 2.5% + prilocaine 2.5% hoặc lidocaine 4% để giúp bệnh nhân giảm đau mà không ảnh hưởng gì đến sự xâm nhập vào da của hóa chất peel. Peel sâu thường gây thượng bì, thường bắt đầu trong 2 tuần đầu tiên sau điều trị và kéo dài trong khoảng 1 tháng, triệu chứng này thường xuất hiện sau peel trung bình và peel sâu. Nếu xuất hiện nó có thể làm nặng thêm tình trạng đỏ da và mủ; cẩn thận vì có thể có khả năng do dị ứng tiếp xúc với kem bôi dùng để chăm sóc vết thương (Tung và Rubin 2011). Một vài bệnh nhân cảm thấy rất khó chịu khi ngứa do đó nên cho bệnh nhân uống kháng histamine và bôi kem hydrocortisone. Để tránh gây teo da và giãn mạch cần lưu ý khi sử dụng steroid có chứa flo.
4.6. Viêm da và mụn
Đối với bệnh nhân có da dễ tổn thương thì peel hóa chất có thể làm bùng phát viêm nang lông hoặc mụn trứng cá. Thời gian ngắn sau khi peel, rất nhiều sẩn đỏ có thể xuất hiện, hầu hết các trường hợp là do sử dụng dưỡng ẩm trong thời gian này. Điều trị đối với tình trạng này tương đối khó khăn do hầu hết những kem bôi trị mụn gây kích ứng đối với da đang hồi phục. Kháng sinh đường uống (tetracycline 500mg 2 lần mỗi ngày/ minocycline 100 mg 2 lần mỗi ngày) có thể được sử dụng trong trường hợp này và tình trạng được cải thiện trong vòng 1 tuần (Tung và Rubin 2011).
4.7. Phản ứng dị ứng
Viêm da tiếp xúc dị ứng thường xảy ra với resorcinol, salicylic acid, ko- jic acid, và lactic acid (Nikalji 2012). Bất kì loại peel nào cũng có thể gây viêm da kích ứng, đặc biệt nếu sử dụng với tần suất nhiều lần, không đúng nồng độ hoặc chuẩn bị da bệnh nhân quá mức với acetone hoặc những dung dịch tẩy nhờn khác
Phản ứng dị ứng bình thường gây ra bởi resorcinol thường là ở dạng phát ban mày đay. Những hóa chất như TCA hoặc glycolic acid chưa có báo cáo nào về tình trạng phản ứng dị ứng; tuy nhiên TCA có thể gây mày đay cholin- ergic (Tung và Rubin 2011). Nếu xuất hiện phản ứng dị ứng, có thể điều trị bằng kháng histamine. Đều khó khăn ở đây là phân biệt giữa phản ứng dị ứng với đỏ da và phù sau peel.
Nếu bệnh nhân có tiền sử dị ứng với bất kì loại chất peel nào thì nên cho bệnh nhân uống kháng histamine dự phòng.
4.8. Nổi mụn nước
Tình trạng này thường xuất hiện ở những bệnh nhân trẻ có da lỏng lẽo vùng quanh mắt. Peel sâu hơn bình thường đặc biệt là với alpha-hydroxy acid có thể dẫn đến li giải thượng bì, rộp da và nổi mụn nước đặc biệt là ở những vùng da yếu như nếp gấp mũi má và vùng quanh miệng. TCA 50% và glycolic acid 70% có thể gây nổi mụn nước. Để tránh biến chứng này, những vùng như nếp gấp mũi má, khóe mắt trong, và góc miệng nên được bảo vệ bằng thạch petroleum (Nikalji 2012).
4.9. Bầm tím
Biến chứng này thường xảy ra ở vùng dưới ổ mắt của một vài bệnh nhân và là biến chứng ít gặp của peel hóa chất. Tình trạng này thường liên quan đến với tình trạng phù nề nặng sau peel, với những bệnh nhân có teo da hoặc bệnh nhân có tổn thương da ánh sáng (Tung và Rubin 2011). Bầm tím sẽ biến mất tự nhiên và dự phòng tốt nhất là điều trị tình trạng phù nề trước khi bầm tím xuất hiện, luôn cảnh báo cho những bệnh nhân có nguy cơ về những biến chứng có thể xảy ra sâu peel.
4.10. Giãn mạch
Giãn mạch bề mặt có thể xử lí bằng peel hóa chất; tuy nhiên hầu hết tình trạng giãn mạch máu đều nằm ở sâu bên dưới và do đó trở nên thấy rõ hơn sau khi peel vì những tình trạng thay đổi do ánh sáng và sắc tố đã bị loại bỏ bởi quá trình peel. Giải thích trước cho bệnh nhân về khả năng xảy ra của biến chứng này trước khi tiến hành thủ thuật.
Nếu bệnh nhân vẫn lo lắng về tình trạng giãn mạch có thể sử dụng IPL, phẫu thuật điện hoặc laser mạch máu để loại bỏ giãn mạch ở da (Tung và Rubin 2011). Bệnh nhân nếu có sẵn tình trạng giãn mạch thì sau peel phenol sẽ thấy rõ hơn tình trạng này (Gadelha và Costa 2009).
4.11. Nhiễm vi khuẩn
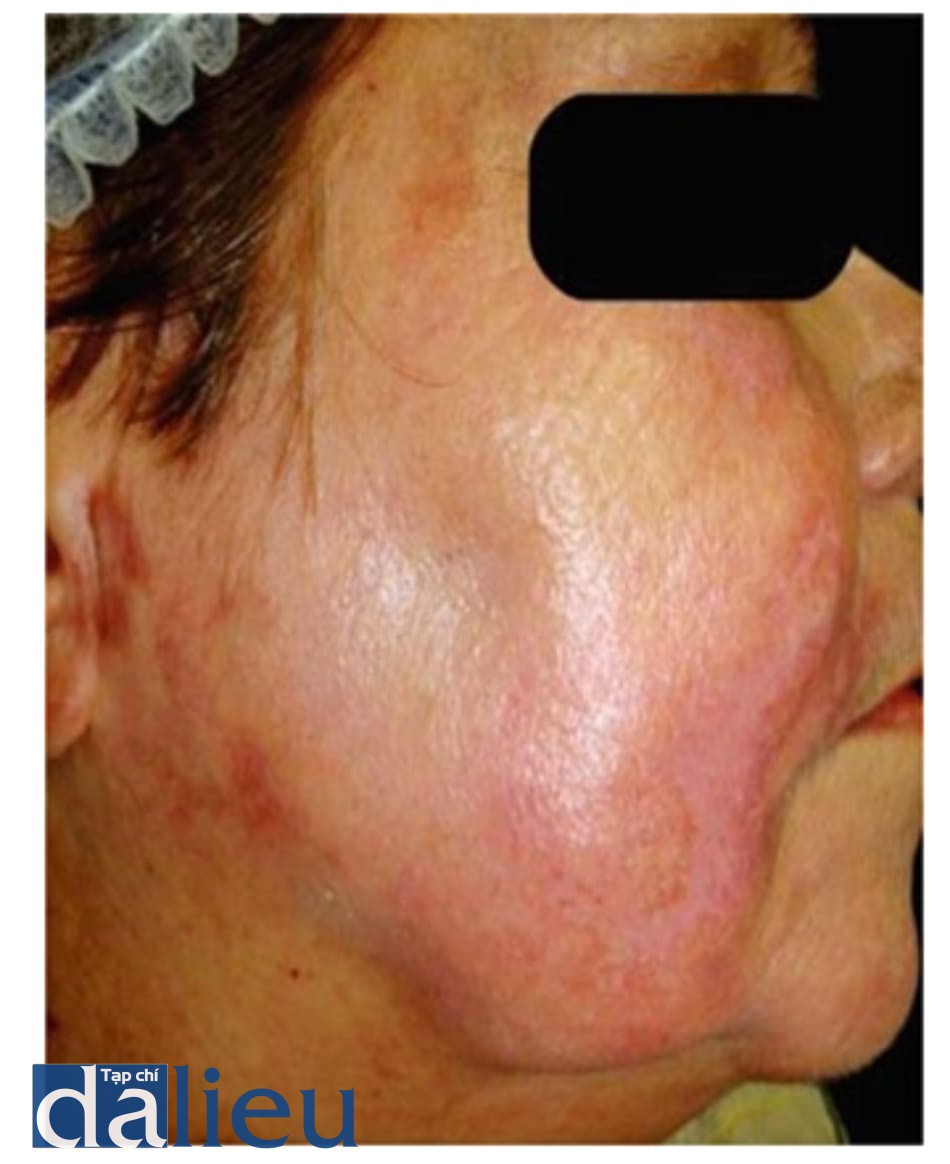
Thường thì ít khi xảy ra tình trạng nhiễm khuẩn sau khi peel vì những hóa chất peel được sử dụng đều có khả năng diệt khuẩn. Tuy nhiên, nếu bôi dầu dầy gây bít tắt quá lâu, chăm sóc vết thương kém hoặc sự thiếu hiểu biết của bệnh nhân về chăm sóc vết thương, tích tụ những mảnh hoại tử, và tình trạng chốc hóa là những yếu tố nguy cơ góp phần tạo cơ hội cho vi khuẩn như Streptococus, Staphylococus, hay Pseudomonas phát triển (Nikalji 2012; Levy và Emer 2012). Những đặc điểm lâm sàng của nhiễm trùng là chậm lành vết thương, viêm nang lông, loét và đóng mài (hình 2).

Để giảm nguy cơ bị nhiễm trùng, bệnh nhân cần được căn dặn là nên rửa sạch lớp da hoại tử hoặc lớp mài bằng cách đắp gạc thấm acetic acid 0.5% 3 lần mỗi ngày cho đến khi sạch lớp mài hoặc sử dụng mỡ kháng sinh dùng trong mũi nếu bệnh nhân có nguy cơ nhiễm trùng (Tung và Rubin 2011). Nếu xảy ra tình trạng nhiễm trùng trong thời gian sau peel, thì cần phải theo dõi cẩn thận vì sẽ có nguy cơ hình thành sẹo nếu không được điều trị thích hợp với kháng sinh phổ rộng. Ngoài ra, cấy vi khuẩn và nhuộm gram nên được tiến hành trước kkhi bắt đầu điều trị để giúp đưa ra lựa chọn kháng sinh phù hợp.
Nếu bệnh nhân có sốt, ngất do huyết áp thấp, nôn, hoặc tiêu chảy 2-3 ngày sau khi peel kèm theo nổi ban dạng tinh hồng nhiệt và bong vảy sau đó thì bác sĩ nên cảnh giác sự tồn tại của hội chứng shock ngộ độc. Những triệu chứng khác bao gồm đau cơ, sung huyết niêm mạc, và các triệu chứng liên quan đến gan thận, máu, hoặc hệ thống thần kinh trung ương. Nên truyền dịch tĩnh mạch và kháng sinh chống vi khuẩn đề kháng betalac- tamase để tránh tình trạng suy mạch máu (Dmytryshyn 1983; Loverme 1987).
4.12. Nhiễm nấm candida
Nhiễm candida có thể xảy ra và khó có thể nhận biết được do da đã bị ăn mòn. Khi nhiễm trùng candida thường có mủ trên bề mặt da (Nikalji 2012).
Những yếu tố nguy cơ làm dễ nhiễm candida bao gồm sử dụng kháng sinh đường uống trong thời gian gần đây, bệnh nhân suy giảm miễn dịch hoặc mắc bệnh đái tháo đường, và sử dụng kéo dài corticoste- roid bôi. Cần lưu ý là nhiễm candida thường khôngxuất hiện nếu là peel bằng phenol (Tung và Rubin 2011).
4.13. Tái nhiễm herpes
Sự tái nhiễm herpes có thể xảy ra sau những chấn thương da được gây ra bởi peel hóa chất, do đó bệnh nhân cần phải được hỏi kĩ về tiền sử nhiễm herpes. Thời điểm khởi phát herpes có thể khác nhau từ 5 đến 12 ngày hoặc thậm chí là lâu hơn (Gadel- ha và Costa 2009). Do da không có đầy đủ lớp thượng bì do peel nên những tổn thương do tái nhiễm herpes thường không phải dạng mụn nước mà xuất hiện ở dạng những chỗ loét nông và loét với đường kính 2-3 mm, hình tròn, ở riêng một vùng hoặc trong vùng có nền da đỏ. Để điều trị có thể dùng acyclovir (400mg 4-5 lần/ ngày) hoặc valacyclovir (500mg 3 lần/ ngày) (Spira 1974). Điều trị dự phòng bằng acyclovir uống (200-400mg 3 lần/ngày) hoặc valacyclovir (500 mg 2 lần/ngày) bắt đầu 2-3 ngày trước khi làm thủ thuật và uống trong 14 ngày tiếp sau đó (Nikalji 2012). Mục đích điều trị là tránh để lại sẹo, mặc dù nhiễm herpes thường sẽ lành mà không để lại sẹo (Gadelha và Costa 2009; Tung và Rubin 2011). Những tổn thương herpes kéo dài nên được cấy vi khuẩn và điều trị kháng sinh kéo dài vì khó có thể phân biệt chốc với tổn thương herpes trong giai đoạn lành vết thương sau peel.
Các biến chứng nhiễm trùng thường gặp nhất được liệt kê trong bảng 2.
Bảng 2. Biến chứng nhiễm trùng
| Vi khuẩn | Vi rút | Nấm |
| Staphylococus | Herpes simplex | Candidasis |
| Streptococus | ||
| Pseudomonas | ||
| Hội chứng sốc nhiễm
độc |
4.14. Đường ranh giới giữa các vùng da khác màu
Đường ranh giới là vùng chuyển tiếp màu sắc da nơi mà vùng da được peel gặp vùng da không được peel, và biến chứng này thường xuất hiện ở vùng dưới hàm, cạnh mắt, và quanh miệng. Thực ra bản chất nó không phải là một biến chứng; đường này chỉ là đường ranh giới giữa vùng da được và không được điều trị mà thôi. Tuy nhiên nó làm mất tính thẩm mỹ khi xuất hiện quá rõ ràng (Gadelha và Cos- ta 2009). Để tránh những đường này thì trong quá tình peel trung bình và peel sâu, đặc biệt là ở những người có da tối màu, nên sử dụng hóa chất peel với nồng độ thấp hơn ở sát vùng rìa để nối tiếp với vùng da bình thường xung quanh (Nikalji 2012). Bác sĩ tiến hành cũng nên cẩn thận tránh tình trạng bôi hóa chất không đều.
Để đạt được kết quả tốt ở vùng quanh mắt, peel hóa chất nên thực hiện ngay bên dưới lông mi ở mí dưới và ở vùng nếp nhăn trên sụn mi. Ở vùng quanh miệng, peel da nên thực hiện ở nếp gấp mũi má, tuy nhiên không nên peel ở má và để lại đường ranh giới ở nếp gấp mũi má hơn là ở trung tâm của má. Ở vùng chân tóc và vùng hàm, nên tiến hành peel ăn sâu vào phía trong đường chân tóc và bôi đến vùng bên dưới góc hàm đến vùng cổ (Spira 1974). Cần lưu ý là những người có làm các thủ thuật trên mặt như căng da mặt có thể xuất hiện đường ranh giới trên mặt.
Nếu đường ranh giới do peel này quá rõ, thì phần còn lại của da có thể được điều trị bằng peel trung bình hoặc peeel sâu. Do vùng cổ rất ít đơn vị nang lông tuyến bã, đây là thành phần cần thiết cho quá trình tái tạo thượng bì nên đường ranh giới giữa vùng mặt và cổ có nguy cơ để lại sẹo và co kéo. Một lời khuyên là nên tránh sử dụng dung dịch Baker ở vùng cổ. Và những vùng xung quanh vùng peel nên sử dụng những công thức peel xâm nhập ít hơn (Gadelha và Costa 2009).
4.15. Thay đổi cấu trúc da
Như là kết quả của việc bị loại bỏ lớp thượng bì, lỗ chân lông giãn to có thể xuất hiện thoáng qua sau thủ thuật.
Các sản phẩm mỹ phẩm như dầu và các chất khác nên ngưng trước khi peel vì chúng có thể làm giảm sự thấm của acid peel vì nó dẫn đến peel không đều, và ngay lập tức có thể đưa đến kết quả không tốt biểu hiện bởi sự thay đổi cấu trúc có thể thấy được trên da. Tương tự, thay đổi cấu trúc da có thể xảy ra do áp dụng kĩ thuật không phù hợp hoặc bệnh nhân phản ứng với hóa chất peel. Cần căn dặn bệnh nhân là nên tránh bôi những sản phẩm chứa dầu trong những ngày đầu sau thủ thuật. Nên bôi hóa chất đồng đều để tránh trường hợp peel quá sâu ở một số vùng. Nếu peel quá mức, vi mài da (microdermabrasion) hoặc peel lại vùng da bị ảnh hưởng có thể giúp giải quyết vấn đề (Tung và Rubin 2011).
4.16. Giảm sắc tố
Giảm sắc tố nhẹ có thể được dự đoán sau khi peel vì hóa chất được sử dụng trong thủ thuật sẽ gây bong da. Thường thì sẽ thấy ở vùng cằm, cổ nơi mà vùng da không được điều trị ở cổ nhìn không giống với da vùng được peel ở mặt. Khi các tế bào bị lột bỏ, lượng melanin trong thượng bì sẽ bị giảm xuống. Trong các loại peel thượng bì, giảm sắc tố có thể dự đoán trước được nhưng chỉ là biến chứng tạm thời (Spira 1974). Nếu toàn bộ thượng bì bị loại bỏ, thì các tế bào sắc tố cũng sẽ bị loại bỏ và cần một khoảng thời gian để những tế bào sắc tố mới di chuyển đến vùng thượng bì mới. Tuy nhiên giảm sắc tố vĩnh viễn là một biến chứng rất đáng sợ của peel, thường xảy ra ở người có da tối màu.
Biến chứng này xảy ra khi hóa chất peel xâm nhập quá sâu so với mức mong muốn, nó xuất hiện một cách ngẫu nhiên và dễ bị chú ý. Ngoài ra, nhiễm trùng và sẹo có thể đưa đến giảm sắc tố và đặc biệt rõ ở bệnh nhân có phân loại da típ III trở lên. Vẻ bề ngoài mỏng manh được mô tả nhìn như “tượng ngọc thạch” chỉ được xuất hiện sau khi đỏ da nhạt dần và là nét đặc trưng của peel phenol do tác dụng gây độc trực tiếp lên tế bào sắc tố của phenol (Tung và Rubin 2011).
4.17. Tăng sắc tố
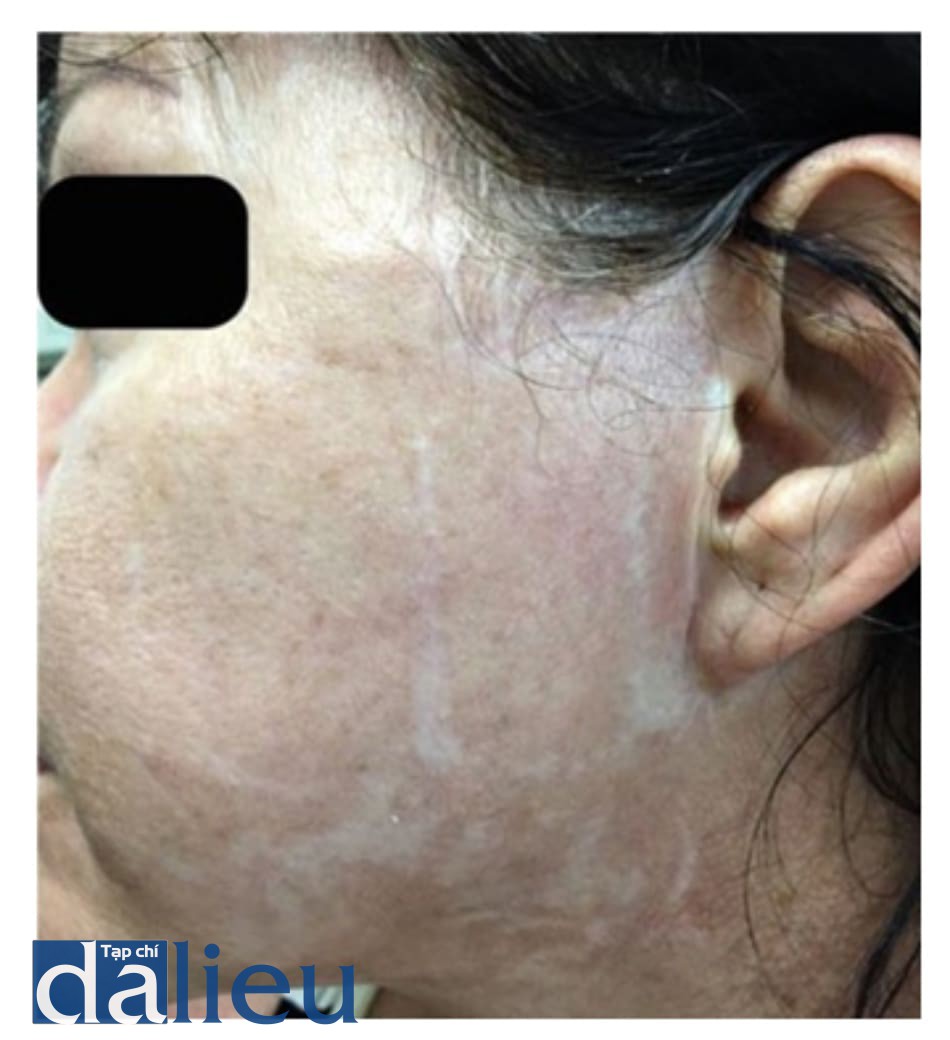
Biến chứng này có thể xảy ra sau peel nhưng thường xuất hiện từ 4 ngày đến 2 tháng sau thủ thuật (Gadel- ha và Costa 2009). Đây là biến chứng phổ biến nhất khi peel TCA và có thể kéo dài nếu không điều trị phù hợp. Ngoài ra một đều cũng rất quan trọng là phải dùng đèn wood để kiểm tra mức độ tăng sắc tố. Trong peel nông, biến chứng thường là tăng sắc tố hoặc rối loạn sắc tố thoáng qua, đặc biệt là ở bệnh nhân có da tối màu (Gadelha và Costa 2009) (hình 3). Những đốm nâu hoặc nevi có thể bộc lộ rõ hơn tạm thời vì những thương tổn ánh sáng ở vùng bên cạnh đã bị loại bỏ.

Nhóm bệnh nhân có nguy cơ cao bao gồm người có phân loại da típ III- VI, phân loại da típ I, II mà phơi nắng quá nhiều hoặc tắm nâu, người sử dụng những chất nhạy cảm ánh sáng, tiếp xúc với ánh nắng quá sớm sau thủ thuật mà không sử dụng chống nắng phổ rộng đầy đủ, sử dụng thuốc chứa estrogen như thuốc tránh thai dạng uống và liệu pháp thay thế hormone (Nikalji 2012). Ở bệnh nhân có tiền sử tăng sắc tố từ những tổn thương da khác sẽ có nguy cơ cao bị tăng sắc tố sau viêm và cần phải test bằng peel điểm trước khi tiến hành thủ thuật trên toàn bộ khuôn mặt ở những đối tượng này.
Hydroquinone 4-6% là chất được sử dụng nhiều nhất để điều trị tăng sắc tố và có thể phối hợp với tretinoin để làm tăng hiệu quả làm trắng khi da đã hồi phục (Tung và Ru- bin 2011). Nếu bệnh nhân quá nhạy cảm với hydroquinone có thể lựa chọn thay thế bằng vitamin C, kojic acid, và azelaic acid. Trong một vài trường hợp, một loại peel (glycolic acid, 30- 40%) có thể được dùng để làm tăng hiệu quả. Nếu bệnh nhân đang tồn tại những tăng sắc tố thì việc chuẩn bị da trước peel ít nhất 2-4 tuần và ngưng trước thủ thuật từ 3-5 ngày là rất quan trọng (Tung và Rubin 2011; Levy và Emer 2012). Trong bước chuẩn bị có thể sử dụng chất ức chế melamin như hydroquinone hoặc retinoic acid.
Để đạt kể quả tốt hơn, sử dụng các sản phẩm chăm sóc da tốt đóng vai trò quan trọng vì nhiều nghiên cứu đã chứng minh rằng da được peel sẽ trở lại tình trạng bình thường trong 2-6 tháng nếu không có điều trị duy trì. Bệnh nhân nên sử dụng chống nắng phổ rộng (UVA và UVB) trước và sau khi peel và nên tránh nắng nghiêm ngặt. Nên ngưng thuốc tránh thai trước khi peel vì nó có thể khởi phát những sự thay đổi sắc tố.
4.18. Sẹo
Sẹo là biến chứng đáng sợ nhất và có thể xuất hiện 2-3 tháng sau khi peel (Gadelha và Costa 2009). Các bác sĩ cần phải cảnh báo bệnh nhân về khả năng này trước khi tiến hành thủ thuật và cần phải nhận biết những bệnh nhân có nguy cơ cao xuất hiện sẹo. Đỏ da kéo dài có thể là dấu hiệu sớm của sẹo. Mặc dù đây không phải là biến chứng thường xuyên khi peel hóa chất nhưng đây là biến chứng khó điều trị nhất. May thay, sẹo hơi phì đại thường phổ biến hơn so với sẹo lồi, sẹo co rút, sẹo teo và sẹo hoại tử (Gadelha và Costa 2009). Sẹo lồi và sẹo co rút ảnh thưởng đến chức năng và vận động của khuôn mặt, do đó có thể can thiệp phẫu thuật kết hợp với nhiều điều trị khác để giảm tối đa biến chứng này. Nguy cơ sẹo lồi từ peel trung bình thường thấp, nhưng nếu xuất hiện thì thường thấy ở vùng da xương hàm dưới, quanh miệng, xương má, quai hàm, góc trong mí mắt, và những vùng chuyển động nhiều của khuôn mặt (Gadelha và Costa 2009). Tỉ lệ sẹo cao nhất là ở một phần ba dưới của khuôn mặt do liên quan đến vận động nói và ăn và do đây cũng là vùng có tỉ lệ can thiệp cao nhất. Nhớ rằng vùng cổ, trên xương ức và vùng dưới cằm thường có xu hướng bị sẹo lồi (Gadelha và Costa 2009). Sẹo teo thường không phổ biến khi peel phe- nol, và peel TCA có xu hướng tạo sẹo nhiều hơn so với phenol vì nó ăn mòn nhiều hơn (hình 4 và 5).
Nếu bệnh nhân có tiền sử chậm lành vết thương, sẹo phì đại hoặc sẹo lồi, tổn thương ánh sáng quá nhiều, hoặc đang trải qua peel sâu thì sẽ có nguy cơ nhiều hơn bị biến chứng sẹo. Da vùng cổ, vùng mu bàn tay, và ngực luôn có nguy cơ để lại sẹo vì những vùng này không có đủ cấu trúc nang lông cần thiết cho quá trình tái tạo thượng bì. Bác sĩ thực hiện cần lưu ý là không peel lại vùng da mà đã được peel trước đó trong thời gian không lâu và không đủ thời gian để hồi phục.
Những yếu tố nguy cơ khác bao gồm có tiền sử hút thuốc, phẫu thuật mặt gần đây, có sử dụng thủ thuật tái tạo da mặt xâm lấn gần đây (gồm dermabrasion hoặc laser trong vòng 6 tháng trở lại) (singh-Behl và Tung 2008), bôi nhiều lần TCA, và peel trung bình ở những vùng như xương hàm, cổ và ngực. Vì TCA có khả năng xâm nhập sâu vào lớp bì lưới, nên những bệnh nhân da mỏng nếu thực hiện peel TCA sẽ có xu hướng bị sẹo cao hơn. Một vài tác giả đã đưa ra giả thuyết rằng những bệnh nhân đã triệt lông bằng laser trong thời gian gần đây có thể có thời gian lành vết thương lâu hơn sau khi peel nông hoặc peel sâu vì quá trình tái tạo thượng bì xảy ra nhờ các cấu trúc phụ mà đã bị loại bỏ khi điều trị triệt lông trước đó (Nikalji 2012). Việc sử dụng isotretinoin cũng liên quan đến sự chậm lành vết thương và làm tăng tỉ lệ biến chứng sẹo. Nếu bệnh nhân có sử dụng isotretinoin thì phải ngưng ít nhất 6 tháng trước khi tiến hành peel trung bình hoặc peel sâu (Tung và Rubin 2011).
Những dấu hiệu đầu tiên của biến chứng sẹo là đỏ da kéo dài, ngứa, và chậm lành vết thương (cần nhiều hơn 2 tuần để tái tạo thượng bì). Nếu xuất hiện những triệu chứng trên thì nên điều trị ngay bằng cách bôi steroid mạnh, và không quên lưu ý đến biến chứng giãn mạch và teo da khi sử dụng steroid kéo dài. Nếu da bệnh nhân mất khoảng thời gian nhiều hơn 2 tuần để tái tạo thượng bì thì cần phải can thiệp mạnh bằng cách đắp gạc sinh học và kháng sinh (Tung và Rubin 2011). Nếu sẹo đã hình thành thì điều trị tốt nhất là tiêm steroid vào sẹo (triamcinolone 10-40 mg/cc). Massage, miếng sili- cone gel, đắp gạc ướt, và băng thấm steroid có thể được sử dụng để làm mềm những tổn thương sẹo cứng. Các thiết bị IPL và PDL có thể có ích trong trường hợp sẹo đỏ. Phẫu thuật cắt sẹo chỉ được thực hiện sau thời gian tối thiểu là 6 tháng (Gadelha và Costa 2009).
5. BIẾN CHỨNG RIÊNG CỦA TỪNG LOẠI PEEL
Mặc dù hiếm nhưng ngộ độc có thể xảy ra với resorcinol, salicylic acid, và phenol (Khunger 2008).
5.1. Ngộ độc salicylic acid
Nếu một lượng lớn salicylic acid được hấp thu thì có thể gây ra độc tính toàn thân như ù tai, buồn nông, nôn, thở nhanh sâu, kích thích dạ dày ruột, và thậm chí là tai biến mạch máu não. Vì salicylic acid thường có trong các công thức Jessner và Combe, đây là những công thức peel thường được dùng do đó bệnh nhân nên lưu ý những triệu chứng kể trên và không được uống quá nhiều aspirin vì thuốc này có tác dụng hiệp lực với salicylic acid (Tung và Rubi 2011).
5.2. Ngộ độc resorcinol
Resorcinol có ¼ sức mạnh của phenol và không nên bôi trên vùng diện tích rộng như là vùng lưng (Tung và Rubin 2011). Bác sĩ tiến hành nên hạn chế nồng độ của chất này trong dung dịch peel vì nếu như nó được bôi quá mức có thể đưa đến ngộ độc hệ thống ở nhiều mức độ khác nhau như buồn nôn, nôn, tiêu chảy, tái nhợt, đổ mồ hôi lạnh, rung tay, chóng mặt, uể oải, đau đầu, chậm nhịp tim, liệt, khó thở, toát mồ hôi và căng thẳng (Tung và Rubin 2011). Sử dụng resorcinol liên tục có thể đưa đến phù niêm vì chất này có hoạt tính ức chế tuyến ức. Có thể bôi lặp lại resorcinol ở bệnh nhân có trọng lượng cơ thể thấp nhưng phải hết sức lưu ý (Nikalji 2012).
5.3. Ngộ độc phenol
Phenol được chuyển hóa ở gan và bài tiết qua thận, do đó nó sẽ gây tổn thương hai cơ quan này khi sử dụng nồng độ cao. Từ 20-25% lượng phenol được hấp thụ bởi gan được liên kết với glucuronic acid và sulfuric acid và sau đó được bài tiết. 70-80% lượng phenol được hấp thụ bài tiết qua nước tiểu trong 15-20 phút sau khi bôi. Do đó, khi dùng peel phenol thì khuôn mặt phải được chia ra tối thiểu là 5 vùng, và khoảng cách thời gian bôi giữa các vùng là 15 phút để nồng độ phenol đã được hấp thu có đủ thời gian để bài tiết qua nước tiểu mà không gây độc lên tim (Glogau và Matarasso 1995; Stuzin 1998). Để tăng tốc độ đào thải phenol và giảm thiểu tối đa biến chứng hệ thống bệnh nhân nên được cấp dịch qua đường tĩnh mạch và được theo dõi tim bằng monitoring (Gross 1984).
Ngộ độc tim là biến chứng toàn thân hay gặp nhất do peel phenol và peel với nồng độ phenol càng cao thì ngộ độc hệ thống càng nặng (Spira 1974). Ngộ độc hệ thống phenol có thể đưa đến rối loạn nhịp mặc dù chắc năng tim trước đó hoàn toàn bình thường. Sự xuất hiện của biến chứng rối loạn nhịp không phụ thuộc vào tuổi, giới tính, hoặc có hay không có sử dụng công thức có chứa xà phòng. 30 phút sau khi peel phenol, bệnh nhân có thể thấy tim đập nhanh, kèm theo sau đó là ngoại tâm thu thất, và nhanh thất (Nikalji 2012). Một vài bệnh nhân có thể tiến triển đến rung nhĩ (Velasco 2004; Truppman và Ellenby 1979). Để hạn chế biến chứng, không nên peel phenol trên diện tích rộng. Peel phe- nol khu trú phối hợp với một loại peel trung bình khác ở những vùng còn lại sẽ an toàn hơn so với việc peel phenol toàn bộ khuôn mặt.
Landau đã quan sát thấy sự xuất hiện của biến chứng lên tim khi peel sâu đúng kĩ thuật sẽ thấp hơn. Trong tổng số 181 bệnh nhân được điều trị với peel phenol trong thời gian ng- hiên cứu, có 12 bệnh nhân (6.6%) có rối loạn nhịp tim được ghi nhận trong khi làm thủ thuật. Cũng theo nghiên cứu này, rối loạn nhịp tim xuất hiện thường xuyên hơn ở những đối tượng bệnh nhân mắc đái tháo đường, tăng huyết áp, và trầm cảm (Landau 2007).
Các triệu chứng như thở rít thanh quản, khàn giọng, và thở nhanh xuất hiện trong vòng 24h sau khi peel và giảm dần trong vòng 24h sau khi bắt đầu thở khí dung với sương aerosol (Klein và Little 1983). Những triệu chứng này xuất hiện có thể do phản ứng quá mẫn ở thanh quản và phải được điều trị ngay lập tức. Quá trình kích ứng thanh quản mạn tính ở những người hút thuốc lá sẽ làm tăng khả năng xuất hiện của biến chứng này. Tuy nhiên biến chứng này có thể dự phòng bằng cách sử dụng kháng histamine trước thủ thuật (Nikalji 2012).
Biến chứng trong khi peel phe- nol được tóm tắt ở bảng 3.
Bảng 3: biến chứng da và biến chứng hệ thống
| Hệ thống | Da | ||
| Rối loạn sắc tố | Sẹo | Cấu trúc | |
| Tim | Giảm sắc tố
Tăng sắc tố |
Sẹo phì đại | Lộn mí mắt |
| Thận | Đường ranh giới | Sẹo lồi | Lộn môi |
| Gan | Tăng đậm độ của bớt nevi | Sẹo teo | |
| Đỏ da kéo dài (er- ythema)
Đỏ phừng mặt kéo dai (flushing) |
Hoại tử | ||
6. KẾT LUẬN
Những kiến thức về peel là rất cần thiết phải nắm vững và tránh để xảy ra không chỉ những biến chứng lớn và còn phải tránh những biến chứng thường gặp nữa. Nếu các biến chứng vẫn xuất hiện, thì bác sĩ phải có đủ khả năng xử lí theo phương pháp tốt nhất để tránh những kết quả không mong muốn. Chương này được thiết kế để giúp cho những bác sĩ chuyên về da có thể tỉnh táo phát hiện những dấu hiệu cần thiết trong quá trình tiến hành thủ thuật. Phải nhớ rằng luôn báo trước cho bệnh nhân những biến chứng có thể xảy ra khi peel và luôn biết cách điều chỉnh kì vọng bệnh nhân so với kết quả thực tế có thể đạt được. Đối với những bác sĩ mới vào nghề thì cần phải thực hiện đúng chỉ định, không tìm kiếm kết quả nhanh chóng. Thà làm bệnh nhân thất vọng với kết quả chưa được tốt còn hơn là làm bệnh nhân thất vọng vì những biến chứng khó điều trị như sẹo sâu.
7. GHI NHỚ
Biến chứng thường xảy ra nhiều hơn ở bệnh nhân có da tối màu, với một số loại hóa chất peel và do tiếp xúc với ánh sáng. Các biến chứng rất đa dạng từ kích ứng nhẹ, tăng sắc tố tạm thời cho đến sẹo kéo dài.
Bước đầu tiên để tránh biến chứng là nhận diện được những đối tượng bệnh nhân có nguy cơ cao, do đó các biến chứng có thể được dự đoán, dự phòng và nếu có xảy ra sẽ được điều trị sớm nhất.
Luôn nhớ là phải luôn báo trước cho bệnh nhân những biến chứng có thể và điều chỉnh kì vọng của bệnh nhân về đúng với kết quả thực tế có thể đạt được.
Đối với những bác sĩ mới vào nghề, nên sử dụng đúng chỉ định và tránh nôn nóng tìm kiếm kết quả nhanh chóng.
Thà làm bệnh nhân thất vọng với kết quả chưa được tốt còn hơn là làm bệnh nhân thất vọng vì những biến chứng khó điều trị như sẹo sâu.
8. THAM KHẢO
- Anitha B. Prevention of compli- cations in chemical peeling. J Cutan Aesthet Surg. 2010;3(3):186–8.
- Brody HJ.Complications of chemical resurfacing.
- Dermatol Clin. 2001;19:427–38. vii–viii.
- Camacho FM. Medium-depth and deep chemical peels. J Cosmet Dermatol. 2005;4:117–28.
- Dailey RA, Gray JF, Rubin MG, Hildebrand PL, Swanson NA,Wobig JL, WilsonDJ, Speelman
- Histopathologic changes of the eyelid skin following trichloroace- tic acid chemical peel. Ophthal Plast Reconstr Surg. 1998;14(1):9–12.
- Dmytryshyn JR, Gribble MJ, Kas- sen BO. Chemical face peel complicated by toxic shock syndrome. A case report. Arch Otolaryngol. 1983;109:170–1.
- Fischer TC, Perosino E, Poli F, Vi- era MS, Dreno B, Cos- metic Dermatol- ogy European Expert Group. Chemical peels in aesthetic dermatology: an up- date 2009. J Eur Acad Dermatol Vene- reol. 2010;24:281–92.
- Gadelha AR, Costa IMC. Derma- tologia cirurgia dermatológica. 2nd ed. São Paulo: Atheneu; 2009.
- Glogau RG, Matarasso SL. Chemical Peels. Dermatol Clin. 1995;13(2):263–74.
- Gross BG. Cardiac arrhythmias during phenol face peel- ing. Plast Re- constr Surg. 1984;73:590–4.
- Khunger N. Standard guidelines of care for chemical peels.
- Indian J Dermatol Venereol Lep- rol. 2008;74:5–12.
- Khunger N. Complications. In: Step by step chemical peels. 1st ed. New Delhi: Jaypee Medical Publishers; 2009. p. 280–97.
- Klein DR, Little JH. Larynge- al edema as a complication of chem- ical peel. Plast Reconstr Surg. 1983; 71(3):419–20.
- Landau M. Cardiac complica- tions in deep chemical peels.
- Dermatol Surg. 2007;33:190–3. Landau M. Chemical peels. Clin Dermatol. 2008;26:200–8. Levy LL, Emer JJ. Complications of minimally in- vasive cosmetic procedures: prevention and management.
- J Cutan Aesthet Surg. 2012;5(2):121–32.
- Litton C, Trinidad G. Complica- tions of chemical face peeling as evalu- ated by a questionnaire. Plast Reconstr Surg. 1981;67:738–44.
- LoVerme WE, Drapkin MS, Courtiss EH, Wilson RM. Toxic shock syndrome after chemical face peel. Plast Reconstr Surg. 1987;80:115–8.
- Matarasso SL, Glogau RG. Chemical face peels. Dermatol Clin.
- Mendelsohn JE. Update on chemical peels. Otolaryngol Clin N Am. 2002;35(1):55–71.
- Monheit GD. Chemical peels.
- Skin Therapy Lett. 2004;9:6–11.
- Nikalji N, Godse K, Sakhiya J, Pa- til S, Nadkarni
- Complications of medium depth and deep chemical peels. J Cutan Aesthet Surg. 2012;5(4):254–60.
- Rendon MI, Berson DS, Cohen JL, Roberts WE, Starker I, Wang B. Ev- idence and considerations in the appli- ca- tion of chemical peels in skin disor- ders and aesthetic resurfacing. J Clin Aesthet Dermatol. 2010;3 (7):32–43.
- Schürer NY, Wiest L. Chemical peels. Hautarzt. 2006;57 (1):61–76. quiz 77.
- Singh-Behl D, Tung R. Chemical peels. In: Alam M, Gladstone HB, Tung RC, (eds). Requisites in Derma- tology: Cosmetic dermatology. Philadelphia, PA: Elsevier Ltd; 2009:83.
- Spira M, Gerow FJ, Hardy SB. Complications of chemical face peeling. Plast Reconstr Surg. 1974;54:397–403.
- Stuzin JM. Phenol peeling and the history of phenol peel- ing. Clin Plast Surg. 1998;25(1):1–8.
- Truppman ES, Ellenby JD. Major electrocardiographic changes during chemical face peeling. Plast Reconstr Surg. 1979;63:44.
- Tung RC, Rubin MG. Procedures in cosmetic dermatology series: Chem- ical Peels. St Louis, MO. 2nd Ed. Saun- ders Elsevier. 2011.
Tham khảo thêm một số bài viết cùng chủ đề