Sử dụng huyết tương giàu tiểu cầu trong điều trị sẹo trứng cá
Giới thiệu
Huyết tương giàu tiểu cầu (PRP) là phần huyết tương tự thân cô đặc chứa tiểu cầu và đầy đủ các yếu tố tăng trưởng, chemokines, và các cytokines. Liệu pháp PRP là một liệu pháp đã có từ lâu và được sử dụng rộng rãi trong các chuyên khoa da liễu, khớp và răng hàm mặt. Bệnh nhân thường dung nạp tốt với phương pháp này. Biến chứng khi làm PRP ít được báo cáo và các thử nghiệm lâm sàng có tổ chức có thể chứng minh cho đều này.
Lịch sử
PRP được phát triển vào thập niên 1970s và lần đầu tiên được đẩy mạnh như là thành phần truyền máu tự thân sau một cuộc phẫu thuật tim hở để tránh việc truyền quá mức các sản phẩm máu tự thân bởi M. Ferrari vào năm 1987 [9].
Năm 1990, chất dính sợi fribrin tự thân (keo dán fibrin) được tạo ra từ quá trình polymer hóa fibrinogen với thrombin hoặc calcium chloride đã được sử dụng như là chất cầm máu dạng bôi, trong khi đó quá trình tạo ra sản phẩm PRP tự thân từ một lượng máu nhỏ đã được mô tả vào năm 1999 [10].
Khi mới bắt đầu, PRP được sử dụng trong nha khoa và phẫu thuật răng hàm mặt. Ngày nay PRP có nhiều ứng dụng khác nhau từ các chuyên khoa y học thể thao cho đến thẩm mỹ, phẫu thuật chỉnh hình và chuyên khoa mắt [11,12]. Những nghiên cứu về hiệu quả của PRP được công bố ngày càng nhiều trong những thập niên trở lại đây. Gần đây PRP đã được sử dụng cho rất nhiều chỉ định trong chuyên khoa da liễu như làm lành vết thương, cấy mỡ, rụng tóc, chỉnh sửa sẹo, và làm đầy thể tích da [13].
Sinh lí bệnh
PRP chứa tiểu cầu cô đặc tự thân trong một thể tích nhỏ huyết tương. Các tế bào tiểu cầu sản xuất rất nhiều yếu tố tăng trưởng khác nhau có khả năng kích thích sự tăng sinh của các tế bào gốc và sự nhân đôi của các tế bào trung mô, nguyên bào sợi, nguyên bào xương và các tế bào nội mô.
PRP chứa một số yếu tố tăng trưởng khác nhau: yếu tố tăng trưởng nguồn gốc tiểu cầu (PDFG), yếu tố tăng trưởng chuyển dạng (TGF)-α, yếu tố tăng trưởng nội mô mạch máu (VEGF), yếu tố tăng trưởng giống insulin 1 (IGF-1), yếu tố tăng trưởng thượng bì (EGF), yếu tố tăng trưởng nguyên bào sợi cơ bản (bFGF), TGF-β1, và yếu tố hoạt hóa tiểu cầu (PAF) (hình 9.5). Sự bài tiết của các yếu tố này bắt đầu trong 10 phút sau khi hình thành cục máu đông và trên 95% các yếu tố tăng trưởng tiền tổng hợp được bài tiết trong vòng 1 giờ. Khi thêm thrombin và calcium chloride sẽ giúp hoạt hóa tiểu cầu trong PRP và gây ra sự giải phóng của các yếu tố từ các hạt nhỏ α.
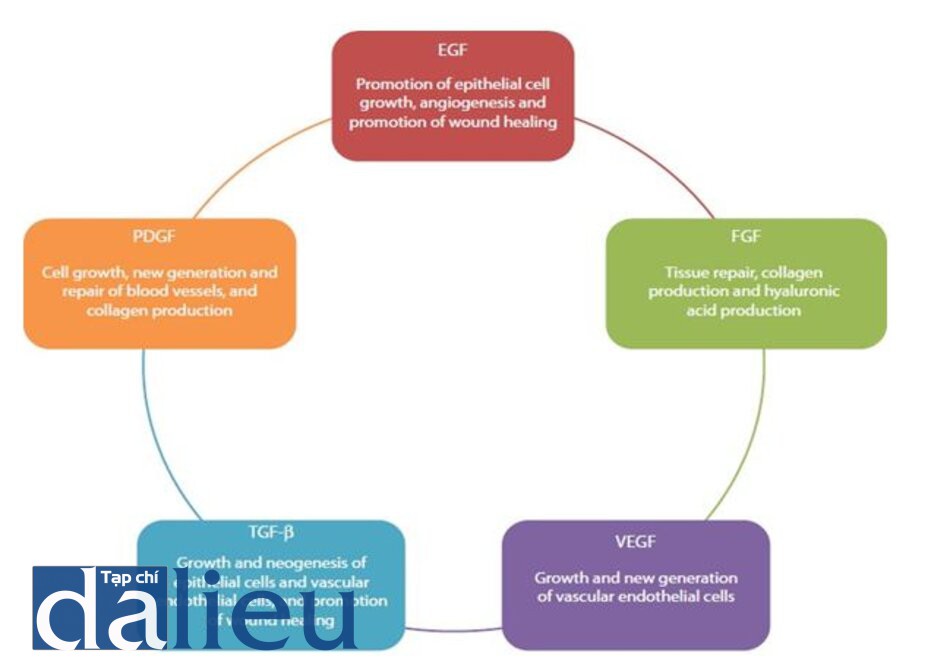
- EGF: kích thích sự phát triển của tế bào biểu mô, tăng sinh mạch máu và làm lành vết thương.
- FGF: sửa chữa mô, kích thích sản xuất collagen và hyaluronic acid
- VEGF: tăng tưởng và tăng sinh tế bào nội mô mạch máu
- TGF-β: Tăng trưởng và tạo mới các tế bào nội mô và tế bào nội mô mạch máu, thúc đẩy quá trình lành vết thương.
- PDGF: tăng trưởng tế bào, tăng sinh mới và sửa chữa các mạch máu và tổng hợp collagen
Các tế bào khác nhau như tế bào gốc trung mô trưởng thành, nguyên bào xương, nguyên bào sợi, tế bào nội mô và tế bào thượng bì có bộc lộ thụ thể của các yếu tố tăng trưởng có trong PRP trên màng tế bào. Khi các yếu tố tăng trưởng gắn với thụ thể của các tế bào sẽ kích thích tăng sinh tế bào, tạo chất nền, cốt hóa xương và tổng hợp collagen.
Điều quan trọng cần phải nắm đó là các yếu tố tăng trưởng PRP không gây đột biến gen vì chúng không đi vào bên trong tế bào hoặc nhân tế bào, do đó PRP không gây ra các khối u.
Do sự hiện diện nồng độ cao của các yếu tố tăng trưởng trên, PRP đã được sử dụng rộng rãi trong các thủ thuật phẫu thuật và điều trị lâm sàng bao gồm điều trị các vấn đề liên quan đến vết thương và thiếu hụt xương vùng hàm mặt, trong các phẫu thuật thẩm mỹ và phẫu thuật đường tiêu hóa [14,15].
Chỉ định
- Sẹo lõm trứng cá: sẹo boxcar, ice pick, và rolling
- Sẹo lõm trứng cá liên quan nhiều hơn 30% diện tích mặt
- Thường điều trị phối hợp với các phương pháp khác (lăn kim và laser)
Ưu điểm của PRP
- Tăng sinh mạch máu
- Khả năng kháng khuẩn
- Kích thích hình thành biểu mô và mô liên kết
- Có các yếu tố kích thích tạo xương
- An toàn và không gây độc tế bào
- Tự thân
Chống chỉ định
Chống chỉ định tuyệt đối
- Hội chứng rối loạn chức năng tiểu cầu
- Giảm tiểu cầu nặng
- Huyết động không ổn định
- Nhiễm trùng máu
- Nhiễm trùng tại chỗ tại vị trí làm thủ thuật
- Những bệnh nhân không chấp nhận được các nguy cơ của thủ
Chống chỉ định tương đối
- Sử dụng thuốc NSAIDs trong vòng 48h trước làm thủ thuật
- Tiêm corticosteroid tại vị trí điều trị 1 tháng trước khi điều trị
- Sử dụng corticosteroid hệ thống trong vòng 2 tuần
- Hút thuốc
- Sốt hoặc bị ốm gần đây
- Ung thư, đặc biệt là ung thư tạo máu hoặc ung thư xương
- Nồng độ hemoglobin <10 g/dL
- Số lượng tiểu cầu < 105/µL
Quy trình tạo gel tiểu cầu tự thân
Chuẩn bị
Giai đoạn chuẩn bị của phương pháp tạo gel tiểu cầu là: lấy máu vào ống nghiệm, ly tâm tế bào, hoạt hóa, test kiểm soát chất lượng.
Lấy máu vào ống nghiệm
PRP được chuẩn bị ngay sau khi lấy máu bệnh nhân. Sử dụng khoảng 40 cc máu tĩnh mạch có thể tạo ra được 7-9 cc PRP tùy thuộc vào lượng tiểu cầu của mỗi người, thiết bị được sử dụng, và kĩ thuật tiến hành. Máu được hút vào ống nghiệm có chứa chất chống đông như acid citrate dex- trose (ACD) để ngăn chặn quá trình hoạt hóa tiểu cầu trước khi sử dụng. PRP được chuẩn bị thông qua quá trình được gọi là ly tâm vi sai (phương pháp ly tâm dùng để tách các tổ chức nhỏ hơn tế bào). Trong phương pháp ly tâm vi sai, lực gia tốc được điều chỉnh để tách một số thành phần của tế bào dựa vào sự khác biệt trọng lực riêng.
Có nhiều cách để chuẩn bị PRP. Một phương pháp chuẩn bị được biết đó là phương pháp PRP (PRP methods). Trong phương pháp này, máu sẽ được li tâm lần thứ nhất để tách hồng cầu ra khỏi huyết tương, sau đó li tâm lần hai để cô đặc tiểu cầu trong một lượng nhỏ huyết tương. Ban đầu máu toàn phần được lấy vào trong ống nghiệm có chứa chất chống đông. Bước quay li tâm thứ nhất được thực hiện với một gia tốc cố định để tách hồng cầu ra khỏi thể tích máu toàn phần còn lại. Sau bước quay li tâm đầu tiên này, máu toàn phần sẽ được tách thành 3 lớp: lớp trên cùng chứa chủ yếu là tiểu cầu và bạch cầu, lớp mỏng ở giữa là lớp đệm chứa nhiều bạch cầu, và lớp phía dưới chứa chủ yếu là hồng cầu. Để có thể tạo ra PRP tinh khiết, thì hút lấy lớp phía trên và phần bề mặt lớp đệm cho vào ống ng- hiệm vô trùng để tiếp tục quay li tâm lần hai. Để tạo ra PRP giàu bạch cầu thì ta lấy toàn bộ lớp đệm và một ít hồng cầu cho lần li tâm tiếp theo. Sau đó tiến hành ly tâm lần thứ 2. Số vòng quay trong lần thứ 2 cần được điều chỉnh phù hợp để có thể tạo thành cục tiểu cầu màu hồng nhạt ở đáy ống nghiệm. Sau khi ly tâm lần hai, phần huyết tương phía trên chứa ít tiểu cầu (lớp PPP) sẽ được loại bỏ. Cục tiểu cầu sau đó được đồng nhất hóa với 5 mL huyết tương để tạo ra PRP chứa nồng độ bạch cầu cao.
Phương pháp PRP (PRP method)
1. Lấy máu toàn phần bằng chân không vào ống nghiệm chứa ACD
2. Không làm lạnh máu trước và trong thời gian tách tiểu cầu
3. Ly tâm máu ở chế độ soft spin (tốc độ chậm)
4. Hút phần huyết tương chứa nhiều tiểu cầu phía trên sang một
ống nghiệm vô trùng khác (không có chứa chất chống đông)
5. Ly tâm ống nghiệm ở tốc độ cao (chế độ hard spin) để cô đọng tiểu cầu
6. 1/3 huyết tương ở đáy là PRP và 2/3 huyết tương phía trên là PPP. Cục tiểu cầu sẽ được hình thành ở đáy của ống nghiệm.
7. Loại bỏ lớp PPP và đồng nhất cục tiểu cầu với lượng nhỏ huyết tương (5-7 mL) bằng cách lắc ống nghiệm.
Phương pháp Buffy-Coat
1. Máu toàn phần được giữ ở nhiệt độ 20-24oC trước khi ly tâm
2. Ly tâm máu toàn phần ở tốc độ cao
3. Sau li tâm sẽ hình thành 3 lớp do tỷ trọng khác nhau: lớp đáy chứa hồng cầu, lớp giữa chứa tiểu cầu và bạch cầu, và lớp trên cùng chứa huyết tương nghèo tiểu cầu (PPP)
4. Loại bỏ lớp huyết tương trên cùng
5. Hút lớp đệm (buffy-coat) sang một ống nghiệm vô trùng khác
6. Ly tâm ở tốc độ thấp để tách bạch cầu hoặc sử dụng màng lọc bạch cầu.
Các loại PRP kit có sẵn trên thị trường
Hiện có nhiều hệ thống PRP được bán trên thị trường để hỗ trợ cho việc chuẩn bị PRP. Quy trình được thực hiện trên một lượng nhỏ máu (20-60 mL) được lấy từ bệnh nhân và dựa trên nguyên lí ly tâm. Những hệ thống này khác nhau rất nhiều trong khả năng năng lấy và cô đặc tiểu cầu tùy thuộc vào phương pháp và thời gian ly tâm. Kết quả là thu được phần huyết tương có nồng tiểu cầu và bạch cầu khác nhau. Sự khác nhau về nồng độ tiểu cầu và bạch cầu ảnh hưởng tới nồng độ và tính đa dạng của các yếu tố tăng trưởng. Rất khó để đánh giá bộ kit nào tốt hơn khi dùng để chuẩn bị PRP.
Các thiết bị PRP thường được chia thành hệ thống cô đặc thấp (2.5-3 lần so với nồng độ tiểu cầu trong máu) và hệ thống cô đặc cao (5-9 lần).
Làm giàu tế bào
Theo kinh nghiệm của tác giả, để có thể chuẩn bị gel PRP đồng nhất và đủ thể tích nhưng vẫn có tác dụng tốt thì nồng độ tiểu cầu cần đạt được khoảng 750.000-1.000.000/ µL. Ở nồng độ tiểu cầu này, có thể tạo gel trong 5-7 phút. Sau khi thu được PRP cần thực hiện xét nghiệm tổng phân tích tế bào máu và dựa vào lượng tiểu cầu đếm được, ta có thể pha loãng hoặc cô đặc tiểu cầu trong điều kiện vô trùng.
Hoạt hóa
Có thể tạo thrombin tự thân để làm chất hoạt hóa theo các bước sau: Lấy một lượng máu khác (trong ống nghiệm chứa ACD hoặc sodium citrate), li tâm trong 10 phút ở tốc độ 3000 vòng/phút, hút phần huyết tương phía trên sang một ống nghiệm mới (trong điều kiện vô khuẩn), sau đó thêm vào 0.2 mL calcium gluconate cho mỗi 1 mL huyết tương, ủ ấm ở 37oC trong 15-30 phút, sau đó hút phần huyết tương chứa tiền throbin ở phía trên (trong điều kiện vô trùng), đông lạnh và giữ ở 30oC cho đến khi cần sử dụng. Để tạo dạng gel, tiểu cầu cô đặc được đặt trên một đĩa vô trùng và sau đó thêm chất hoạt hóa vào theo tỉ lệ 1 mL thrombin tự thân và 1 mL calcium gluconate cho mỗi 10 mL PRP. Lúc này, hỗn hợp được ủ ở nhiệt độ phòng. Nếu quá trình đông quánh diễn ra lâu hơn dự kiến, thì có thể ủ ấm ở 37oC trong 5 phút để tăng tốc độ phản ứng.
Tiểu cầu cô đặc cần phải được vô trùng. Các thành phần máu cần phải được chuẩn bị theo nguyên lý của Good Manufacturing Practice. Mỗi một thủ thuật phải được test kiểm tra chất lượng gồm: xác định thể tích, số lượng tiểu cầu, số lượng bạch cầu, và xét nghiệm nồng độ fibrinogen.
Ứng dụng lâm sàng của PRP
Sau khi li tâm, các thành phần tiểu cần và fibrin của máu được chiết ra và tiêm vào vùng cần điều trị.
Trong da liễu và thẩm mỹ nội khoa, PRP được sử dụng để điều trị:
- Loét động mạch và tĩnh mạch ở chân
- Loét bàn chân đái tháo đường
- Loét ép
- Vị trị hiến da trong thủ thuật ghép da
- Bỏng nhiệt độ 1 và 2
- Vết thương phẫu thuật, vết trợt, vết cắt và chấn thương bề mặt
- Các vấn đề rụng tóc – PRP được chứng minh là có thể tái sinh các nang lông và kích thích mọc lông mới
- Sẹo sau chấn thương- PRP phổi hợp với mô mỡ ly tâm và laser viđiểm tái tạo bề mặt có thể giúp cải thiện bề mặt sẹo
- Trẻ hóa mặt- tiêm PRP có thể giúp điều trị nếp nhăn, tổn thương ánh sáng, thay đổi sắc tố da khi phối hợp với các phương pháp điều trị khác.
Chuẩn bị PRP
Máu được lấy vào ống nghiệm có thêm chất chống nông. Hỗn hợp được ly tâm và tách thành 3 lớp: PPP, PRP, và hồng cầu. Để tạo PRP, loại bỏ lớp hồng cầu và ly tâm lần 2. Sau đó lớp PPP (chiếm phần lớn) được loại bỏ và sản phẩm cuối cùng chứa PRP và một lượng nhỏ PPP. Thêm throm- bin hoặc calcium chloride để hoạt hóa tiểu cầu.
Lăn kim và PRP: Giới thiệu thủ thuật
Lăn kim được sử dụng để kích thích sản xuất collagen dưới da nhằm làm giảm sự thiếu hụt mô da. Ngày nay, lăn kim được sử dụng như là phương pháp hiệu quả trong điều trị sẹo và nếp nhăn. Các vi kim xuyên qua lớp thượng bì để lại những lỗ đâm và lành rất nhanh. Thủ thuật lăn kim sẽ khởi phát một bậc thang các yếu tố tăng trưởng giúp kích thích trực tiếp đến pha trưởng thành của quá trình lành vết thương, do đó sự đâm xuyên của các vi kim không tạo ra tổn thương như cách hiểu thông thường, nhưng lại tạo ra các tổn thương nhỏ và thời gian lành vết thương sẽ được rút ngắn, khi đó cơ thể sẽ bị đánh lừa như thể đã xảy ra chấn thương thật sự.
Lăn kim có thể tạo ra các kênh dẫn cho các hoạt chất bôi (ví dụ: PRP) giúp chúng được hấp thụ một cách hiệu quả qua lớp trên cùng của da.
Quy trình thủ thuật
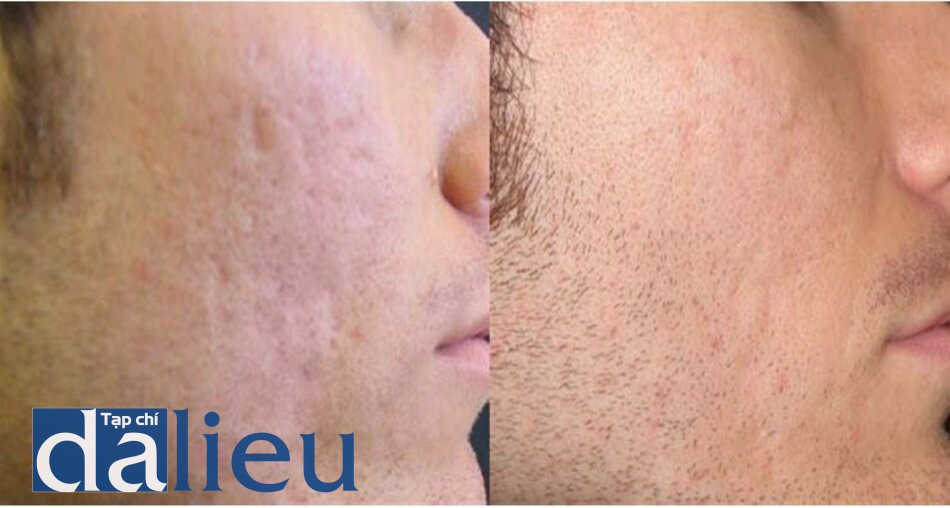
Đầu tiên, tiến hành sát trùng da mặt và bôi tê (bằng EMLA) trong vòng 60 phút. Sau đó tiến hành lăn kim bằng dụng cụ chuyên dụng gồm trụ lăn rộng 10 mm, được gắn 96 đầu kim nhỏ xếp thành 4 hàng. Các cây kim có đội dài 1.5 mm và đường kính 0.25 mm. Tùy thuộc vào áp lực lăn, những cây kim này có thể xuyên vào da từ 0.1 đến 1.3 mm. Trụ lăn được lăn lên vùng da có sẹo theo 4 hướng: dọc, ngang, chéo trái và chéo phải. Trong hình 9.6, mặt bên phải của bệnh nhân được điều trị chỉ bằng kĩ thuật lăn kim, trong khi ở mặt bên phải thì được bôi PRP khi tiến hành lăn kim.

Theo dõi lâm sàng
- Bình thường, liệu trình điều trị lão hóa da gồm 3 lần điều trị lăn kim cách nhau mỗi tháng, và quá trình theo dõi lâm sàng được thực hiện vào tháng thứ 1, thứ 3 và tháng thứ 6 kể từ lần điều trị thứ cuối cùng.
- Các bệnh nhân được hướng dẫn sử dụng liệu trình bôi ngoài da với dưỡng ẩm và kem làm dịu nha trong 48 giờ sau mỗi liệu trình. Ngoài ra, cần phải tránh nắng bằng cách sử dụng kem chống nắng có SPF30+ trong thời gian ban ngày.
Kết quả lâm sàng
Theo kinh nghiệm của chúng tôi, khi phối hợp lăn kim và PRP sẽ có hiệu quả cải thiện sẹo tốt hơn so với khi chỉ sử dụng lăn kim. Trên lâm sàng, có thể thấy được sự cải thiện về độ trơn láng của da và độ sâu và kích thước của sẹo. Số lần điều trị cần thiết có thể rất khác nhau tùy thuộc vào đáp ứng collagen của mỗi người, tình trạng sẹo của bệnh nhân và kết quả mong muốn đạt được, và số lần điều trị sẽ được quyết định bởi bác sĩ da liễu trong khoảng từ 2 đến 6 lần điều trị (hình 9.7)
Tham khảo thêm một số bài viết cùng chủ đề:
Thông tin bài viết:
- Nguồn tham khảo: Sách “SẸO TRỨNG CÁ: PHÂN LOẠI VÀ CÁCH ĐIỀU TRỊ”
- Biên dịch bởi: Tạp chí Da Liễu
- Link bài viết: https://tapchidalieu.com/su-dung-huyet-tuong-giau-tieu-cau-trong-dieu-tri-seo-trung-ca/



Một cách trị sẹo trứng cá rất mới lạ
Cảm ơn anh quan tâm!