Bài viết Các phương pháp điều trị sẹo trứng cá ở bệnh nhân Châu Á được dịch bởi Bác sĩ Phạm Tăng Tùng và Bác sĩ Văn Thị Như Ý từ Sách “SẸO TRỨNG CÁ – PHÂN LOẠI VÀ CÁCH ĐIỀU TRỊ” của các tác giả Antonella Tosti, Maria Pia De Padova, Gabriella Fabbrocini, Kenneth R Beer.
Giới thiệu
Người châu á thuộc chủng tộc da nâu [1] và được nhận diện như là những người có da màu [2], là chủng người không đồng nhất về gen khi xem xét đến các yếu tố như di cư và hôn nhân khác chủng tộc [1]. Phân loại da phổ biến của người Châu Á là thuộc nhóm IV-V theo Fitzpatrick và phân loại IV theo Lancer Ethnicity Scale [1,3], hiện nay da người châu Á nằm trong nhóm II-V với tone màu da khác nhau từ sắc nâu sáng nhất đến sắc nâu tối nhất [4].
Mụn trứng cá và những hậu quả của nó như tăng sắc tố sau viêm (PIH) và sẹo là những vấn đề không hiếm gặp ở người châu Á. Do đó trong thực hành da liễu, cần phải cố gắng điều trị mụn trứng cá bất kể đang ở giai đoạn nào. Vì dân cư châu Á có nhiều nền văn hóa và niềm tin khác nhau, một số niềm tin đã khiến quá trình điều trị bị trì hoãn. Tuy nhiên, tại thời điểm chúng tôi viết chương này 7 năm về trước, nhận thức của phần lớn người châu Á đã tăng lên rất nhiều do sợ hậu quả của mụn trứng cá khi không được điều trị. Do đó, ngày càng có nhiều bệnh nhân đến để được tư vấn điều trị mụn trứng cá ở hầu hết các bệnh viện và phòng khám ở châu Á.
Mặc dù được điều trị nhưng mụn trứng cá vẫn là một vấn đề. Với sự xuất hiện của các thiết bị laser và ánh sáng mới đã mở ra nhiều cánh cửa trong điều trị sẹo trứng cá. Nhiều bác sĩ da liễu châu Á khi sử dụng các thiết bị này đã tự tiến hành nhiều nghiên cứu thử nghiệm và hình thành những kinh nghiệm điều trị phù hợp với da người châu Á.
Mụn trứng cá ở người châu Á: Có gì mới trong những nghiên cứu gần đây
Mỗi chủng tộc có nhiều bệnh da đặc thù riêng [2] nhưng mụn trứng cá là bệnh da phổ biến đối với tất cả các chủng tộc, bao gồm cả người châu Á. Nó được xem là một trong những nguyên nhân hàng đầu khiến bệnh nhân tìm kiếm sự tư vấn và điều trị từ các bác sĩ da liễu [2,4-6].
Từ năm 2011 đến 2016, thống kê có hơn 475967 cuộc tư vấn ở 11 cơ sở đào tạo của Hội bác sĩ Da liễu Philippine; trong số đó có 45085 (9.47%) bệnh nhân Filipino đến khám và điều trị trứng cá và trong đó số bệnh nhân là các trường hợp mới đi khám là 32948 (6.9%). 2/3 bệnh nhân là nữ và chỉ 1/3 bệnh nhân là nam, các bệnh nhân có độ tuổi từ dưới 1 tuổi cho đến 67 tuổi [7]. Phần lớn bác sĩ Filipino khám ít nhất 10 bệnh nhân mụn trứng cá mỗi tuần với nhiều loại và mức độ khác nhau tại các clinic của họ. Điều này đã khiến mụn trứng cá trở thành một trong những nguyên nhân phổ biến khiến bệnh nhân tìm đến bác sĩ da liễu (Handog EB, không được công bố dữ liệu).
Tương tự, trong các nghiên cứu tiến hành ở Singapore, mụn trứng cá luôn nằm trong 10 bệnh phổ biến nhất khiến bệnh nhân phải tìm kiếm sự điều trị [8-10]. Một nghiên cứu dịch tễ được tiến hành trong 10 năm (2004-2013) trên đối tượng thanh niên (<25 tuổi) và người trưởng thành (≥ 25 tuổi) bị mụn được tiến hành tại Singapore bởi Han và các cộng sự [11]. Kết quả nghiên cứu cho thấy tỉ lệ mụn trứng cá ngày càng tăng và ở bệnh nhân nữ luôn cao hơn so với bệnh nhân nam. Tuy nhiên, phân tích từng nhóm đối tượng cho thấy trong nhóm đối tượng thanh niên (<25 tuổi) thì tỉ lệ bệnh nhân nam lại cao hơn (61.3% nam so với 38.8% nữ). Mụn trứng cá ở nhóm người trưởng thành chiếm 30% các trường hợp mụn trứng cá với tỉ lệ nữ cao hơn so vơi nam (69.0% nữ và 31.0% nam). Trong các loại sẹo, dạng nhân mụn (comedonal acne) thường được thấy nhiều hơn ở đối tượng thanh niên và nang mụn thì lại thấy nhiều ở nhóm người trưởng thành (≥ 25 tuổi). Điểm thú vị là 40.5% những người bị mụn ở tuổi trưởng thành là do tình trạng mụn kéo dài từ độ tuổi thanh niên. Trong các bệnh nhân ở độ tuổi trưởng thành do mụn trứng cá kéo dài từ thời thanh niên hoặc mới khởi phát, thì mụn trứng cá ở thân mình thường xuất hiện ở nhóm bệnh nhân có mụn kéo dài từ thời thanh niên, và mụn mủ thường thấy ở nhóm mới khởi phát. Singapore là một ví dụ điển hình của một quốc gia đa chủng tộc người châu Á (ví dụ: Trung Quốc, Malaysia, Ấn độ). Mặc dù các nghiên cứu cho thấy có sự gia tăng số lượng các ca bị mụn trứng cá ở tất cả các chủng tộc, nhưng Trung Quốc là nước có tỉ lệ mụn trứng cá cao nhất.
Một nghiên cứu về mụn trứng cá ở Nepal được công bố gần đây [12] cho thấy có tỉ lệ mụn trứng cá thấp ở mức 1.068%. Các bệnh nhân có độ tuổi từ 13 đến 45 tuổi, trong đó bệnh nhân trong nhóm 16-20 tuổi chiếm nhiều hơn (độ tuổi trung bình là 19.78 năm). Mặc dù tỉ lệ nam/nữ chung là 1.25:1, tuy nhiên ở nhóm tuổi lớn hơn nữ giới có tỉ lệ mụn cao hơn và bị nặng hơn. Thời gian kéo dài của mụn từ 1 tháng đến 25 năm, trung bình là 45.55 tháng. Tương tự với các nghiên cứu khác, các bệnh nhân người Nepal có thời gian bị mụn dài hơn và bị mụn nặng hơn. Mụn chủ yếu tập trung ở mặt, nhưng cũng xuất hiện ở vùng lưng, ngực và cổ. Mụn comedone được quan sát thấy ở tất cả bệnh nhân và tỉ lệ sang thương mụn không viêm/ viêm là 8.55:1.
Một nghiên cứu dịch tễ đa trung tâm về mụn ở Hàn Quốc trên 1236 bệnh nhân [13] cho thấy tỉ lệ nam/nữ là 1:1.6 trong đó tỉ lệ nữ cao hơn trong nhóm người lớn tuổi (19-35 tuổi) và thời gian bị mụn dài hơn (trung bình 7.7 năm). Mụn trứng cá ở mặt ảnh hưởng đến cả hai giới, tuy nhiên mụn ở vùng quanh miệng ưu thế hơn ở giới nữ. Trong các bệnh nhân nam, mụn tập trung phổ biến ở vùng mũi, cổ, ngực và lưng. Một nghiên cứu đa trung tâm thực hiện trong 10 năm (2004-2013) trên 180782 bệnh nhân mụn trứng cá được tiến hành bởi Hiệp hội nghiên cứu Mụn trứng cá Hàn Quốc cũng cho thấy nữ giới có tỉ lệ mụn cao hơn. Trong đó, mụn trứng cá ở người lớn (>18 tuổi) vẫn chiếm đa số (83.8%) và 14.4 % mụn trứng cá ở nhóm tuổi thanh niên (13-18 tuổi). Mụn trứng cá trẻ em (<13 tuổi) chiếm tỉ lệ 1.8% với tỉ lệ nam/nữ là 4:6. Trong nghiên cứu 10 năm, tổng số lượng bệnh nhân bị mụn trứng cá tăng 60% và các tác giả cho rằng tỉ lệ tăng này liên quan đến sự tăng nhận thức của người dân Hàn Quốc về mụn trứng cá và các biến chứng của nó.
Điểm thú vị cần lưu ý đó là các nghiên cứu về mụn trứng cá được thực hiện ở người châu Á đã sử dụng các hệ thống thang điểm đánh giá độ nặng khác nhau [12,15-17]. Do đó không có sự thống nhất về cách đánh giá và phân loại độ nặng của mụn trứng cá, thậm chí giữa các chuyên gia. Mặc dù mỗi phân loại đều dựa trên nền tảng chung, nhưng do sử dụng các thang điểm và các thuật ngữ khác nhau nên rất dễ gây nhầm lẫn.
Không bao giờ được xem thường ảnh hưởng tâm lí của mụn trứng cá [6,15,17-20]. Trong 429 bệnh nhân Singapore, độ tuổi từ 17-35, thì có hơn một nữa cảm thấy ngại ngùng và tự nhận thức được về tình trạng mụn trứng cá của bản thân và một phần ba số bệnh nhân cho rằng mụn trứng cá gây cản trở các hoạt động xã hội và giải trí của họ [6]. Hơn nữa, khả năng am hiểu về mức độ nặng của mụn trứng cá ở mỗi người cũng rất khác với đánh giá thực tế của các bác sĩ, điều này cũng đã ảnh hưởng đến lượng người tìm kiếm sự điều trị [6,15].
Sinh bệnh học của mụn trứng cá đã được biết đến là do nhiều yếu tố tạo thành và điều này đúng đối với tất cả các chủng tộc và dân tộc trên thế giới [4,6]. Người châu Á có thể bị tất cả các dạng mụn trứng cá với nhiều mức độ khác nhau, tuy nhiên mụn trứng cá nặng dạng nang, nốt ít gặp hơn [21] và tăng sắc tố sau viêm (PIH) luôn là hậu quả nổi bật của mụn trứng cá trên đối tượng này [4,5,12,15,16,21-23].
Sẹo trứng cá ở người châu Á: các dữ liệu nói lên điều gì
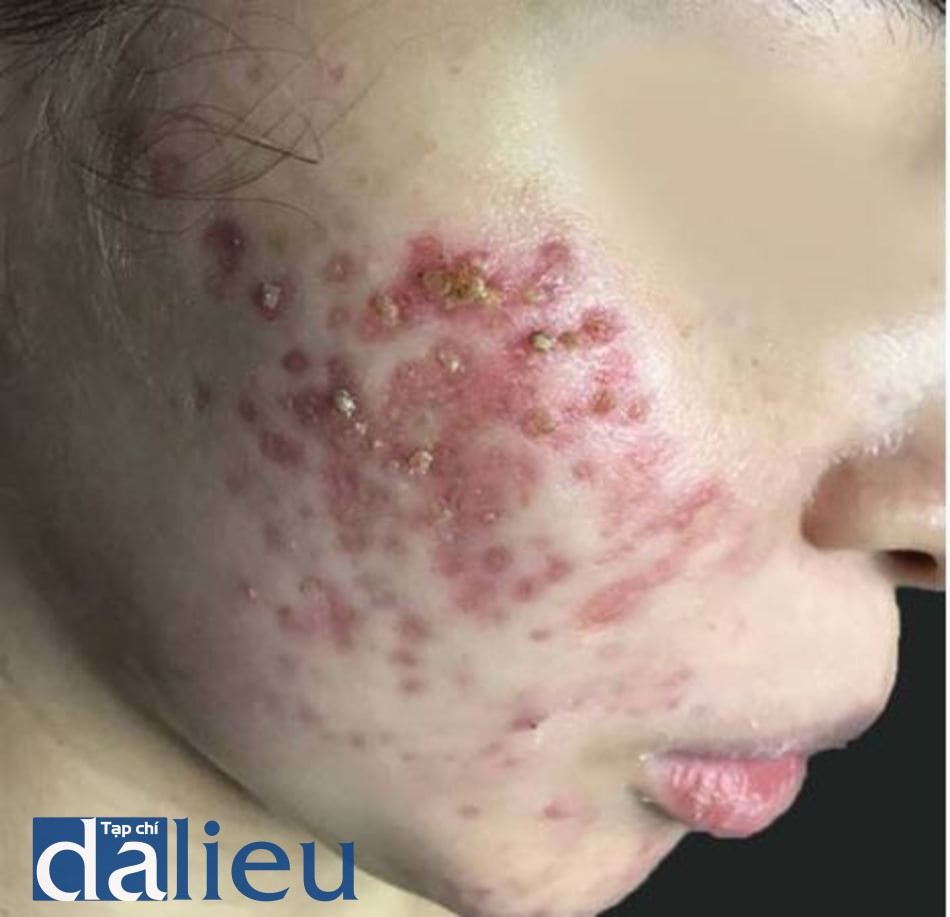
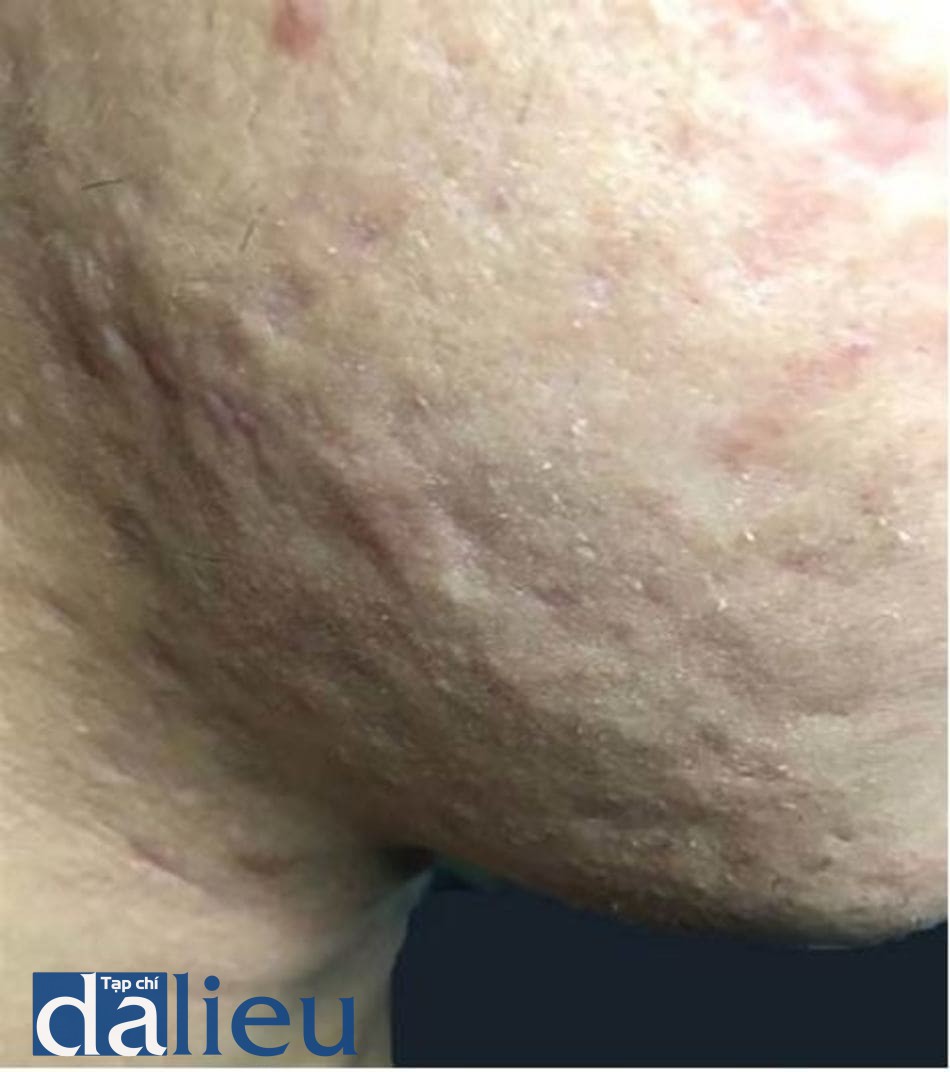
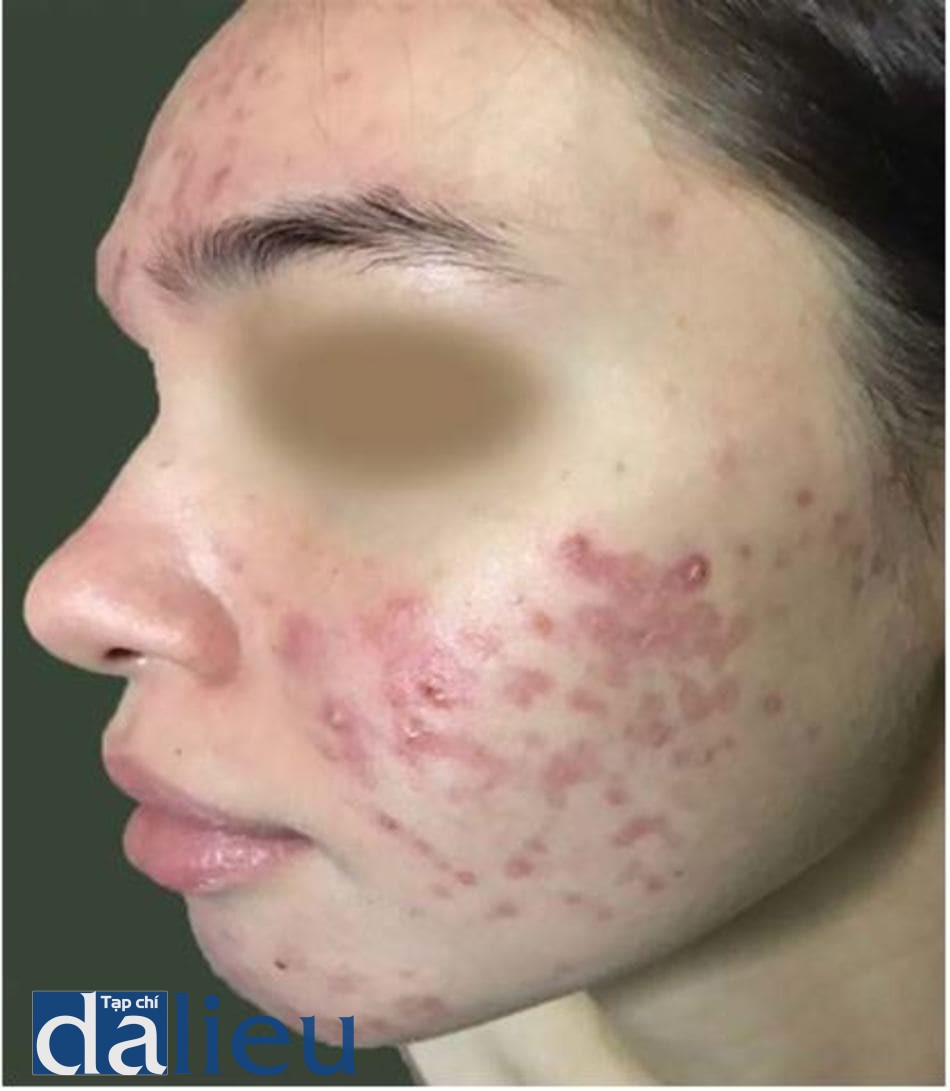
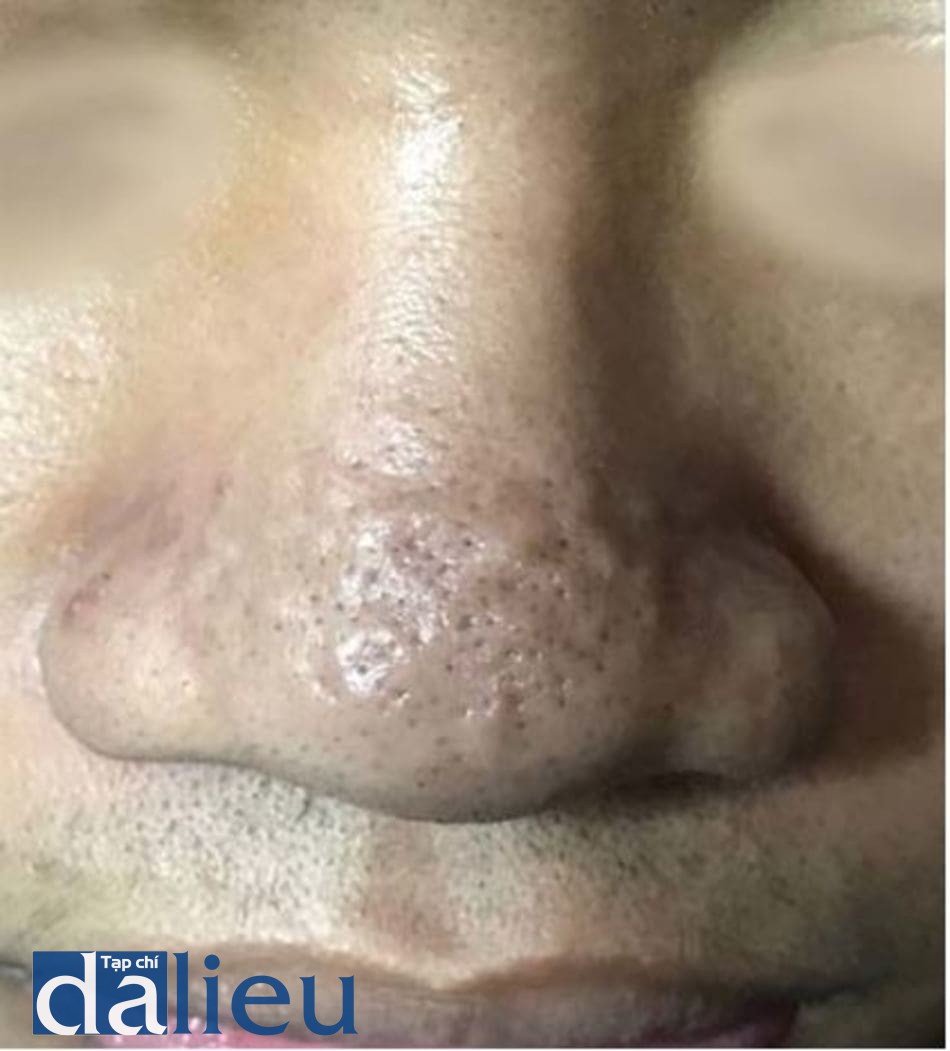
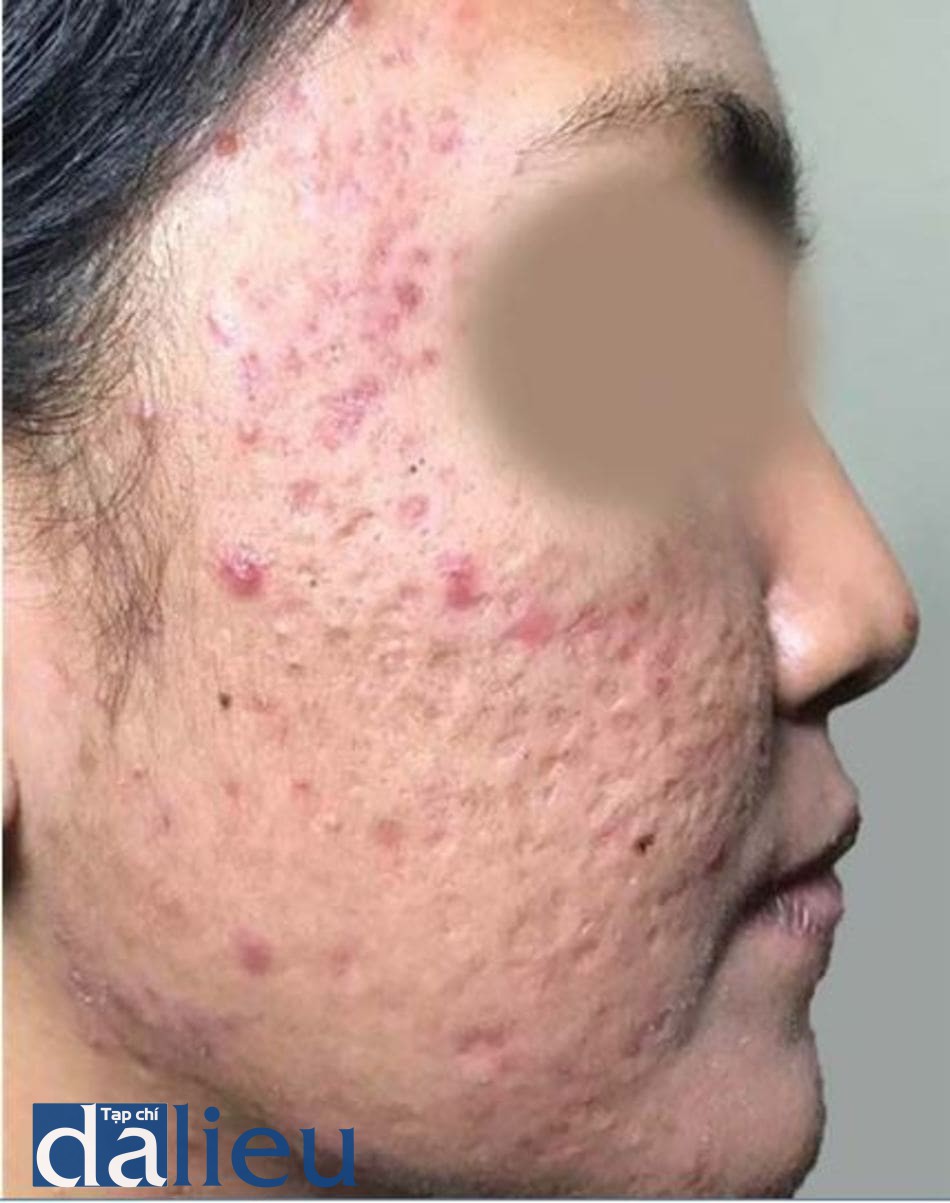
Sẹo là hậu quả đáng sợ của mụn trứng cá và có thể xuất hiện dù bệnh nhân có mức độ trứng cá nặng như thế nào [24]. Nếu như mụn trứng cá ảnh hưởng đến chất lượng sống của bệnh nhân, thì mức độ ảnh hưởng của sẹo trứng cá đến chất lượng sống còn nặng nề hơn [25]. Mụn trứng cá viêm nếu không được điều trị hoặc trì hoãn điều trị thì sẽ đưa đến hậu quả bị sẹo (hình 14.1 và 14.2). Hơn nữa, các nghiên cứu đã chỉ ra rằng sẹo trứng cá có thể xất hiện thậm chí đối với các tổn thương mụn không viêm hoặc ở mụn trứng cá mức độ nhẹ [24-27].
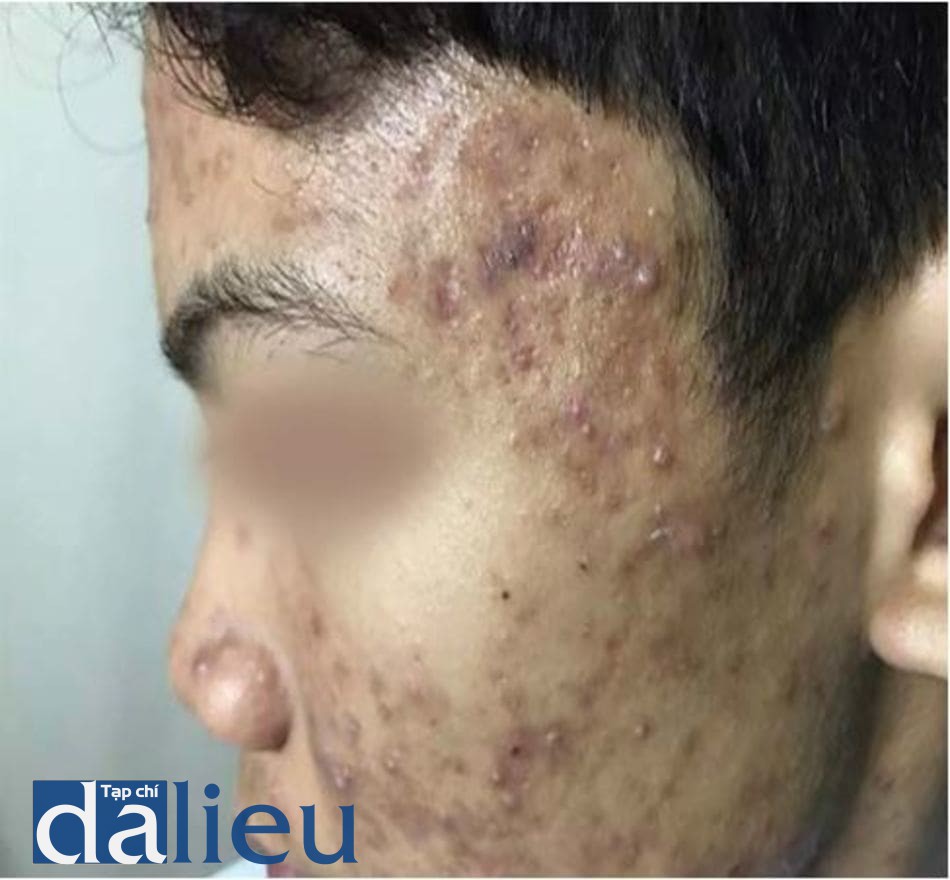
Trong khoảng 3 thập kỉ trước, một số hệ thống phân loại sẹo trứng cá đã được đề xuất và sử dụng [28]. Nhiều nghiên cứu về sẹo trứng cá đã sử dụng các hệ thống khác nhau để đánh giá độ nặng của sẹo trên bệnh nhân. Nói một cách đơn giản, sẹo trứng cá được hình thành do mất mô hoặc tăng sinh mô quá mức [1]. Nếu sẹo do tăng sinh mô quá mức thì gọi là sẹo phì đại (hypertrophic) hoặc sẹo lồi (keloid) và đã được báo cáo là có tỉ lệ cao hơn ở người châu Á so với người da trắng [29] (hình 14.3 và 14.4).
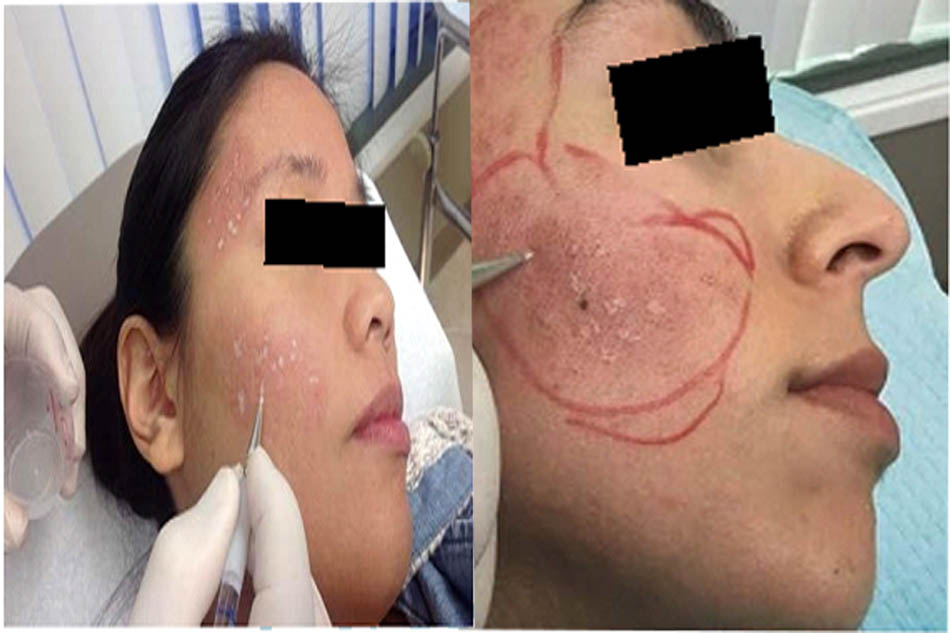
Sẹo lõm gồm có 3 phân loại nhỏ hơn là sẹo ice pick, rolling, và boxcar, đây là loại sẹo trứng cá thường thấy nhất ở tất cả các chủng tộc và dân tộc trên thế giới bao bồm cả người châu Á (hình 14.5)
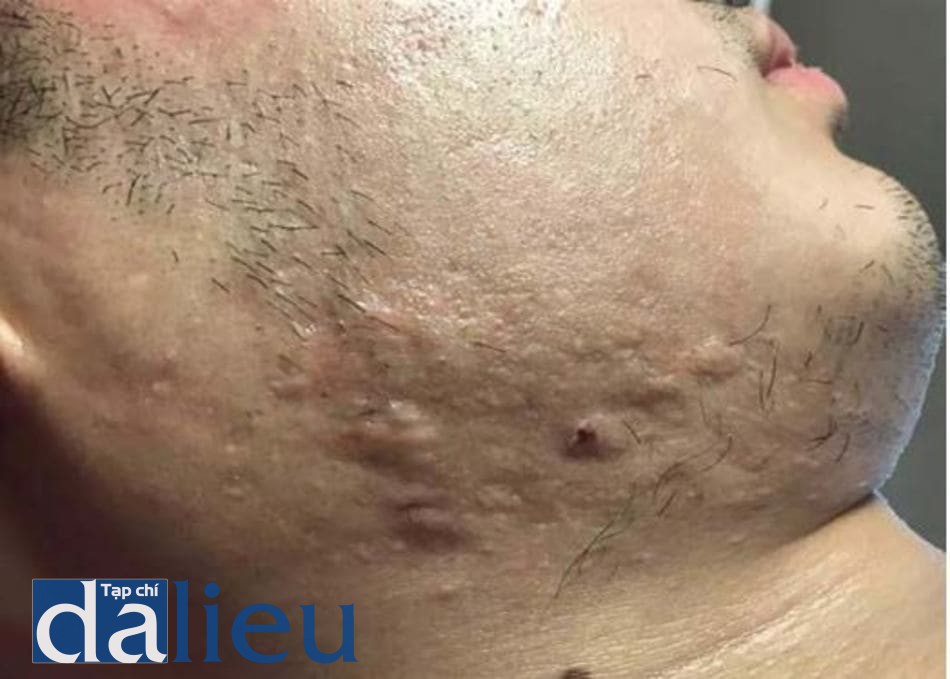
Sẹo trứng cá xuất hiện với tỉ lệ 39.5% trong các bệnh nhân người Nepal trong nghiên cứu của Jha, trong tất cả các trường hợp đều có sẹo ở vùng má. Sẹo ice pick là loại sẹo thường thấy nhất. Thời gian mụn trứng cá kéo dài hơn 3 năm được xem là yếu tố góp phần hình thành sẹo trứng cá [12]. Trong số các thanh niên Hồng Kong bị mụn trứng cá, mức độ sẹo và tăng sắc tố (phản ánh độ nặng của mụn trứng cá) được báo cáo là cao hơn so với người phương tây và xuất hiện nhiều hơn ở nữ giới [20]. Tuy nhiên trong một nghiên cứu được thực hiện trên người Ấn Độ, Hazarika và Rajaprabha đã thấy rằng sẹo trứng cá ảnh hưởng đến nam giới nhiều hơn nữ giới (86% và 38%) [30].
Sẹo trứng cá thường tồn tại đồng thời với các tổn thương mụn trứng cá ở nhiều bệnh nhân Filipino. Các bác sĩ da liễu ở Philiphin có thể bắt gặp hầu hết các loại sẹo ở các bệnh nhân, trong đó chủ yếu là dạng sẹo lõm. Các sẹo này hầu hết được điều trị bằng laser và ánh sáng, peel hóa chất và lăn kim. Ngược lại, sẹo phì đại thường được điều trị bằng tiêm corticosteroid kèm hoặc không kèm phối hợp điều trị với laser & ánh sáng và kem bôi silicon. Biến chứng tăng sắc tố sau mụn chiếm phần lớn so với mất sắc tố. Phương pháp peel da bằng hóa chất sử dụng các loại acid như trichloroacetic acid (TCA), glycolic hoặc salicylic acid là lựa chọn thường thấy để điều trị sẹo trứng cá. Thủ thuật này có thể được tiến hành một đến 2 lần mỗi tháng và hầu hết bệnh nhân có thể thấy được sự cải thiện bề mặt da đến 50% (Handog EB, dữ liệu không được công bố).
Sẹo trứng cá dạng sẩn xuất hiện ở mũi và cằm được xem như là một thể sẹo khác biệt, khác với cả sẹo ly giải mô đàn hồi được thấy chủ yếu ở ngực và thân [31,32]. Loại sẹo này không thường thấy ở các bệnh nhân người châu Á. Tuy nhiên, nếu điều trị loại sẹo này bằng laser CO2 xâm lấn hoặc đốt điện có thể gây mất sắc tố. Lee và các cộng sự [33] đã báo cáo 2 trường hợp nữ người Hàn, 30 tuổi và 20 tuổi, được điều trị theo phương pháp đục lỗ kim bằng laser Er: YAG (Erbium: yttrium-aluminum garnet) kèm với đắp gặc thấm hydrocolloid trong 1 tuần sau điều trị. Trường hợp đầu tiên cho kết quả thẩm mỹ tốt với chỉ 1 lần điều trị và không có dấu hiệu tái phát thậm chí là ở thời điểm 1 năm sau laser. Trường hợp thứ 2 cần 2 lần điều trị với khoảng cách 1 tháng và cũng cho hiệu quả điều trị rất tốt.
Gần đây, Chaudhary và các cộng sự của mình [34] đã so sánh hiệu quả điều trị của các loại peel da khác nhau với các thủ thuật phẫu thuật để để điều trị sẹo trứng cá ở 80 bệnh nhân Ấn Độ. Ông nhận thấy rằng tỉ lệ nam/nữ là 1.2:1, trong đó 62% bệnh nhân thuộc nhóm tuổi thanh niên và thời gian bị sẹo trứng cá là từ 2-5 năm. Sẹo boxcar là loại sẹo thường gặp nhất, tiếp theo lân lượt là sẹo rolling và ice pick. Ông chia các bệnh nhân thành 4 nhóm, mỗi nhóm có 20 người được tham gia điều trị bởi một trong các phương pháp sau: (A) Tiến hành một chuỗi peel da bằng glycolic acid với nồng độ tăng dần từ 35% đến 70% trong tối thiểu 10 lần, khoảng cách giữa các lần điều trị là 2 tuần, (B) tái tạo cấu trúc sẹo bằng hóa chất (CROSS) TCA 95% mỗi tháng, tối thiểu 4 lần điều trị, (C) lăn kim tối thiểu 3 lần, mỗi lần cách nhau 6 tuần, và (D) cắt đáy sẹo tối thiểu 4 lần, mỗi lần cách nhau 1 tháng. Kết quả cho thấy phương pháp lăn kim làm giảm điểm sẹo trứng cá nhiều nhất, tiếp theo đó lần lượt là CROSS bằng TCA, cắt đáy sẹo và peel glycolic acid. Hiệu quả điều trị của các phương pháp phẫu thuật cao hơn có ý nghĩa thống kê so với phương pháp peel hóa chất. Chỉ có 7 trong số 80 bệnh nhân có tác dụng phụ. Các tác dụng phụ này chủ yếu là đỏ da và khối máu tụ do điều trị các thủ thuật phẫu thuật và thay đổi sắc tố do peel hóa chất.
Điều trị sẹo trứng cá ở người châu Á
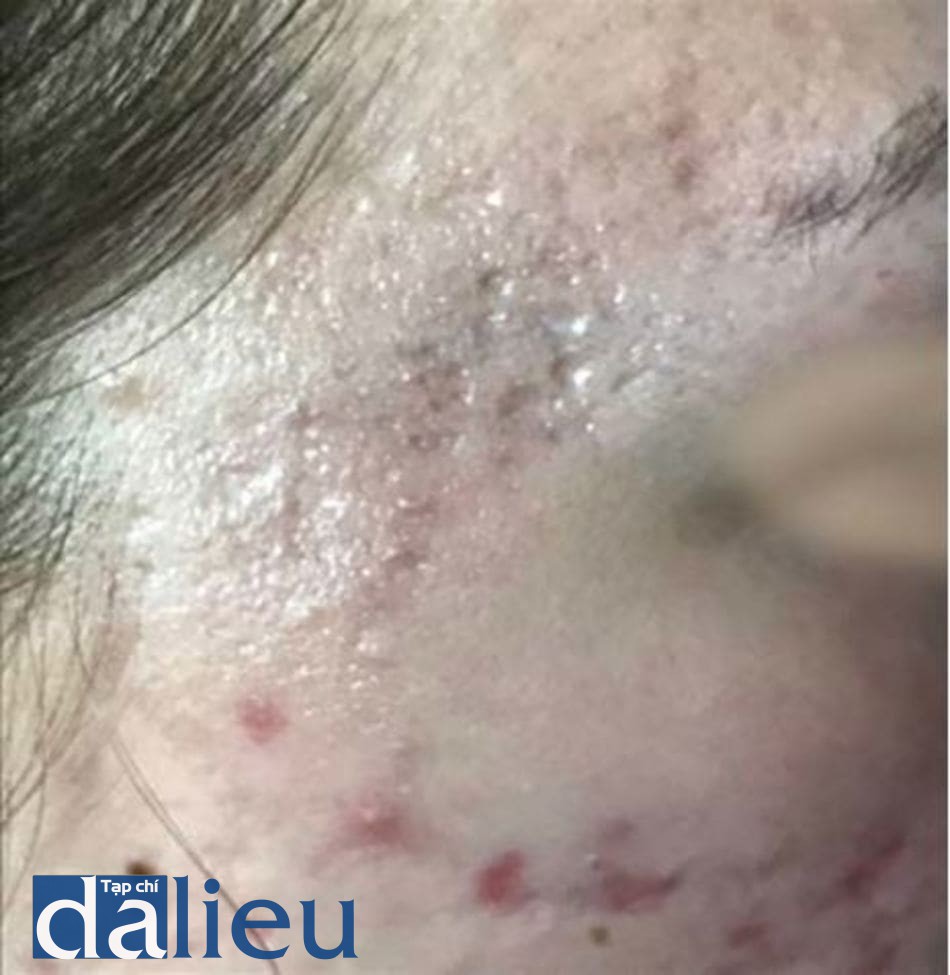
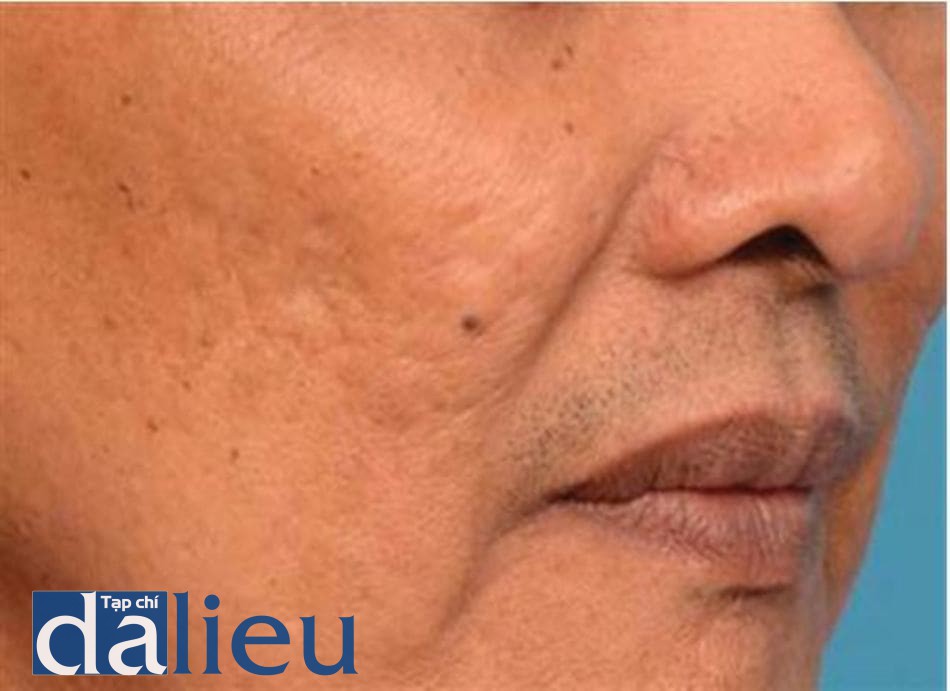
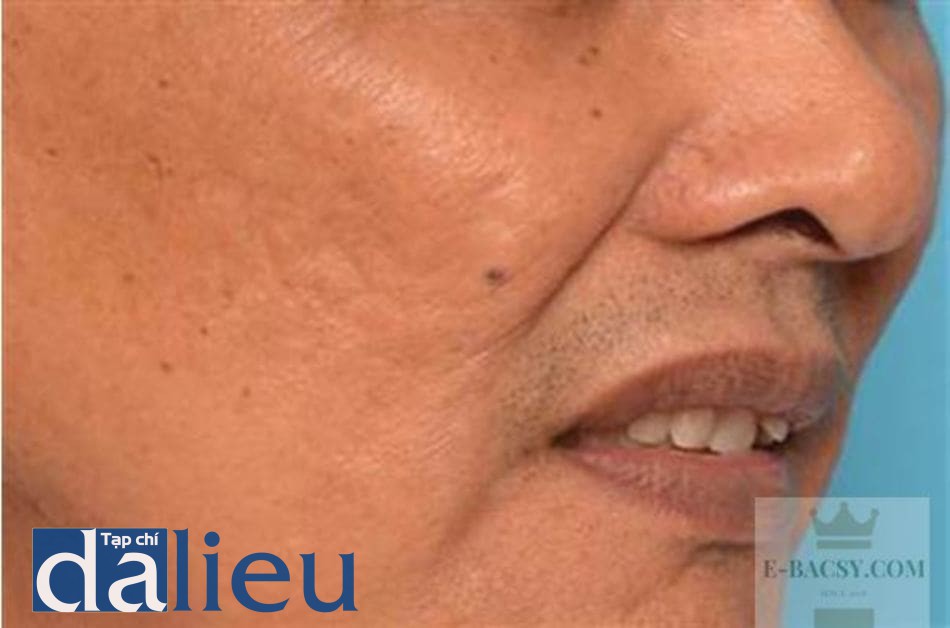
Một khi đã hình thành sẹo thì rất khó để điều trị. Dường như không thể khôi phục da trở lại như bình thường. Hiện tại, tất cả các phương pháp điều tri sẹo đều không thể loại bỏ được chúng một cách hoàn toàn được. Phần lớn bệnh nhân lo lắng về tình trạng tăng sắc tố sau viêm (PIH) và đỏ da sau viêm (PIE) (hình 14.6 và 14.7). Ở các phòng khám, hầu hết các bác sĩ ở Châu Á điều trị các vấn đề trên bằng cách sử dụng các chất làm trắng da kết hợp với sử dụng chống nắng hàng ngày. Trên thực tế, PIH có thể tự mất dần theo thời gian.
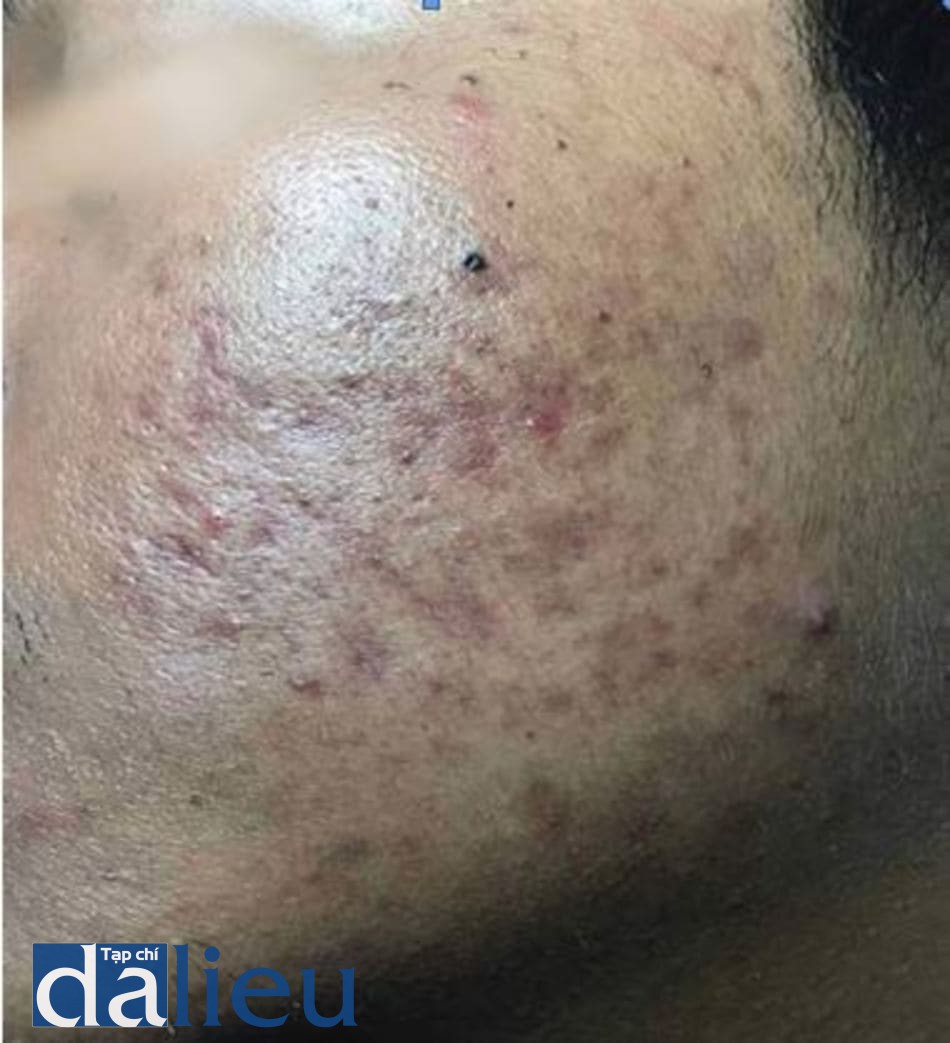
Peel hóa chất vẫn là phương pháp được ưa chuộng bởi nhiều bác sĩ da liễu (đặc biệt ở châu Á) để điều trị PIH, PIE và sẹo trứng cá. Lý do giải thích điều này có thể là do giá thành rẻ. Tuy nhiên, hiệu quả điều trị của phương pháp này bị ảnh hưởng bởi nhiều yếu tố như loại sẹo trứng cá cũng như phân loại da ánh sáng của bệnh nhân.
Khi điều trị sẹo trứng cá, cần thiết phải phân biệt được sẹo (lõm và phì đại) với các dát trên da (PIH và PIE). Với các dát trên da, chúng có thể tự lành và mất dần theo thời gian nhưng đối với sẹo lõm, sẹo phì đại và sẹo lồi thì thường tồn tại dai dẵng nếu không được điều trị. Các lựa chọn điều trị bao gồm sử dụng các công nghệ sử dụng năng lượng hoặc không sử dụng năng lượng [35]. Các thiết bị sử dụng năng lượng bao gồm laser xâm lấn và không xâm lấn, thiết bị sóng cao tần RF, IPL, và thiết bị trẻ hóa da plasma. Các công nghệ không sử dụng năng lượng gồm các thủ thuật như cắt đáy sẹo, mài da và vi mài da, lăn kim, filler sẹo và peel hóa chất. Có rất nhiều phương pháp phẫu thuật, laser cũng như các thiết bị sử dụng năng lượng được ứng dụng để điều trị sẹo trứng cá ở người châu Á [36].
Hiệu quả điều trị sẹo trứng cá ở người châu Á rất khác nhau và nằm trong khoảng từ 10 đến 50%. Các biến chứng khi điều trị ít xảy ra. Các bệnh nhân châu Á có thể hình thành sẹo phì đại và sẹo lồi sau điều trị đặc biệt là ở những người có type da tối màu. Tuy nhiên, tăng sắc tố sau viêm (PIH) mới là biến chứng thường gặp nhất sau các thủ thuật điều trị sẹo trứng cá [37,38]. Hơn 40% bệnh nhân châu Á điều trị sẹo trứng cá với laser mạnh mạnh sẽ xuất hiện tăng sắc tố sau viêm ở nhiều mức độ khác nhau. Mặc dù có rất nhiều phương pháp đã được thử để giảm PIH sau điều trị laser, thì việc bôi các chất làm trắng da trước và sau điều trị laser (ví dụ: hydroquinone) vẫn còn đang tranh cãi [39,40]. Tuy nhiên tránh nắng và sử dụng chống nắng luôn tỏ ra hiệu quả trong việc hạn chế hình thành PIH.
Sẹo phì đại và sẹo lồi
Sẹo phì đại thường sẽ tự giảm thể tích dần theo thời gian tuy nhiên sẹo lồi thì tốt nhất phải được điều trị bằng cách tiêm triamcinolone vào sẹo. Phương pháp phẫu thuật thường làm sẹo lồi trở nên xấu hơn.
Có thể sử dụng laser xung nhuộm màu (PDL) với chế độ năng lượng thấp nhất (để làm giảm bầm tím nhẹ) để làm giảm thể tích sẹo phì đại. Người ta thấy rằng cấu trúc và tính mềm dẻo của da tăng lên khi mức độ đỏ da giảm xuống [41]. Thiết bị PDL đã được sử dụng bởi các bác sĩ da liễu ở châu Á và tỉ lệ điều trị sẹo phì đại thành công rất khác nhau.
Sẹo lõm
Các kỹ thuật phẫu thuật
Trên mỗi bệnh nhân thường xuất hiện đồng thời cả sẹo ice pick, boxcar và rolling [36] (hình 14.8 và 14.9). Các kĩ thuật phẫu thuật thường được áp dụng để điều trị sẹo lõm gồm cắt đáy sẹo, cắt khâu hình elip hoặc cắt khâu bằng dụng cụ bấm, và thủ thuật bấm nâng sẹo.
Kỹ thuật cắt đáy sẹo được thực hiện nhằm mục đích giải phóng các dải xơ bên dưới sẹo và được ứng dụng chủ yếu đối với sẹo rolling. Thủ thuật được thực hiện bằng cách đưa kim norker hoặc kim 18 G theo phương ngang xuống lớp bì sâu, sau đó chuyển động qua về để giải phóng dải xơ và cho phép sẹo trở nên co giãn trở lại. Các biến chứng thường thấy của phương pháp này là bầm tím và khối máu tụ.
Thủ thuật cắt khâu sẹo bằng dụng cụ bấm hoặc cắt khâu hình elip được áp dụng để điều trị sẹo ice pick và sẹo boxcar đường kính < 3 mm. Thủ thuật này loại bỏ toàn bộ sẹo đến lớp mỡ dưới da bằng dụng cụ bấm sinh thiết sau khi gây tê. Lỗ thủng trên da sau đó được khâu lại bằng chỉ 6-0 và tránh kéo quá căng. Biến chứng thường gặp là để lại sẹo và bị nhiễm trùng.
Bấm nâng sẹo được thực hiện để điều trị sẹo boxcar đường kính >4 mm. Thủ thuật được tiến hành bằng cách cách dùng dụng cụ bấm quanh
quanh thành sẹo xuống đến lớp mỡ dưới da. Sẹo sau đó sẹo được nâng lên hơi cao hơn so với mô xung quanh và cố định bằng chỉ hoặc Steri-Strips. Biến chứng của phương pháp này bao gồm sẹo và nhiễm trùng.
Filler sẹo
Có thể sử dụng phương pháp làm đầy da để chỉnh sửa các sẹo trứng cá lõm có thể co giãn nhẹ [42]. Dạng filler sẹo phù hợp đó là filler tạm thời (ví dụ: hyaluronic acid) và filler kéo dài (ví dụ: poly-L-lactic acid và calcium hydroxylapatite). Cấy mỡ tự thân cũng là một sự lựa chọn khác. Thời gian hiệu quả rất khác nhau tùy thuộc vào loại filler được sử dụng. Hyaluronic acid là một sự lựa chọn an toàn trong các chất filler tuy nhiên chất này lại tan nhanh.
Laser, ánh sáng và các thiết bị sử dụng năng lượng
Laser và các thiết bị sử dụng năng lượng đã trở thành tiêu chuẩn vàng trong điều trị sẹo trứng cá với rất nhiều thiết bị được ra đời trong 2 thập kỉ gần đây. Tuy nhiên, không có thiết bị nào có thể hoàn toàn loại bỏ sẹo. Ở bệnh nhân châu Á hiệu quả điều trị sẹo trứng cá nằm trong khoảng thay đổi tối thiểu đến 50 %. Mặc dù đã áp dụng các biên pháp dự phòng như sử dụng các chất làm trắng trước và sau laser nhưng tỉ lệ PIH sau điều trị laser vẫn cao ở người châu Á [43,44].
Laser tái tạo bề mặt xâm lấn
Tái tạo bề mặt bằng laser xâm lấn với thiết bị scanner là thủ thuật laser đầu tiên được áp dụng để điều trị sẹo trứng cá. Phương pháp điều trị này đã từng được xem là tiêu chuẩn vàng mang lại hiệu quả cải thiện sẹo tốt nhất từ 50%-60% [45]. Hiện tại nó hiếm khi được sử dụng do thời gian lành vết thương dài và các biến chứng của nó. 2-3 tuần sau thủ thuật, da vẫn còn đỏ và rỉ dịch, điều này làm tăng nguy cơ nhiễm khuẩn và tái hoạt herpes. Tình trạng đỏ da thậm chí có thể kéo dài 3-6 tháng sau điều trị. Có hơn 40% bệnh nhân châu Á bị tăng sắc tố sau viêm PIH sau điều trị [46]. Ngoài ra nếu điều trị quá tay có thể làm sẹo xấu hơn và gây mất sắc tố da. Laser xâm lấn phổ biến nhất được sử dụng cho mục đích này là laser CO2 (10600 nm) và Er: YAG (2940 nm). Đốt bốc hơi toàn bộ lớp thượng bì và lớp bì nhú trên có thể dẫn đến quá trình tái tạo làn da khỏe hơn với cấu trúc da được cải thiện. Thường chỉ cần một lần điều trị là đủ. Nếu bệnh nhân mong muốn có sự cải thiện nhiều hơn có thể lặp lại điều trị sau 12 tháng hoặc hơn.
Các biến chứng của thủ thuật này gồm đỏ da kéo dài (có thể lên đến 12 tháng), chậm lành, rối loạn sắc tố (PIH và mất sắc tố muộn), mụn thịt, phát ban dạng mụn trứng cá, nhiễm trùng, giãn mạch và sẹo. Những người có tiền sử nhiễm HSV trên mặt nên được điều trị dự phòng bằng thuốc kháng virus.
Laser không xâm lấn
Để làm giảm tối đa thời gian lành vết thương và biến chứng của la-ser tái tạo bề mặt xâm lấn, đã có rất nhiều loại laser không xâm lấn ra đời. Những loại laser này gồm laser diode, laser neodymium-doped: YAG và các loại laser không gây tổn thương thượng bì khác. Nhiệt độ được truyền vào lớp bì thông qua chomophore là nước để gây tổn thương lớp bì. Quá trình này sẽ kích thích sản xuất các sợi collagen mới và giúp cải thiện sẹo trứng cá. Trong thủ thuật này, lớp thượng bì được bảo vệ khỏi tổn thương nhiệt nhờ hệ thống làm lạnh bề mặt. Một ví dụ của loại laser này đó là Smoothbeam (1450 nm) và Cooltouch (1320 nm). Tuy nhiên, hiệu quả điều trị rất kém [47] đến nỗi các laser này hiếm khi được sử dụng. Các biến chứng như đỏ da và PIH hiếm khi xảy ra.
Laser ly giải quang nhiệt vi điểm
Ly giải quang nhiệt vi điểm ngày nay đang được ưa chuộng và là tiêu chuẩn vàng trong điều trị sẹo trứng cá. Thiết bị này đem lại hiệu quả trung hòa giữa laser tái tạo bề mặt xâm lấn và không xâm lấn trong điều trị sẹo trứng cá. Ly giải quang nhiệt chọn lọc cho phép gây tổn thương lên da một cách có kiểm soát và hiệu quả với thời gian hồi phục ngắn hơn so với laser xâm lấn, nhưng lại có hiệu quả điều trị cao hơn so với laser không xâm lấn. Tuy nhiên, cũng có thể dự đoán được rằng mức độ cải thiện khi dùng thiết bị ly giải quang nhiệt chọn lọc không tốt bằng laser tái tạo bề mặc xâm lấn.
Laser vi điểm tạo ra các cột tổn thương gọi là vùng điều trị nhiệt vi điểm (microthermal treatment zones) mà không làm tổn thương mô xung quanh và được gọi là ly giải quang nhiệt vi điểm. Kết quả là vết thương lành nhanh hơn, thời gian phục hồi ngắn hơn và ít nguy cơ xảy ra biến chứng hơn, đặc biệt là biến chứng PIH. Mô da (thượng bì và lớp bì) được đốt xuống sâu hơn (đến lớp bì sâu) bên trong hàng trăm cột nhỏ có đường kính tính bằng micro mét, trong khi các lớp thượng bì và lớp bì giữa các cột nhỏ không hề bị tổn thương và đóng vai trò như nguồn mô bình thường để thúc đẩy quá trình lành vết thương diễn ra nhanh hơn. Thủ thuật này sẽ kích thích tái tổ chức và sản xuất collagen mới ở lớp thượng bì.
Thiết bị ly giải quang nhiệt chọn lọc có thể ở chế độ xâm lấn hoặc không xâm lấn. Chế độ không xâm lấn gây tác dụng ly giải quan nhiệt lên da mà không gây tổn thương nhiệt hoàn toàn tới lớp thượng bì và lớp bì. Có thể quan sát thấy hiện tượng hoại tử đông ở cả 2 lớp của da nhưng một phần lớp thượng bì vẫn còn nguyên vẹn. Những chấn thương này đủ để gây tổn thương collagen lớp bì để kích thích quá trình tân tạo collagen với thời gian hồi phục tương đối ngắn và ít biến chứng. Sau thủ thuật có thể xuất hiện mài và đỏ da tối thiểu. Thời gian hồi phục ngắn cho phép bệnh nhân có thể quay trở lại làm việc sau 3-4 ngày điều trị [48]. Laser erbi- um-doped fiber (1550 nm) và thulium-doped fiber (1927 nm) là hai trong các thiết bị laser tái tạo bề mặt vi điểm, không xâm lấn. Thông thường, bệnh nhân cần khoảng 3 đến 4 lần điều trị với khoảng cách điều trị 1 tháng để đạt được hiệu quả tối ưu.
Thiết bị tái tạo bề mặt vi điểm xâm lấn (ví dụ: laser CO2 vi điểm 10600 nm) được ra đời không lâu ngay sau khi xuất hiện thiết bị tái tạo bề mặt vi điểm không xâm lấn đầu tiên. Người ta tin rằng tổn thương nhiệt đến lớp bì càng lớn thì sẽ kích thích quá trình tân tạo collagen càng mạnh và hiệu quả điều trị sẹo sẹo trứng cá càng cao. Trong laser tái tạo bề mặt xâm lấn, nhiệt lượng tạo ra sẽ phá hủy lớp thượng bì và lớp bì ở mức độ nặng hơn, biểu hiện bằng hiện tượng hoại tử mô và tổn thương dạng cột nhỏ ở cả hai lớp da trên lâm sàng. Do đó, thời gian hồi phục vết thương cũng sẽ dài hơn và nguy cơ biến chứng cao hơn. Mài có thể xuất hiện 1-2 ngày sau điều trị laser và đỏ da có thể kéo dài hơn. Bệnh nhân chỉ có thể quay trở lại làm việc sau 5-7 ngày.
Hiệu quả điều trị giữa laser tái tạo bề mặt vi điểm xâm lấn và không xâm lấn rất khác nhau. Một vài báo cáo cho thấy rằng cả 2 loại laser đều mang lại hiệu quả điều trị như nhau trong khi các báo cáo khác lại cho rằng loại laser xâm lấn có hiệu quả điều trị tốt hơn [49]. Các báo cáo cho thấy hiệu quả sau 3 lần điều trị với laser tái tạo bề mặt vi điểm là từ 20 đến 30%.
Tái tạo bề mặt bằng laser vi điểm ít gây biến chứng PIH hơn so với laser tái tạo bề mặt xâm lấn, thậm chí đối với da của người châu Á. Nếu có thì PIH xất hiện nhẹ hơn và nhanh biến mất hơn. Do đó, laser vi điểm được xem là phương pháp điều trị an toàn đối với người có kiểu da tối màu. Tỉ lệ PIH sau điều trị laser vi điểm được báo cáo là từ 5-90% ở người châu Á.
Thiết bị RF vi điểm
RF là các sóng điện từ cao tần từ 3 kHz đến 300 GHz. Thiết bị RF lưỡng cực vi điểm phát ra năng lượng để bóc tách nhiệt vi điểm lớp bì, tạo thành các vùng vi điều trị và vùng không được điều trị thông qua các điện cực rất nhỏ khi tiếp xúc với bề mặt da. Sóng RF tạo nhiệt bên dưới thượng bì tại lớp bì trên để làm nóng các sợi collagen ở vùng này. Quá trình này sẽ kích thích sản sinh và tái tổ chức collgen lớp bì trong khi hạn chế tối thiểu tổn thương lên lớp thượng bì. Các ví dụ của thiết bị tái tạo bề mặt RF vi điểm đó là thiết bị eMatrix và eTwo. Để tăng cường hiệu quả và khả năng dẫn truyền năng lượng RF vào lớp bì, người ta có thể gắn các vi kim vào tay cầm của thiết bị để năng lượng RF có thể được dẫn truyền trực tiếp vào lớp bì. Có 2 thiết bị như vậy trên thị trường đó là ePrime và Infiny (Hình 14.10 và 14.11).
So với điều trị bằng laser ly giải quang nhiệt vi điểm thì hiệu quả điều trị của thiết bị RF vi điểm là giúp cải thiện khoảng 20%-30% sau 3 lần điều trị [50]. Ưu điểm của phương pháp này đó là thời gian lành vết thương ngắn và hạn chế tối thiểu biến chứng. Do lớp thượng bì không bị tổn thương, do đó đỏ da sau thủ thuật ít khi xảy ra. Thông thường bệnh nhân có thể quay trở lại làm việc vào ngày tiếp theo. Nguy cơ bị tăng sắc tố sau viêm (PIH) rất thấp. Phương pháp này đặc biệt phù hợp với những người có típ da tối như người châu Á [50]. Tuy nhiên không nên sử dụng thiết bị này ở những người đang mang máy tạo nhịp vì sóng RF có thể ảnh hưởng đến máy tạo nhịp.
Lời khuyên
Có thể kết thúc chương này với những lời khuyên mà chúng tôi đã học được để tồn tại trong quá trình hành nghề bác sĩ da liễu ở châu Á.
- Phòng bệnh hơn chữa bệnh
- Để dự phòng sẹo trứng cá cần phải điều trị mạnh tay mụn trứng cá.
- Mỗi bệnh nhân là một trường hợp riêng biệt dù với bất kì chủng tộc nào. o Khi bệnh nhân mụn trứng cá đến khám phải đánh giá ngay từ lấy lịch sử bệnh lí cho đến khám qua trên lâm sàng.
- Phải tiến hành điều trị mụn dù nhẹ hay nặng.
- Để điều trị thành công, cần phải cân nhắc đến nguyện vọng của bệnh nhân để đưa ra quyết định điều trị cuối cùng tốt nhất cho từng bệnh nhân.
- Luôn nói sự thật
- Cần phải đưa ra kì vọng điều trị đúng thực tế ngay từ đầu.
- Không được phóng đại những kết quả không thể đạt được.
- Những kết quả điều trị có thể đạt được phải giải thích cho bệnh nhân và lên kế hoạch thời gian điều trị để đạt được kết quả mong đợi.
- Không được bao giờ quên đi những tác dụng phụ có thể xuất hiện.
- Cần phải đảm bệnh nhân tuân thủ điều trị.
- Điều trị dựa trên khoa học
- Luôn có những kiến thức mới mẻ cần phải cập nhật.
- Áp dụng những điều mà bạn nghĩ là tốt nhất cho bệnh nhân dựa trên kinh nghiệm cá nhân và các bằng chứng y khoa.
Tham khảo thêm một số bài viết cùng chủ đề: