Bài viết Điều trị sẹo trứng cá ở bệnh nhân Châu Phi được dịch bởi Bác sĩ Phạm Tăng Tùng và Bác sĩ Văn Thị Như Ý từ Sách “SẸO TRỨNG CÁ – PHÂN LOẠI VÀ CÁCH ĐIỀU TRỊ” của các tác giả Antonella Tosti, Maria Pia De Padova, Gabriella Fabbrocini, Kenneth R Beer.
Giới thiệu
Mụn trứng cá là bệnh lí da phổ biến ảnh hưởng đến 45 triệu người ở Mỹ [1] với tỉ lệ đến 80% ở những người có độ tuổi từ 11 đến 30 tuổi và xuất hiện khoảng 5% đối với những người lớn tuổi hơn [2,3]. Đây cũng là bệnh lí được điều trị nhiều nhất bởi các bác sĩ da liễu [3] và xuất hiện ở mọi chủng tộc, mọi dân tộc trên thế giới.
Cho đến thời điểm hiện tại, chúng ta đã thừa nhận rằng sinh lí bệnh, biểu hiện lâm sàng và phương pháp điều trị mụn trứng cá là giống nhau ở tất cả phân loại da. Tuy nhiên, điểm khác biệt ở những người có phân loại da tối màu khi bị mụn trứng cá đó là họ có nguy cơ bị tăng sắc tố sau viêm (PIH) và sẹo cao hơn. Chương này sẽ tập trung mô tả hai biến chứng chính này của mụn trứng cá ở người châu Phi.
Sẹo trứng cá và tăng sắc tố sau viêm là những tình trạng ảnh hưởng nặng nề lên tâm lí của bệnh nhân. Sẹo có thể khiến bệnh nhân yếu đuối, ngại ngùng, mất tự tin, tách biệt với xã hội, trầm cảm cũng như nhiều ảnh hưởng khác [4]. Mặc dù những ảnh hưởng này khó có thể đo lường trên phương diện cá nhân bệnh nhân, hiệu quả chăm sóc sức khỏe và chi tiêu xã hội, nhưng sẹo trứng cá là một vấn đến quan trọng cần được lưu tâm đặc biệt đối với những người da đen vì tỉ lệ sẹo phì đại ở những đối tượng này cao hơn [5,6] (hình 15.1).
Dịch tễ học
Trong bối cảnh dân số thế giới đang ngày càng đa dạng, thì việc nắm bắt được sự khác nhau trong mô hình bệnh da giữa các chủng tộc và dân tộc đang dần trở nên quan trọng. Gen, môi trường, yếu tố kinh tế- xã hội và các yếu tố văn hóa là những nhân tố góp phần tạo nên những sự khác nhau đó [7]. Hiện nay, vẫn đang thiếu hụt các nghiên cứu tin cậy về sự khác nhau giữa các chủng tộc trong dịch tễ học các bệnh lý ngoài da [6].
Hầu hết các dữ liệu mà chúng tôi có được là dựa trên các khảo sát và những kinh nghiệm lâm sàng cá nhân [7,8]. Hầu hết những khảo sát đều cho thấy rằng thứ hạng những bệnh lí về da hàng đầu đều có sự giống nhau trong tất cả các phân loại da [6-8] và những khảo sát này cũng cho rằng sự khác nhau về chủng tộc có thể ảnh hưởng đến sự biểu hiện của bệnh lí da [9].
Theo dữ liệu khảo sát được của National Ambulatory Medical Care từ 1993 đến 2009 [1], trong số những bệnh nhân người Mỹ gốc Phi đến khám da liễu thì có đến 22.1% các trường hợp khám có liên quan đến mụn trứng cá. Dựa trên một biểu đồ tổng quan hồi cứu được thực hiện giữa tháng Tám năm 2004 và tháng Bảy năm 2005, thì 6 bệnh lí được chẩn đoán nhiều nhất ở người da đen là mụn trứng cá, rối loạn sắc tố, viêm da tiếp xúc và các bệnh viêm da khác, rụng tóc, viêm da tiết bã, và các tổn thương do hành vi không cụ thể gây ra. Nghiên cứu này cũng đã chỉ ra rằng mụn trứng cá là bệnh lí phổ biến nhất ở cả người da đen (28.4%) và người da trắng (21.0%) [7].
Nguồn gốc dân tộc có thể ảnh hưởng đến tỉ lệ sẹo trứng cá và các đặc điểm của nó. Một khảo sát được công bố bởi Perkins và các cộng sự năm 2011 đã được thực hiện ở 4 thành phố (ở Mỹ, Anh, Nhật và Italia) với số lượng mẫu nghiên cứu là 2895 phụ nữ độ tuổi từ 10 đến 70 tuổi, điểm thú vị là trong đó có 385 (13.3%) là người da đen. Những người còn lại thuộc các chủng tộc người da trắng, người Hispanic (Tây Ban Nha và Bồ Đào Nha), người châu Á, và người Ấn Độ đại lục.
Nghiên cứu này ước tính được trong quần thể người Mỹ gốc Phi có 37% bị mụn trứng cá, tỉ lệ cao nhất so với các chủng tộc khác trong nhóm đối tượng nghiên cứu. Ngoài ra, tăng sắc tố, sẹo lồi và sẹo lõm cũng thấy nhiều hơn ở những người Mỹ gốc Phi so với các nhóm người khác [9].
Chất lượng sống và kỳ vọng điều trị ở người da trắng và người da màu (bao gồm người Mỹ gốc Phi và các nhóm người khác) cũng đã được nghiên cứu bởi Callender và các cộng sự trong một nghiên cứu được công bố vào năm 2014. . Ông đã không thấy có sự khác biệt có ý nghĩa thống kê về chất lượng sống giữa những nhóm người này. Tuy nhiên, họ thấy rằng những bệnh nhân da màu lo lắng nhiều hơn đối với tình trạng PIH và 2 trong 3 bệnh nhân thuộc nhóm này mong muốn có liệu trình điều trị mụn trứng cá được thiết kế riêng cho làn da của mình [10] (hình 15.2). Như đã nói qua trước đó, PIH là một trong những biến chứng chính ở bệnh nhân da màu.
Trong một khảo sát được tiến hành ở 2000 bệnh nhân da đen đến khám bác sĩ da liễu, thì PIH là bệnh lí phổ biến xếp hàng thứ 3, với tỉ lệ 9% (sau mụn trứng cá 28% và viêm da 20%) so với 2% ở bệnh nhân da trắng [8,11]. Tỉ lệ PIH cao cũng đã được ghi nhận trong một nghiên cứu được tiến hành năm 2002 ở các bệnh nhân người Mỹ gốc Phi, người Hispanic, và người châu Á. Mụn trứng cá và dát tăng sắc tố ở những nhóm bệnh nhân này được tìm thấy lần lượt là 65, 53 và 47% [12]. Rõ ràng rằng mặc dù tỉ lệ mụn trứng cá là khá tương đồng giữa các phân loại da, nhưng tỉ lệ PIH do mụn trứng cá được quan tâm nhiều hơn rất nhiều ở bệnh nhân da màu so với bệnh nhân da trắng [6,13].
Sẹo lồi và sẹo phì đại không thường thấy nhiều như PIH và sẹo lõm; tuy nhiên tỉ lệ các biến chứng này cao hơn ở người da màu và thường tồn tại vĩnh viễn và gây biến dạng da mặt [9]. Nhìn chung, sự quá phát mô sẹo thường thấy cao gấp 5 đến 16 lần ở những bệnh nhân da màu [14]. Những sang thương sẹo này thường tồn tại kéo dài và có tỉ lệ bằng nhau giữa nam và nữ. Tuy nhiên lại ít thấy hơn ở những bệnh nhân quá nhỏ hoặc quá lớn tuổi. Yếu tố gia đình và ảnh hưởng của gen lên cả NST tính trội và lặn là các yếu tố liên quan đến sự quá phát mô sẹo [5,14].
Biểu hiện bệnh của mụn trứng cá gây ra chủ yếu bởi các tổn thương mụn, bệnh nhân thường cảm thấy sưng, đau, cũng như có sự xuất hiện của sẹo và PIH sau khi các tổn thương nang và nốt biến mất. Trạng thái bệnh của mụn trứng cá cũng có thể gây ra bởi tác dụng phụ của điều trị. Mụn trứng cá có thể gây ảnh hưởng nặng nền đến chất lượng sống, đặc biệt là tâm lí của bệnh nhân. Ước tính người tiêu dùng đã chi khoảng 100 triệu đô la mỗi năm để mua các sản phẩm điều trị mụn không kê đơn trên thị trường. Nếu cộng thêm chi phí mất đi do giảm năng xuất lao động và thất nghiệp bên cạnh chi phí điều trị trực tiếp thì tổng chi phí có thể vượt quá 1 tỉ đô la mỗi năm ở Mỹ [1].
Do đó, đều quan trọng cần nhớ là không những chính những tổn thương mụn (viêm và không viêm) mà còn những biến chứng của mụn (PIH và sẹo) cũng ảnh hưởng đến chất lượng sống của bệnh nhân. Nếu chúng ta hiểu biết về mụn trứng cá ở người da màu tốt hơn, thì chúng ta có thể thiết kế phương án điều trị thích hợp hơn và kết quả đạt được sẽ cao hơn [15].

Lịch sử
PIH và sẹo trứng cá là hai biến chứng làm xấu da mặt nhiều nhất của mụn trứng cá viêm [6]. Việc sử dụng các chất để điều trị rối loạn sắc tố đã tồn tại trong nhiều thế kỉ. Người ai cập cổ đại đã sử dụng dầu động vật, muối, thạch cao tuyết hoa, và sữa chua cho mục đích làm đẹp [16]. Các bác sĩ da liễu sau đó đã tiếp tục sử dụng và cải tiến các phương pháp đó. Họ chính là những bác sĩ da liễu tiên phong trong việc ứng dụng peel da để làm đẹp. Đầu năm 1871, Fox (một bác sĩ da liễu) đã điều trị các thay đổi sắc tố bằng cách sử dụng phenol để loại bỏ các đốm tàn nhang [17].
Trải qua thời gian, cũng đã có nhiều sự cố gắng cải tiến trong điều trị sẹo trứng cá. Các kĩ thuật xâm lấn như peel sâu hóa chất, mài da, và gần đây là phương pháp tái tạo bề mặt với laser CO2 và/hoặc Er: YAG cũng như laser vi điểm đã được sử dụng để điều trị sẹo trứng cá [18]. Các thủ thuật xâm lấn như điều trị laser đã được sử dụng trong chỉnh sửa sẹo từ thập niên 1990s [19,20].
Tăng sắc tố sau viêm
Tăng sắc tố sau viêm (PIH) là phản ứng của da với bất kì chấn thương mô da nào và thường là biến chứng chính của mụn trứng cá. Biến chứng này đặc biệt có tỉ lệ cao ở những người có kiểu da tối màu. PIH có thể là tăng sắc tố lớp thượng bì hoặc ở lớp bì. Mụn trứng cá thường gây tăng sắc tố thượng bì với cơ chế tăng sản xuất melanin và/hoặc tăng vận chuyển melamin từ các tế bào sắc tố vào tế bào sừng. Rất nhiều chất trung gian viêm khác nhau như prostaglandins E2 và D2 đã tham gia vào quá trình thúc đẩy sản xuất melanin trong các thí nghiệm trên động vật và có thể có một cơ chế tương tự ở người [21].
Sự xuất hiện của PIH trong mụn trứng cá có thể do nhiều yếu tố khác nhau. Bản thân các tổn thương mụn khác nhau như comedone, sẩn viêm, mụn mủ, và nốt mụn đều có thể gây tăng sắc tố, tuy nhiên các tác động vật lí của bệnh nhân vào các tổn thương hoặc sự kích ứng bởi các sản phẩm điều trị mụn có thể khởi phát phản ứng không mong muốn đó.
Nhìn chung, nhân mụn ở người da trắng được xem là tổn thương không viêm. Tuy nhiên trong các mẫu sinh thiết nhân mụn ở người da đen thì người ta thấy tồn tại quá trình viêm với bằng chứng là có sự xâm nhập của các tế bào bạch cầu đa nhân [22]. Sự khác nhau về viêm ở mức độ mô học giữa người da đen và da trắng giúp giải thích xu hướng hình thành PIH cao hơn ở những người có kiểu da tối màu (hình 15.3).
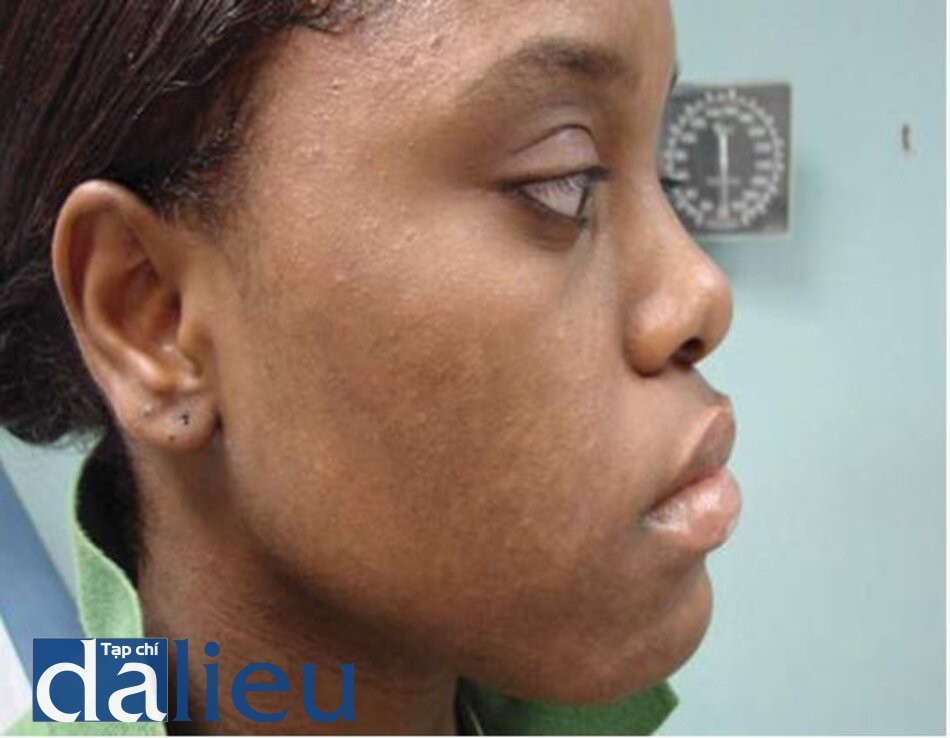
Đặc điểm lâm sàng
Đối với nhiều bệnh nhân da đen, PIH ít gây mất thẩm mỹ hơn so với các tổn thương mụn trứng cá ban đầu. Các dát tăng sắc tố ở mặt thường là vấn đề than phiền chủ yếu của những bệnh nhân mụn trứng cá có kiểu da tối màu khi đến khám bác sĩ da liễu.
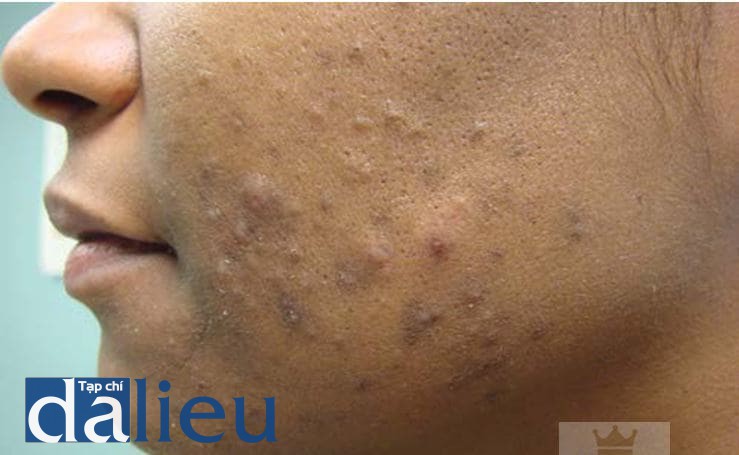
Biểu hiện lâm sàng của PIH là các dát từ rám đến nâu đen không triệu chứng ở vị trí da trước đó bị tổn thương. Các tổn thương thay đổi sắc tố thường tồn tại lâu hơn so với các tổn thương mụn và có thể kéo dài hàng tháng đến hàng năm và trở thành vấn đề lâu dài cho các bệnh nhân. Trong một khảo sát ở 239 người Mỹ gốc Phi bị mụn trứng cá, thì có 27.2% bệnh nhân đã cố gắng sử dụng hydroquinone 1%-2% (thuốc không kê đơn) trước khi đến khám bác sĩ da liễu [23].
Một báo cáo khác cho rằng 80% bệnh nhân châu Phi bị mụn đã sử dụng các chất làm trắng [24]. Các sản phẩm thường được bệnh nhân sử dụng để làm trắng gồm các loại sửa rửa mặt trị mụn không kê đơn, giấm, bơ ca cao và hydroquinone. PIH rõ ràng là biến chứng bắt buộc phải được điều trị (hình 15.4).
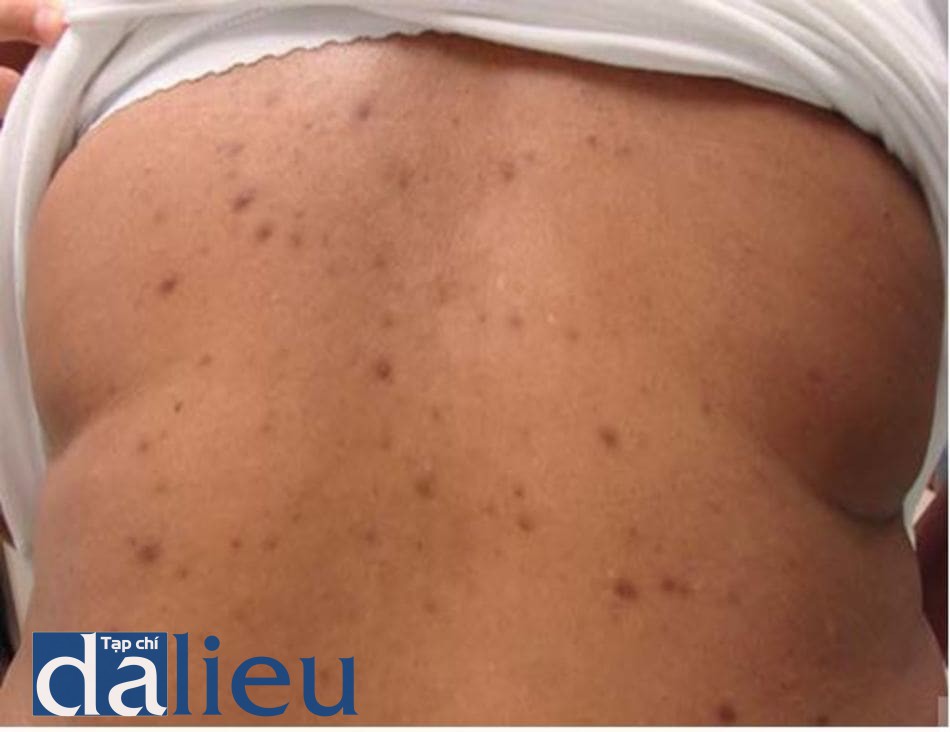
Điều trị
Cần phải hiểu rằng dự phòng PIH tốt hơn so với điều trị nó. Tốt nhất là cần phải điều trị mạnh mụn trứng cá ngay từ đầu và các sản phẩm được sử dụng cho mục đích điều trị (như retinoids và kháng sinh) là giống nhau đối với tất cả các phân loại da theo Fitzpatrick.
Tuy nhiên, một đều quan trọng là phải tránh gây kích ứng da, vì có thể làm nặng thêm tình trạng PIH. Để có thể lựa chọn các sản phẩm điều trị phù hợp và ít gây kích ứng nhất, cần phải nhận diện được kiểu da của bệnh nhân như da khô/nhạy cảm dễ bị kích ứng, da thường ít khả năng bị kích ứng, da dầu hoặc da phối hợp [23]. Ngoài ra, nhiều bệnh nhân tự nhận là có da “nhạy cảm”. Đều quan trọng là phải xác định “nhạy cảm” ở đây nghĩa là gì và có đúng là bị dị ứng hay không.
Thuốc bôi
Thuốc bôi được sử dụng để điều trị PIH được tóm tắt trong bảng 15.1. Khi sử dụng các hoạt chất này, các bác sĩ da liễu phải điều chỉnh lại kỳ vọng của bệnh nhân. Cần phải tư vấn bệnh nhân rằng cần ít nhất 3 tháng hoặc lâu hơn mới có thể thấy được sự cải thiện PIH, điều này sẽ giúp bệnh nhân tuân thủ với điều trị hơn. Hơn nữa, bệnh nhân cần phải hiểu rõ tầm quan trọng tối cần thiết của việc chống nắng bao gồm hành vi tránh nắng, sử dụng mũ rộng vành, và dùng chất chống nắng theo chỉ định của bác sĩ.
BẢNG 15.1 Các thuốc bôi được sử dụng để điều trị tăng sắc tố theo mức độ
| Nhẹ
Hydroquinone 2, 3 và 4% Azelaic acid 20% Kojic acid 2%-4% Glycolic acid Tretinoin và các loại retinoids khác |
| Trung bình Hydroquinone 4%-10% Kojic acid
Azelaic acid/tretinoin Hydroquinone/tretinoin Hydroquinone/glycolic acid Liệu pháp phối hợp Peel hóa chất: salicylic acid 20%-30%, salicylic/mandelic acid |
| Nặng
Các liệu pháp phối hợp Peel hóa chất: salicylic acid 20%-30%, salicylic/mandelic acid |
Kích ứng da là tác dụng phụ đã được ghi nhận đối với tất cả các loại thuốc bôi này và trên mọi phân loại da. Đối với da tăng sắc tố, việc hạn chế tối thiểu những tác dụng phụ này tùy thuộc vào việc lựa chọn đúng dạng bào chế, bắt đầu sử dụng ở nồng độ thấp, cân nhắc thay thế liều dùng mỗi ngày, giáo dục bệnh nhân cách sử dụng, và lựa chọn công thức có thể dung nạp được. Điều trị tăng sắc tố có thể là một quá trình khó khăn và kéo dài thậm chí nếu điều trị phù hợp, do đó đòi hỏi bệnh nhân phải tuân thủ điều trị. Cần thảo luận với bệnh nhân để họ có mục tiêu phù hợp với thực tế.
Các sản phẩm retinoids như tretinoin, adapalene, và tazarotene là nhóm thuốc bôi không chỉ có tác dụng điều trị mụn trứng cá mà còn có tác dụng trong các trường hợp tăng sắc tố và do đó nên được sử dụng sớm đầu tiên trong điều trị và tiếp tục sử dụng như là liệu pháp điều trị duy trì. Để tăng khả năng tuân thủ điều trị của bệnh nhân thì nên giải thích cho bệnh nhân biết về lợi ích kép của các sản phẩm retinoids trong điều trị mụn trứng cá và tăng sắc tố. Retinoids không chỉ được biết đến với hiệu quả điều trị lên mụn trứng cá viêm và không viêm mà còn trực tiếp tác dụng lên PIH ở những người da đen [25-27].
Azelaic acid, một dicarboxylic acid chiết xuất từ Pityrosporum ova- le, cũng là một loại thuốc bôi khác có tác dụng lên cả tổn thương mụn và tăng sắc tố. Chất này ức chế tổng hợp melanin bằng cách ức chế enzyme tyrosinase và khả năng gây kích ứng da thấp, do đó có thể sử dụng cho những người có da nhạy cảm và có tiền sử PIH. Azelaic acid có thể dùng phối hợp với retinoids.
Ở một số người, đặc biệt là những người có xu hướng bị PIH, cũng sẽ cần đến các thuốc bôi làm trắng ngoài những thuốc bôi điều trị mụn để giải quyết tình trạng tăng sắc tố. Hydroquinone, một hydroxylphenol, đã trở thành tiêu chuẩn vàng trong điều trị tăng sắc tố trong 50 năm qua [28]. Hiện có rất nhiều chất làm trắng có sẵn trên thị trường và có thể được sử dụng để thay thế cho hydroquinone. Một vài trong số các chất này sẽ được đề cập ngắn gọn đến trong chương này.
Hydroquinone làm giảm sự tổng hợp melanin bằng cách ức chế ty- rosinase, đây là enzyme đảm nhận chức năng chuyển L-3,4-dyhydroxy- phenylanine (DOPA) thành melanin. Các cơ chế hoạt động khác của hydro- quinone gồm phá hủy các tế bào sắc tố, thoái hóa melanosomes, và ức chế tổng hợp deoxyribose nucleic acid (DNA) và ribonucleic acid (RNA). Chất này có sẵn ở dạng thuốc không kê đơn với nồng độ 1%-2%, hoặc dạng thuốc kê đơn với nồng độ 3%-4% và có thể pha trộn từ 5%-10%.
Khuyến cáo nên bắt đầu điều trị hydroquinone khi mụn trứng cá được kiểm soát, hoặc thậm chí có thể bắt đầu sử dụng sau 2-4 tuần điều trị mụn trứng cá và nên bôi sau khi bôi thuốc điều trị mụn. Có thể bôi theo từng điểm hoặc bôi dàn đều một đến hai lần mỗi ngày. Có thể bắt đầu thấy kết quả sau 8-12 tuần điều trị [6].
Tác dụng không mong muốn của hydroqui- none gồm gây viêm da kích ứng và dị ứng, mất sắc tố tạm thời của vùng da bình thường xung quanh, xuất hiện các vòng sáng quanh các đốm tăng sắc tố (hiệu ứng halo). Hướng dẫn bệnh nhân cách bôi sản phẩm hydroqui- none lên tất cả các đơn vị thẩm mỹ giúp tránh tác dụng phụ của hiệu ứng halo. Có rất nhiều công thức hydroquinone có sẵn trên thị trường, một số công thực được thêm vào một sô chất như glycolic acid, tretinoin, vitamin C, steeroids, chống nắng, và các phân tử vi bọt để làm tăng tính thấm và hiệu quả của hydroquinone [29].
Mequinol hay còn được gọi là 4-hydroxyanisole, methoxyphenol, hydroquinone monoethyl ether, và p-hydroxyanisole đã được Mỹ và Châu Âu chấp thuận sử dụng để thay thế cho hydroquinone [29]. Cơ chế hoạt động chính xác của chất này vẫn chưa được biết, tuy nhiên nó không gây tổn thương tế bào sắc tố như hydroquinone. Kojic acid là một chất có nguồn gốc từ nấm được sử dụng ngày càng rộng rãi ở Nhật Bản trong điều trị tăng sắc tố. Chất này có bán ở dạng thuốc không cần kê đơn. Nó cũng có tác dụng ức chế tyrosinase bằng cách gắn vào phân tử đồng, và được cho là có tác dụng tương tự hydroquinone dạng thuốc không kê toa [28].
Arbutin (dạng thuốc không kê toa) là một dẫn xuất của hydroquinone được sử dụng để điều trị PIH. Chất này được chiết từ lá của cây nam việt quất (bearberry), có khả năng làm giảm hoạt động của tyrosinase và ức chế sự trưởng thành của các túi melanosome. Aleosin là một glycoprotein có nguồn gốc từ Aloe vera có khả năng ức chế tyrosinase mà không gây độc tính lên tế bào. Khả năng thấm vào da của chất này thấp do đặc tính ưa nước của nó. Aleosin thường được sử dụng cùng với Arbutin. Chất chiết xuất Licorice được xem là chất làm trắng an toàn nhất [29]. Cơ chế hoạt động của chất này tương tự như kojic acid và thành phần chính của nó là glabridin.
Có rất nhiều sản phẩm mỹ phẩm làm trắng có sẵn trên thị trường với hiệu quả rất khác nhau và những sản phẩm này chứa N-acetylglucos- amine, chất ức chế trypsin đậu nành và ascorbic acid. Những loại thuốc bôi chiết xuất từ thực vật khác cũng được sử dụng để điều trị tăng sắc tố như: resveratrol, niacinamide, chiết xuất coffeeberry, đậu nành, trà xanh,phong lan, và hạt nho.
Peel hóa chất
Peel hóa chất cũng có thể được sử dụng để điều trị PIH, tuy nhiên điều quan trọng nhất là phải lựa chọn loại acid ít gây PIH nhất. Phương pháp này được sử dụng để điều trị các thay đổi sắc tố ở thượng bì hơn là ở lớp bì. Salicylic acid là một β-hydroxy acid có thể điều trị cả mụn viêm lẫn PIH hoặc chỉ dùng để điều trị PIH đơn lẻ [30]. Một nghiên cứu tiến hành so sánh giữa peel glycolic acid 35% với salicylic acid 20% -mandelic accid 10% (dung dịch SM) trong điều trị mụn trứng cá, sẹo và PIH, họ thấy rằng dung dịch SM có hiệu quả hơn đối với các tổn thương mụn, PIH và có ít tác dụng phụ hơn [31]. Một vài tác giả còn đề xuất sử dụng Trichloroacetic acid (TCA) 25% và dung dịch Jessner [32], tuy nhiên cần phải lưu ý khi sử dụng các loại aicd này để điều trị ở bệnh nhân có phân loại tối màu. Do dó, trong điều trị PIH thì cần phải tuân thủ nguyên tắc không gây hại thêm cho bệnh nhân.
Sẹo lõm và sẹo tăng thể tích
Sẹo trứng cá có thể được chia thành sẹo lõm và sẹo tăng thể tích, sẹo tăng thể tích gồm sẹo lồi và sẹo phì đại [33]. Y văn thống kê cho thấy tỉ lệ giữa sẹo lõm và sẹo tăng thể tích là 3:1 [34]. Tuy nhiên ở bệnh nhân châu Phi thì tỉ lệ này có thể thấp hơn vì sẹo lồi thường có tỉ lệ cao hơn ở quần thể người châu Phi [35].
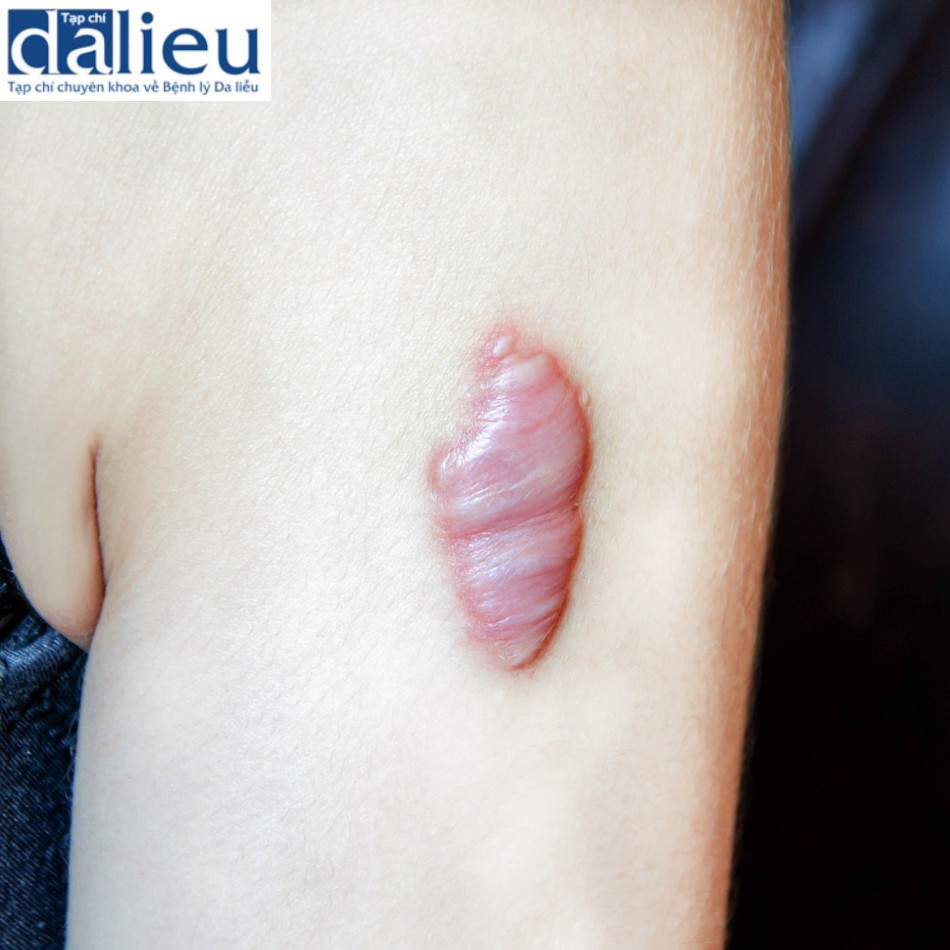
Sẹo lồi chỉ có ở người và có thể được mô tả là quá trình hình thành bất thường và lắng đọng collagen quá mức lan ra vượt quá bờ tổn thương ban đầu [5]. Các vị trí thường bị sẹo lồi gồm vùng ngực, lưng, vai và tai. Trên lâm sàng, sẹo lồi có thể đau, ngứa, bỏng rát hoặc gây hạn chế cử động [35] (hình 15.5).
Mô học cho thấy sẹo có lớp bì bình thường với các sợi collagen sắp xếp ngẫu nhiễn và lỏng lẽo. Cả sẹo lồi và sẹo phì đại đều có collagen nhiều và dày hơn được kéo căng và sắp xếp trên cùng một mặt phẳng của thượng bì. Có thể thấy đảo sợi collagen lớp bì, các mạch máu nhỏ và nguyên bào sợi ở trong sẹo lồi và sẹo phì đại [36]. Sinh bệnh học của sẹo tăng thể tích liên quan đến quá trình lắng đọng quá mức của collagen và sự giảm hoạt động của enzyme collagenase (enzyme phân hủy collagen) [34].
Trong khi đó, sẹo trứng cá lõm được chia thành 3 loại khác nhau theo Jacob: ice pick, rolling và boxcar. Sẹo ice pick là loại sẹo lõm phổ biến nhất ở bệnh nhân mụn trứng cá [37]. Đôi khi rất khó phân loại sẹo trên mặt của bệnh nhân, thậm chí đối với cả chuyên gia. Sinh bệnh học của tất cả các loại sẹo lõm trên đều có liên quan đến sự tăng hoạt động của colla- genase và thiếu hụt sự lắng đọng collagen [34].
Điều trị sẹo trứng cá có thể là một trong những thủ thuật thẩm mỹ khó nhất hiện nay [38]. Khó khăn trong điều trị chỉnh sửa các tổn thương gây ra bởi mụn trứng cá viêm nặng là tổn thương có sự liên quan đến thượng bì, bì và lớp mỡ bên dưới. Mục tiêu điều trị đặt ra nên là cải thiện càng nhiều càng tốt hơn là đặt mục tiêu cải thiện hoàn toàn [39]. Sự lựa chọn các thủ thuật phẫu thuật và nội khoa sẽ được thảo luận trong phần điều trị sẹo. Các thủ thuật này được tóm tắt trong bảng 15.2.
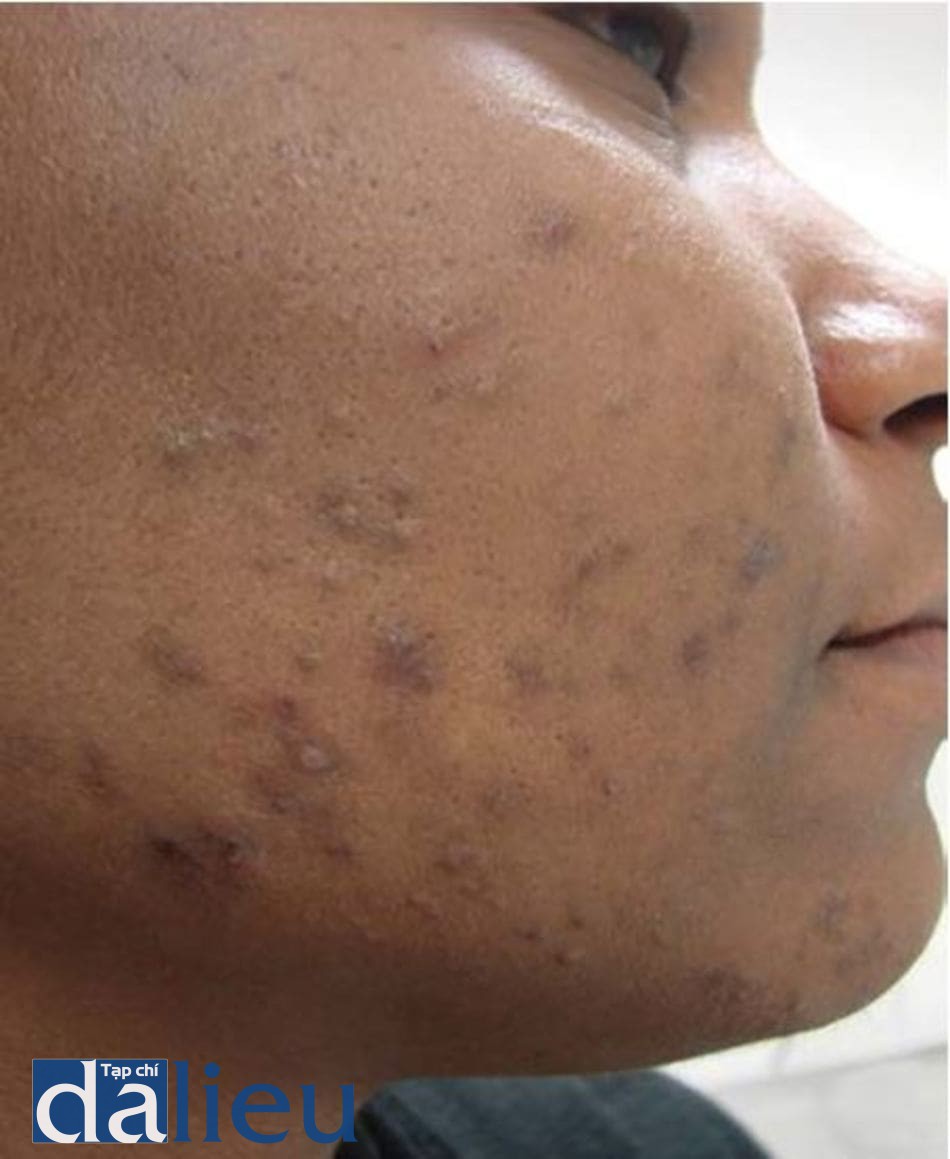
Điều trị sẹo tăng thể tích
Bôi và tiêm steroid
Steroid là một trong những lựa chọn phổ biến để điều trị sẹo lồi và sẹo phì đại [40]. Đáp ứng lâm sàng với steroid rất khác nhau vì steroid có thể được dùng ở dạng bôi có hoặc không có gây bít tắc.
BẢNG 15.2: Phân loại sẹo trứng cá và đề xuất điều trị ở bệnh nhân da tối màu
| Sẹo tăng thể tích
Sẹo phì đại Sẹo lồi |
Bôi hoặc tiêm steroids, tiêm ste- roid kết hợp với 5-FU, băng ép silicone, laser xung nhuộm màu (PDL) |
| Sẹo lõm
Sẹo ice pick Sẹo boxcar Sẹo rolling |
Kỹ thuật CROSS, cắt sẹo bằng dụng cụ bấmBấm nâng sẹo hoặc ghép da (sẹo boxcar nhỏ), cắt đáy sẹo (sẹo roll- ing), lăn kim, peel hóa chất, filler da, laser tái tạo bề mặt xâm lấn và không xâm lấn. |
Tác dụng phụ có thể gặp khi bôi steroid đã được biết rõ và gồm giãn mạch, bầm tím, teo da, đau hoặc thay đổi sắc tố [41]. Có một cách sử dụng steroid khác đó là tiêm vào tổn thương và phương pháp này trong nhiều năm nay vẫn là lựa chọn điều trị hàng đầu (first line) đối với sẹo lồi và sẹo phì đại.
Để làm phẳng sẹo lồi, có thể sử dụng triamcinolone acetonide (TAC)nồng độ từ 10-20 mg/cc để tiêm vào sẹo. Có thể tiêm lặp lại mỗi 2-4 tuần [6]. Trong kĩ thuật tiêm steroid trong tổn thương, có thể cần phải tiêm nhiều lần với khoảng cách giữa các lần tiêm từ 1 đến vài tháng để đạt được kết quả cuối cùng và hạn chế sẹo bị teo quá mức.
Phương pháp tiêm steroid cũng có thể được sử dụng để gây teo vùng sẹo bị chỉnh sửa quá mức bằng filler vĩnh viễn. Các tác dụng phụ khác của tiêm steroid gồm hoại tử, dị ứng, bầm tím, tăng hoặc giảm sắc tố, đau tại chỗ tiêm, và giãn mạch. Trong các biến chứng trên thì giảm sắc tố là biến chứng đáng lo ngại nhất đối với các bệnh nhân da màu. Có thể hạn chế biến chứng giảm sắc tố bằng cách sử dụng lượng steroid tối thiểu, lựa chọn tiêm thử ở một số tổn thương, và thiết lập khoảng cách điều trị ít nhất 4 tuần. Việc lựa chọn các tổn thương ở những vùng ít bị để ý cho lần điều trị đầu tiên còn là cách lí tưởng để quan sát đáp ứng của da với nồng độ steroid được tiêm.
Tiêm phối hợp 5-FU và steroid vào tổn thương
Các bằng chứng y học cập nhật ủng hộ cho việc tiêm phối hợp 5-flu- orouracil (5-FU) với corticoids nhằm đạt được hiệu quả điều trị và làm giảm tác dụng phụ của steroid như đã đề cập trước đó [40]. Phương pháp phối hợp này làm tăng hiệu quả điều trị so với phương pháp laser xung nhuộm màu [42] và phương pháp cắt khâu sẹo + tiêm steroids [43]. Nồng độ các chất trong công thức phối hợp này có thể đạt được bằng cách trộn TAC 4 mg (0.1 ml TAC 40 mg/ml) với 5-FU 45 mg (0.9 ml 5-FU 50 mg/ml) [44]. Có thể sử dụng phương pháp này sau phẫu thuật để dự phòng sẹo lồi [40].
Băng ép silicone
Băng ép silicone là một lựa chọn điều trị khác đối với sẹo lồi và hạn chế sự lan rộng của sẹo lồi. Phương pháp này rất an toàn đối với người có kiểu da tối màu, mặc dù hiệu quả điều trị rất khác nhau. Kết quả thu được tùy thuộc vào mức độ làm ẩm hoặc gây bít tắc. Áp lực, nhiệt độ, gia tăng áp lực oxy, các thành phần tĩnh điện và hiệu ứng miễn dịch là các những lý do khác cho việc sử dụng phương pháp băng ép silicone. Các báo cáo hiện nay về hiệu quả điều trị của phương pháp này khá mâu thuẫn nhau [5].
Trong một thử nghiệm lâm sàng ngẫu nhiên có đối chứng, sự cải thiện mức độ ngứa, đau và độ mềm đã được báo cáo, nhưng lại không có sự thay đổi về sắc tố cũng như mức độ gồ của sẹo được quan sát thấy [45]. Một bài viết tổng quan khác đã cho rằng mặc dù tác dụng phụ của phương pháp này hiếm khi xảy ra nhưng các tác dụng phụ vẫn có thể gặp gồm ngứa, viêm da tiếp xúc, ngâm ướt, nứt da, khô da và hôi [5].
Việc sử dụng băng ép silicone có thể không phù hợp với sẹo ở mặt vì sẽ bị để ý khi mang ra đường. Do đó, phương pháp này tốt nhất nên được sử dụng ở vùng ngực hoặc lưng, đây là những vùng có thể dễ dàng che lại bằng quần áo. Một vấn đề khác của phương pháp này đó là hầu hết các ng- hiên cứu ủng hộ việc sử dụng phương pháp này trong giai đoạn sớm của quá trình tạo sẹo hơn là trong giai đoạn sẹo muộn.
Laser xung nhuộm màu (PDL)
Hiệu quả điều trị sẹo lồi bằng PDL đã được chứng minh ở trên đối tượng bệnh nhân có tone màu da sáng. Với những cải tiến công nghệ của các thiết bị laser (công nghệ lọc tia và làm mát thượng bì) và sự điều chỉnh quy trình điều trị ở người da tối màu đã cho phép sử dụng PDL trong điều trị những ca bệnh khó. Có thể sử dụng PDL với mật độ năng lượng tương đối thấp (4.5-5.0 J/cm2, spotsize 10 mm) để điều trị sẹo lồi và sẹo phì đại với khoảng cách điều trị là 2 tháng [46]. Tác dụng phụ phổ biến nhất khi sử dụng PDL để điều trị các tổn thương mạch máu và sẹo ở người da đen là xuất hiện tăng sắc tố (PIH) thoáng qua [47] (hình 15.6).
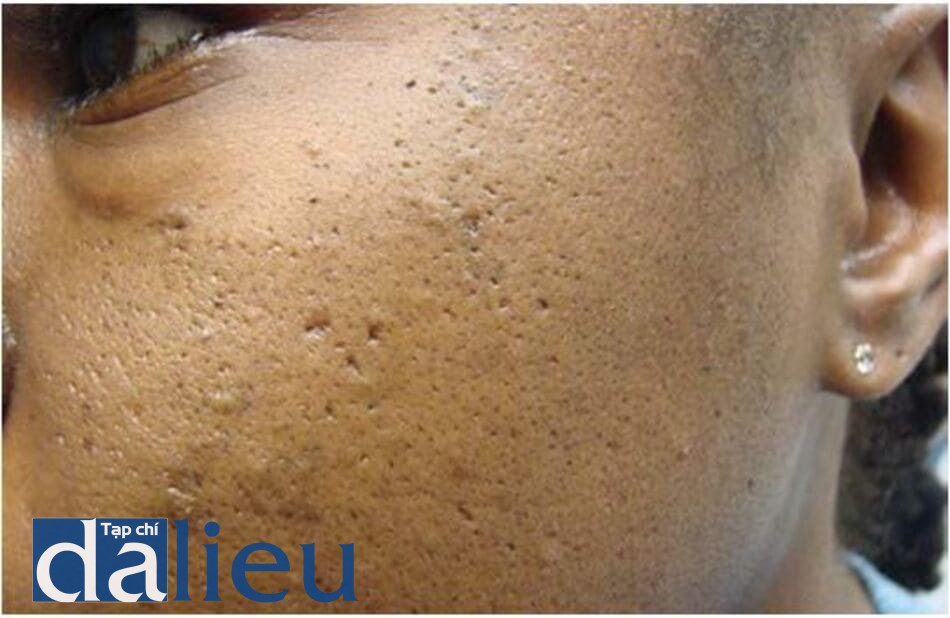
Điều trị sẹo ice pick
Kỹ thuật tái cấu trúc sẹo bằng hóa chất
Tái cấu trúc sẹo bằng hóa chất (CROSS) là phương pháp bôi tại chỗ TCA 100% vào sẹo ice pick bằng tăm gỗ nhọn. Điểm cuối lâm sàng của phương pháp này là đạt được mức độ frosting (thường trong vòng 10 giây), thực hiện thủ thuật mỗi 1-3 tháng. Đây là kỹ thuật không đòi hỏi nhiều dụng cụ nhưng lại đạt hiệu quả điều trị cao [48].
Khunger và các cộng sự đã thực hiện một nghiên cứu vào năm 2011 chứng minh tính an toàn của phương pháp này trên 30 bệnh nhân có phân loại da theo Fitzpatrick là type IV và V, những bệnh nhân này trước đó được sử dụng hydroquinone 4% mỗi sáng và tretinoin 0.025% mỗi tối. Thủ thuật được lặp lại mỗi 2 tuần với tổng số lần điều trị là 4 lần. Trên 70% bệnh nhân đạt kết quả rất tốt; có 2 bệnh nhân bị giảm sắc tố thoáng qua và 1 bệnh nhân bị tăng sắc tố [49].
Cắt sẹo bằng dụng cụ bấm
Đây là phương pháp phẫu thuật loại bỏ sẹo và thay thế nó bằng sẹo mới ít bị để ý hơn. Những sẹo mới này có thể sẽ được tiếp tục điều trị bằng laser tái tạo bề mặt để cải thiện thêm tính thẩm mỹ [50].
Chúng ta nên nhớ rằng những bệnh nhân châu Phi thường có xu hướng hình thành sẹo lồi, do đó các bác sĩ cần phải theo dõi bệnh nhân đầy đủ. Cần phải nhớ các chiến lược điều trị sẹo lồi như đã đề cập trước đó.
Điều trị các loại sẹo lõm khác
Ghép da và nâng sẹo bằng dụng cụ bấm (đối với sẹo boxcar nhỏ)
Ghép da bằng dụng cụ bấm là phương pháp được điều chỉnh từ kỹ thuật cắt sẹo bằng dụng cụ bấm. Mảnh da hiến thường được lấy từ vùng sau tai. Đây là kỹ thuật phụ thuộc rất nhiều vào kỹ năng của phẫu thuật viên. Nâng sẹo bằng dụng cụ bấm là kĩ thuật trung hòa giữa phương pháp cắt sẹo và ghép sẹo bằng dụng cụ bấm. Trong phương pháp này, sẹo sẽ được bấm bằng dụng cụ sinh thiết, sau đó được nâng lên và cố định ngang mức với bề mặt da xung quanh [50]. Cũng giống với tất cả các thủ thuật xâm lấn khác, thủ thuật này có thể để lại sẹo và cần phải thảo luận với bệnh nhân về vấn đề này trước khi tiến hành thủ thuật (hình 15.7)
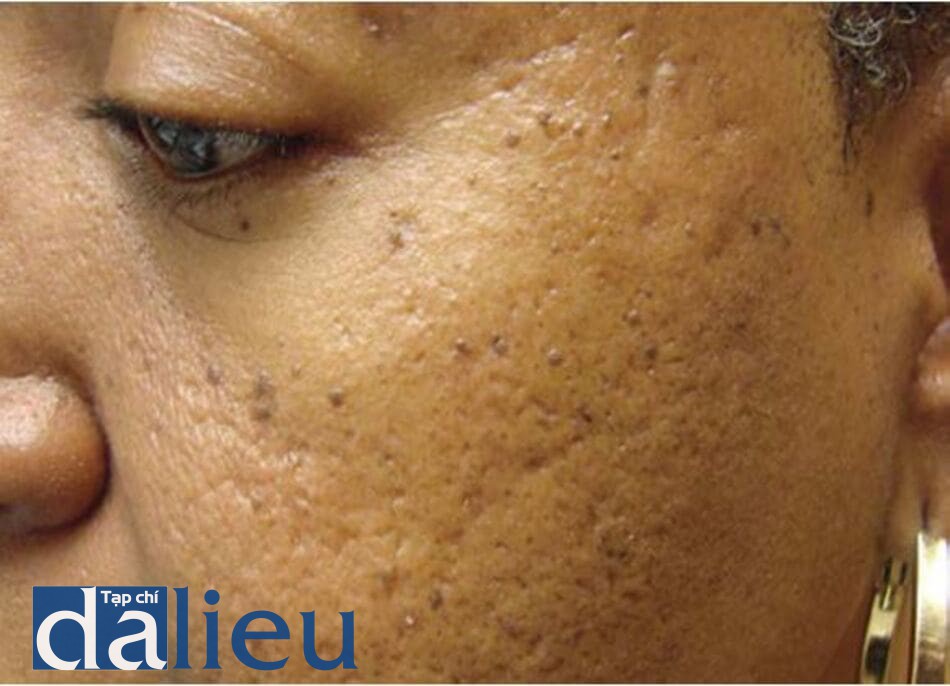
Cắt đáy sẹo (đối với sẹo rolling)
Sẹo rolling thường bị neo giữ bởi các bó xơ từ lớp bì hoặc hạ bì. Cắt đáy sẹo là kỹ thuật sử dụng đầu kim để cắt và giải phóng các bó xơ và tạo thành cục máu đông tại vùng điều trị nhằm giải phóng mô sẹo. Có thể cần phải điều trị nhiều lần để đạt được kết quả như mong muốn. Các biến chứng có thể gồm bầm tím, chảy máu và nhiễm trùng; nên thực hiện kỹ thuật này khi tình trạng mụn trứng cá của bệnh nhân đã ổn định để tránh tái hoạt mụn trứng cá. Mốt số tác giả đề xuất sử dụng filler da để nâng lớp bì mà không hình thành máu đông [50].
Peel hóa chất
Khác với những gì chúng ta bàn luận trong phần PIH, để điều trị sẹo lõm trứng cá cần phải tác động đến lớp bì. Điều này khiến những bệnh nhân có da tối màu có nguy cơ cao bị PIH. Có thể sử dụng kem bôi hydro- quinone vài tuần trước khi tiến hành thủ thuật để hạn chế xuất hiện PIH. Nên phối hợp peel gel glycolic acid 70% kết hợp bôi TCA 25% đè lên lớp gel tại mỗi một sẹo lõm. Lớp frosting sẽ xuất hiện, tuy nhiên không nên để lớp này xuất hiện hoàn toàn mà chỉ cần để acid tác dụng trong khoảng 2-4 phút trước khi trung hòa mặt bằng dung dịch sodium bicarbonate 1% [30].
Lăn kim
Lăn kim là kĩ thuật cho phép bác sĩ da liễu có thể tạo ra nhiều vết đâm kim hồi phục nhanh, kích thích sự sản xuất collagen và elastin thông qua phản ứng lành vết thương. Các tác dụng phụ như PIH và nhiễm trùng ít xảy ra do thượng bì vẫn còn nguyên vẹn [51]. Thủ thuật lăn kim thường được thực hiện bằng dụng cụ gọi là Dermaroller (cây lăn kim), hầu hết các hướng dẫn đều đề xuất lăn dụng cụ lăn kim từ 4 đến 6 hướng khác nhau ở trên vùng điều trị. Có thể tiến hành lăn kim mỗi 6 tuần và thủ thuật này an toàn đối với những bệnh nhân da tối màu [52]. Một vài quy trình lăn kim ở bệnh nhân type da VI và V phối hợp lăn kim với peel hóa chất, trong đó peel hóa chất được thực hiện mỗi 6 tuần trong khoảng thời gian nghỉ giữa các lần lăn kim. Kết quả thu được tốt hơn so với chỉ lăn kim một mình mà không hề làm tăng nguy cơ bị PIH [53].
Filler da
Đối với những bệnh nhân có số lượng sẹo rất ít, có thể lựa chọn phương pháp làm đầy thể tích để điều trị sẹo trứng cá. Trong thập kỉ qua, chúng ta đã chứng kiến sự ra đời của rất nhiều loại filler có thể tiêm khác nhau gồm collagen người, polylactic acid và hyaluronic acid là những loại filler tác dụng ngắn và nhiều loại filler tác dụng lâu dài như silicone (tái xuất hiện) và các loại polyacrylamides. Những chất filler này có thể khác loài, cùng loại, tự thân hoặc tổng hợp [54]. Đối với những bệnh nhân chỉ có một vài vết sẹo thì phương pháp chỉnh sửa bằng tiêm filler chứa hyaluron- ic acid có thể là phương pháp phù hợp nhất. Đối với những bệnh nhân này nên tránh việc chỉnh sửa quá mức.
Hầu như không có nghiên cứu nào đặc biệt đánh giá việc sử dụng chất filler ở bệnh nhân da màu. Tính an toàn và việc sử dụng Restylane (Galderma Laboratories), hyaluronic acid đã được nghiên cứu off-label (nghiên cứu sử dụng thuốc không theo kê đơn) trên những bệnh nhân có phân loại da theo Fitzpatrick type IV đến VI theo từng trường hợp riêng lẻ. Kết quả nghiên cứu cho thấy không có tác dụng phụ thoáng qua hoặc vĩnh viễn ở các đối tượng tham gia nghiên cứu. Nếu thực hiện đúng kĩ thuật tiêm thì những bệnh nhân có phân loại da type IV đến VI theo Fitz- patrick có thể được điều trị hiệu quả bằng phương pháp này [55].
Laser vi điểm xâm lấn và không xâm lấn
Khi sử dụng laser và ánh sáng trong điều trị sẹo trứng cá, thì những bệnh nhân da tối màu sẽ có nguy cơ bị tác dụng phụ cao hơn do sự hấp thu năng lượng đồng thời của lượng lớn melanin ở lớp đáy thượng bì. Những tác dụng phụ này gồm mất sắc tố vĩnh viễn, thay đổi cấu trúc da, sẹo và teo da tại chỗ. Ngoài ra, melanin thượng bì còn hấp thu năng lượng cạnh tranh do đó làm giảm tổng năng lượng của laser và ánh sáng khi tiếp cận đến các tổn thương ở lớp bì.
Khi điều trị bệnh nhân da tối màu thì bắt buộc chúng ta phải xem xét điều chỉnh mức năng lượng cũng như bước sóng phù hợp. Mức năng lượng nên được cài đặt ở chế độ bào tồn, sử dụng ngưỡng năng lượng tối thiểu cần thiết để đạt được hiệu mong muốn lên mô da ở mỗi bệnh nhân. Nên bắn kiểm tra tại một điểm trước khi tiến hành điều trị toàn bộ khuôn mặt. Khi điều trị ở bệnh nhân da tối màu, thà là sử dụng năng lượng dưới ngưỡng còn hơn là gây tổn thương nhiệt quá mức. Tất cả những lí do trên khiến cho việc điều trị ở người da tối màu khó có thể đạt được hiệu quả lâm sàng như mong muốn [56,57]. Hệ số hấp thụ của melanin sẽ giảm theo cấp số nhân khi bước sóng tăng lên [58]. Do đó, để tạo ra hệ thống laser an toàn hơn thì cần phải sử dụng bước sóng ít bị hấp thu bởi melanin nội sinh nhưng vẫn đạt được hiệu quả như mong muốn [59].
Tái tạo bề mặt bằng laser có thể là một cách tiếp cận hiệu quả để cải thiện tình trạng sẹo lõm ở bệnh nhân có kiểu da tối màu. Một số tài liệu đã báo cáo về tính an toàn lâu dài trong việc sử dụng laser CO2 năng lượng cao chế độ quét và xung hoặc laser xung ngắn và xung dài Er: YAG để điều trị ở những bệnh nhân da tối màu [60]. Laser vi điểm ưu thế hơn so với laser không vi điểm truyền thống trong điều trị ở người có kiểu da tối màu do trong laser vi điểm lớp thượng bì vẫn còn nguyên vẹn cho phép thời gian phục hồi nhanh hơn và giảm thiểu tối đa tác dụng phụ [33].
Tái tạo bề mặt bằng laser CO2 vẫn là tiêu chuẩn vàng trong điều trị sẹo trứng cá ở mặt với sự cải thiện đáng kể trên lâm sàng cũng như mô học. Sử dụng laser CO2 trong tái tạo bề mặt còn mang lại thêm lợi ích khác nữa đó là làm săn chắc collagen thông qua tác dụng nhiệt lên các sợi col- lagen ở lớp bì. Để hạn chế tối đa nguy cơ bị tác dụng phụ, tốt nhất là tránh bắn trùng lặp hoặc bắn trùng lặp laser lên cùng một vị trí.
Nếu bệnh nhân có sẹo ở vùng ngực hoặc cổ thì nên tránh tái tạo bề mặt ở những vùng này do quá trình tái tạo thượng bì diễn ra chậm (vì những vùng này có tỉ lệ các đơn vị nang lông- tuyến bã thấp) và nguy cơ để lại sẹo cao [60]. Độ dài bước sóng của laser CO2 là 10600 nm và chromophore (mục tiêu hấp thụ) của nó là nước nội bào và ngoại bào. Nguy cơ tăng sắc tố có thể gặp ở tất cả các phân loại da khi bắn laser CO2, tuy nhiên tỉ lệ này cao hơn ở những người có tone màu da tối [61].
Laser Er: YAG có thể tạo ra hiệu quả điều trị tương tự như laser CO2 trong khi có thể giảm tỉ lệ biến chứng. Trong laser Er: YAG, bước sóng phát ra được được thiết kế để hấp thu một cách hiệu quả và nông trên bề mặt, đồng thời độ rộng xung ngắn giúp hạn chế mức độ hoại tử nhiệt. Do đó, sử dụng laser Er: YAG có thể rút ngắn thời gian hồi phục, giảm đỏ da sau điều trị, và giảm nguy cơ bị mất sắc tố [62, 63]. Tác dụng phụ phổ biến nhất sau tái tạo bề mặt bằng laser là tăng sắc tố thoáng qua và tỉ lệ của biến chứng này là 1/3 trên tất cả các bệnh nhân. Điều quan trọng cần phải lưu ý là tỉ lệ của biến chứng này sẽ tăng đến 68%-100% ở những bệnh nhân có phân loại da tối màu [64].
Một nghiên cứu ở Hàn Quốc được tiến hành chỉ trên đối tượng bệnh nhân da tối màu (có phân loại da theo Fitzpatrick từ III-V) để đánh giá hiệu quả mô học và lâm sàng của laser Er: YAG xung dài trong điều trị sẹo lõm trứng cá. Trong nghiên cứu này, 35 bệnh nhân sẹo lõm được điều trị với laser xung dài Er: YAG. Sau điều trị có 10 bệnh nhân (36%) đạt kết quả rất tốt, 16 bệnh nhân (57%) đạt kết quả tốt, và 2 bệnh nhân (7%) đạt kết quả khá.
Đỏ da xuất hiện ở tất cả các bệnh nhân sau điều trị laser và có 15 bệnh nhân (54%) đỏ da kéo dài trên 3 tháng. PIH xuất hiện ở 8 bệnh nhân (29%). Tuy nhiên, biến chứng tăng sắc tố nhạt dần và biến mất trong vòng 3 tháng. Không có bệnh nhân nào bị sẹo, nhiễm trùng hoặc viêm da tiếp xúc. Kết quả nghiên cứu này đã chỉ ra rằng tái tạo bề mặt bằng laser Er: YAG xung dài có thể là lựa chọn điều trị hiệu quả và an toàn khi điều trị sẹo lõm ở những bệnh nhân da tối màu type III-V [65].
Vì không có bất kì số liệu nào về điều trị laser này ở bệnh nhân châu Phi nên cần phải tiến hành nhiều nghiên cứu trước khi cân nhắc đưa ra lựa chọn điều trị phù hợp cho những bệnh nhân da tối màu.
Điểm lưu ý đặc biệt quan trọng là cần phải tránh nắng nghiêm ngặt và luôn sử dụng chống nắng phổ rộng trước và sau điều trị [66]. Có thể sử dụng một số thuốc bôi trước khi tiến hành thủ thuật để làm tăng hiệu quả sau điều trị thông qua tác dụng làm giảm nguy cơ bị PIH. Có nhiều ý kiến trái chiều liên quan đến việc điều trị tiền thủ thuật với hydroquinone, tretinoin hoặc glycolic acid để làm giảm tỉ lệ tăng sắc tố sau tái tạo bề mặt bằng laser xâm lấn ở tất cả các phân loại da [67].
Tuy nhiên, sử dụng thuốc bôi tretinoin, hydroquinone, và steroid nhẹ được cho là bước chăm sóc quan trọng sau thủ thuật laser, đặc biệt là ở bệnh nhân da tối màu [65]. Retinoic acid có tác dụng làm tăng tốc độ tái tạo thượng bì và làm giảm tỉ lệ sản xuất melanin sau khi giai đoạn đầu của quá trình lành vết thương diễn ra hoàn tất [68]. Đối với người da tối màu, thì dù retinoic acid có thể không thực sự làm giảm tỉ lệ PIH sau điều trị nhưng nó có thể làm giảm độ nặng và thời gian tồn tại của biến chứng này.
Một phương pháp tiếp cận khác là sử dụng công nghệ laser không xâm lấn mới hơn mà có thể vừa làm tăng hiệu quả vừa tăng mức độ an toàn khi điều trị ở bệnh nhân có kiểu da tối màu. Loại laser này có tỉ lệ thay đổi sắc tố thấp hơn khi so sánh với các công nghệ laser xâm lấn do đó càng thuyết phục hơn khi lựa chọn điều trị ở những bệnh nhân có kiểu da tối màu. Các loại laser này ít gây tổn thương quá mức, hạn chế được các tác dụng phụ (PIH, thời gian phục hồi) tuy nhiên lại không hiệu quả bằng laser xâm lấn và cần điều trị nhiều lần hơn [64].
Đặc biệt, bệnh nhân sẽ được điều trị vài lần với khoảng cách điều trị là một tháng. Các loại laser không xâm lấn này có thể tạo ra các tổn thương nhiệt có kiểm soát ở lớp bì, rồi gây viêm, tăng điều hòa cytokine, và tăng sinh nguyên bào sợi để giúp cải thiện sẹo.
Ly giải quang nhiệt vi điểm là một khái niệm mới gần đây được giới thiệu và thảo luận vào năm 2004 [69]. Đây là một trong những công nghệ mới nhất được ứng dụng để tái tạo bề mặt và điều trị sẹo lõm ít nguy cơ bị tác dụng phụ [64]. Thiết bị này tạo ra các cột tổn thương nhiệt ở lớp bì gọi là vùng điều trị vi điểm (MTZ) nơi có sự hoại tử lớp thượng bì tại chỗ và sự biến tính của các sợi collagen. Quá trình lành thương diễn ra nhanh nhờ các tế bào lớp bì và thượng bì ở vùng mô nguyên vẹn xung quanh mỗi vùng MTZ. Do thiết bị này vẫn để lại những vùng da lành thay vì bốc hơi toàn bộ nên nhìn chung ít biến chứng hơn so với laser CO2 [70].
Một nghiên cứu trên 53 bệnh nhân (Fitzpatrick I-V) được điều trị sẹo lõm mức độ nhẹ đến trung bình bằng laser vi điểm erbium-doped 1550 nm với liệu trình vài lần bắn. Quá trình đánh giá mù đôi dựa vào hình ảnh cho thấy 91% bệnh nhân có sự cải thiện 25%-50% sau 1 lần điều trị, trong khi đó 87% bệnh nhân trải qua 3 lần điều trị có sự cải thiện 51%-75%. Các yếu tố tuổi, giới tính và phân loại ánh sáng da (I-V) không thay đổi kết quả và kết quả điều trị được duy trì sau 6 tháng theo dõi [71].
Alajlan và Alsuwaidan đã công bố một nghiên cứu hồi cứu được tiến hành ở Ả Rập vào năm 2011, trong nghiên cứu này họ đã so sánh 45 bệnh nhân bị sẹo lõm được điều trị bằng laser erbium fiber vi điểm không xâm lấn (NAF) 1550 nm với 37 bệnh nhân được điều trị bằng laser CO2 vi điểm xâm lấn (AF). Tất cả các bệnh nhân đều có phân loại da theo Fitz- patrick từ III-V, khoảng cách điều trị của NAF là mỗi tháng (số lần điều trị trung bình: 5 lần) và khoảng cách điều trị của AF là mỗi 2 tháng (thời gian điều trị trung bình: 2,5 lần), các bệnh nhân bắt đầu được sử dụng kem làm trắng chứa hydroquinone tại thời điểm giữa của quá trình điều trị.
Thông thường, những bệnh nhân có sẹo lõm sâu hơn thường được điều trị với AF hơn là NAF. Quá trình đánh giá thông qua sự cải thiện trên hình ảnh, mức độ hài lòng của bệnh nhân, và tác dụng phụ. Kết quả nghiên cứu như sau: mức độ cải thiện và thang điểm hài lòng của bệnh nhân giống nhau giữa hai nhóm, kem bôi hydroquinone cho thấy làm giảm đáng kể mức độ PIH và chỉ có 1 bệnh nhân được điều trị bằng AF có PIH thoáng qua và biến chứng này biến mất trong vòng 3 tháng [72]. Thêm một lần nữa, chúng ta không có bất kì số liệu nào về sử dụng các loại laser này ở người châu Phi, do đó đây không phải là khuyến cáo điều trị sẹo trên những đối tượng này (hình 15.8).
Lưu ý riêng về mụn trứng cá ở người da tối màu
Mụn trứng cá dạng nang nốt thường ít phổ biến ở người châu Phi so với người da trắng và người Hispanic. Kết luận này đã được báo cáo trong rất nhiều cuộc khảo sát [1,12,73]. Các nghiên cứu cũng đã phát hiện ra rằng isotretinoin được sử dụng ít phổ biến hơn ở người Mỹ gốc Phi so với người da trắng [74]. Từ năm 1990 đến 1997 có khoảng 35 triệu lượt bệnh nhân đến khám bác sĩ da liễu để được điều trị mụn, và isotretinoin đa được kê trong khoảng 5.8 triệu (17%) lượt khám. Tỉ lệ đi khám mụn trứng cá bình quân của người da trắng gấp 2.3 lần so với người da đen và tỉ lệ người da trắng được kê thuốc isotretinoin khi đi khám cao gấp 1.8 lần so với người da đen [75].

Mụn trứng cá dạng nang nốt thường đeo bám bệnh nhân vì dạng này dễ để lại sẹo. Sử dụng retinoid hệ thống như isotretinoin là một lựa chọn điều trị đối với tình trạng mụn trứng cá dạng nang, nốt ở bệnh nhân [6]. Cho đến bây giờ, các nghiên cứu cho thấy việc sử dụng isotretinoin ở người da màu là tương đối thấp [74].
Điều trị sớm bằng isotretinoin cho bệnh nhân da màu bị mụn trứng cá vừa và nhẹ có thể được điều chỉnh trong một số trường hợp như là cách để làm giảm nguy cơ hình thành PIH và sẹo lồi [76]. Khô da là tác dụng phụ thường thấy của isotretinoin và đều này đặc biệt quan trọng ở người da màu vì khô da có thể gây ra PIH. Có thể sử dụng corticosteroid bôi và dưỡng ẩm để làm giảm tác dụng phụ này [6].
Như đã bàn luận trước đó, điều trị mụn trứng cá sớm và triệt để cho bệnh nhân da đen có thể làm giảm nguy cơ PIH và sẹo. Mục tiêu là thực hiện điều trị theo phương pháp an toàn, không gây kích ứng da cho bệnh nhân. Hiện đang có một vài chiến lược điều trị có thể áp dụng cho người da đen hiện nay (bảng 15.3).
| Bảng 15.3 Mục tiêu điều trị mụn trứng cá ở bệnh nhân da đen |
| 1. Điều trị triệt để dấu hiệu và triệu chứng của tình trạng mụn trứng cá hiện tại
2. Giảm thiểu nổi thêm sang thương mụn mới 3. Giảm nguy cơ bị PIH và sẹo lồi 4. Tối đa hóa khả năng dung nạp của bệnh nhân 5. Điều chỉnh kỳ vòng của bệnh nhân về thời gian điều trị 6. Xác định và tránh sử dụng các sản phẩm mỹ phẩm gây mụn (ví dụ như mụn do dùng sáp tóc) |
Tóm tắt
Trong điều trị sẹo trứng cá ở bệnh nhân người châu Phi, thì dự phòng mụn trứng cá là chìa khóa. Trong khi sự tồn tại sắc tố sâu đóng vai trò trong các trường hợp PIH ở người châu Phi thì tất cả các yếu tố góp phần tạo thành sẹo lại không được biết đến. Các bệnh nhân da đen có nguy cơ cao bị PIH, sẹo lõm, sẹo phì đại và sẹo lồi.
Lựa chọn điều trị PIH và sẹo do trứng cá cần phải được cân nhắc đến nhiều yếu tố: giá cả, mức độ tổn thương, mục tiêu của bác sĩ, mong muốn của bệnh nhân, tác dụng phụ có thể, và ảnh hưởng của tình trạng bệnh lên tình cảm và tâm sinh lý của bệnh nhân. Các tác dụng phụ cần phải được cân đo với lợi ích, đặc biệt là ở những người da đen do họ có xu hương dễ bị tác dụng phụ hơn khi điều trị sẹo trứng cá. Theo dõi sát bệnh nhân, nhấn mạnh việc cần phải tuân thủ việc không sử dụng các sản phẩm mỹ gây kích ứng da, không tạo cồi mụn và các sản phẩm chăm sóc tóc sẽ góp phần mang lại hiệu quả điều trị tốt hơn.
Quan trọng nhất là cần phải có sự đồng thuận giữa bác sĩ và bệnh nhân về mục tiêu điều trị thực tế. Vì sẹo trứng cá là một trong những vấn đề khó điều trị nhất, đặc biệt là ở bệnh nhân da đen. Mục tiêu thường được đặt ra đó là đạt được sự cải thiện chứ không phải là điều trị hoàn toàn sẹo mụn.
Tham khảo thêm một số bài viết cùng chủ đề:
- Giới thiệu về ghép da: kỹ thuật, quy trình và xử lí biến chứng
- Cắt khâu sẹo, bấm nâng sẹo và ghép da bằng dụng cụ bấm