Bài viết Quy trình Laser, kỹ thuật và chăm sóc sau điều trị được biên dịch từ Sách “HƯỚNG DẪN THỰC HÀNH LASER THẨM MỸ” của tác giả Dr. Rebecca Small.
1. Quy trình Laser
Các khuyến nghị về quy trình được cung cấp trong mỗi chương và bao gồm: hướng dẫn lựa chọn các thông số laser ban đầu, khuyến nghị kỹ thuật, các điểm cuối lâm sàng mong muốn và không mong muốn, chăm sóc sau điều trị, các khoảng thời gian điều trị, sửa đổi thông số cho các lần điều trị tiếp theo, các vấn đề về theo dõi và các biến chứng và quản lý chúng. Mặc dù các nguyên tắc chung được thảo luận áp dụng cho hầu hết các laser được sử dụng cho một chỉ định cụ thể, nhưng nên tuân theo khuyến nghị của nhà sản xuất đối với thiết bị cụ thể được sử dụng tại thời điểm điều trị.
2.Thông số Laser bảo tồn so với laser tích cực
Các thông số laser được sử dụng để điều trị thường được mô tả là tích cực hoặc bảo tồn. Các thông số laser tích cực đề cập đến việc sử dụng các bước sóng ngắn, độ rộng xung ngắn, kích thước điểm nhỏ và độ ảnh hưởng cao. Các thông số laser bảo tồn đề cập đến việc sử dụng các bước sóng dài, độ rộng xung dài, kích thước điểm lớn và độ ảnh hưởng thấp (Hình 3, phần tài liệu tham khảo chính)
3. Lựa chọn thông số Laser ban đầu để điều trị
Các thông số laser về bước sóng, độ ảnh hưởng, độ rộng xung, kích thước điểm và tốc độ lặp lại có thể được chọn tại thời điểm điều trị. Đặc điểm của bệnh nhân và đặc điểm tổn thương đều được xem xét khi lựa chọn các thông số laser để điều trị và mỗi chương thảo luận về cách các yếu tố này được xem xét.
4. Đặc điểm bệnh nhân
- Phân loại da Fitzpatrick. Bệnh nhân có loại da tối màu theo phân loại Fitzpatrick (IV – VI) có melanin biểu bì cao. Những bệnh nhân này có nguy cơ tổn thương biểu bì lớn hơn và các biến chứng liên quan đến tăng sắc tố, giảm sắc tố và bỏng. Nên sử dụng các thông số laser bảo tồn có bước sóng dài, độ rộng xung dài, kích thước điểm lớn và độ ảnh hưởng thấp khi điều trị cho những bệnh nhân này (Hình 3, phần Tài liệu tham khảo chính). Bệnh nhân có loại da sáng theo phân loại Fitzpatrick (I – III) có thể chịu đựng được các thông số tích cực hơn về bước sóng ngắn, độ rộng xung ngắn, kích thước điểm nhỏ và độ ảnh hưởng cao.
- Vị trí giải phẫu. Các khu vực không thuộc mặt như cổ, ngực và tứ chi đã giảm khả năng chữa bệnh và chậm lành vết thương, do cấu trúc phụ ít hơn. Liên quan đến khuôn mặt, các khu vực này có nguy cơ biến chứng cao hơn như sẹo và nên sử dụng các thông số bảo tồn hơn khi điều trị các khu vực không thuộc mặt (Hình 3, Tài liệu tham khảo chính). Tốc độ lặp lại chậm cũng được sử dụng để điều trị các tổn thương rời rạc để hỗ trợ cho xung laser được chính xác; tốc độ lặp lại nhanh được sử dụng để điều trị chỗ giao nhau của các khu vực lớn.
- Đường viền khu vực điều trị. Đường viền của khu vực điều trị thường xác định tỷ lệ lặp lại được chọn. Các khu vực bằng phẳng như ngực và lưng có thể được điều trị với tốc độ lặp lại nhanh, rút ngắn thời gian điều trị. Các khu vực đường viền như khuôn mặt thường yêu cầu tốc độ chậm để giúp đảm bảo vị trí cẩn thận và tiếp xúc hoàn toàn giữa da và đầu laser. Đặc điểm thương tích
- Nhóm mang màu tổn thương mục tiêu. Các khu vực điều trị có chứa nhiều nhóm mang màu mục tiêu như mật độ tổn thương cao (ví dụ, nhiều nốt ruồi) hoặc tổn thương có màu đậm (ví dụ, nốt ruồi màu nâu sẫm) đòi hỏi các thông số bảo tồn. Các khu vực điều trị có chứa ít nhóm mang màu mục tiêu như mật độ tổn thương thấp (ví dụ, nốt ruồi thưa thớt) hoặc tổn thương có màu nhạt (ví dụ, nốt ruồi màu nâu nhạt) đòi hỏi các thông số tích cực hơn (Hình 3, Tài liệu tham khảo chính).
- Các nhóm mang màu khác. Ngoài các tổn thương mục tiêu, khu vực điều trị được đánh giá sự hiện diện của các nhóm mang màu khác là mục tiêu cho bước sóng được sử dụng. Da lão hóa do ánh sáng mặt trời thường có cả tổn thương mạch máu và sắc tố, đặc biệt là ở mặt và ngực. Khu vực điều trị cũng có thể có hiện tượng lông sẫm màu, đó là một nhóm mang màu cho nhiều bước sóng được sử dụng để điều trị da lão hóa do ánh sáng. Những tổn thương này thường nằm trên tổn thương khác và laser không thể phân biệt giữa các mục tiêu mong muốn hoặc những thứ khác. Do đó, các thông số điều trị bảo tồn được sử dụng khi có nhiều nhóm mang màu mục tiêu hiện diện. Ví dụ, nếu một bệnh nhân cần điều trị các nốt ruồi thưa thớt, màu mờ nhạt nhưng những tổn thương này nằm trên các ban đỏ nặng, thì dựa trên việc có nhiều mục tiêu, các thông số laser bảo tồn được sử dụng. Tương tự, nếu một bệnh nhân cần để điều trị nốt ruồi nằm trên phần lông sẫm màu, các thông số bảo tồn được sử dụng.
5. Kỹ thuật điều trị chung
- Bác sĩ ở vị trí thoải mái (thường ngồi )ở đầu bàn điều trị (Hình 13 ). Nó rất hữu ích để đưa khuỷu tay vào cơ thể ở 90 độ để làm giảm căng thẳng lưng trên và chấn thương chuyển động lặp đi lặp lại.
- Bảo vệ mắt an toàn bằng laser được trang bị đầy đủ, tương ứng với các bước sóng được sử dụng (với OD lớn hơn hoặc bằng 4) được mang bởi bác sĩ, bệnh nhân và tất cả mọi người trong phòng điều trị. Khi làm việc trên khuôn mặt, kính áp tròng của bệnh nhân được tháo ra và mặt nạ mắt chì bên ngoài mắt được đeo.
- LƯU Ý: Bệnh nhân vẫn sẽ thấy một tia sáng với hầu hết là các tia laser trong suốt quá trình điều trị ngay cả khi sử dụng bảo vệ mắt đúng cách. Việc trấn an bệnh nhân rằng họ được bảo vệ đầy đủ giúp họ thoải mái.
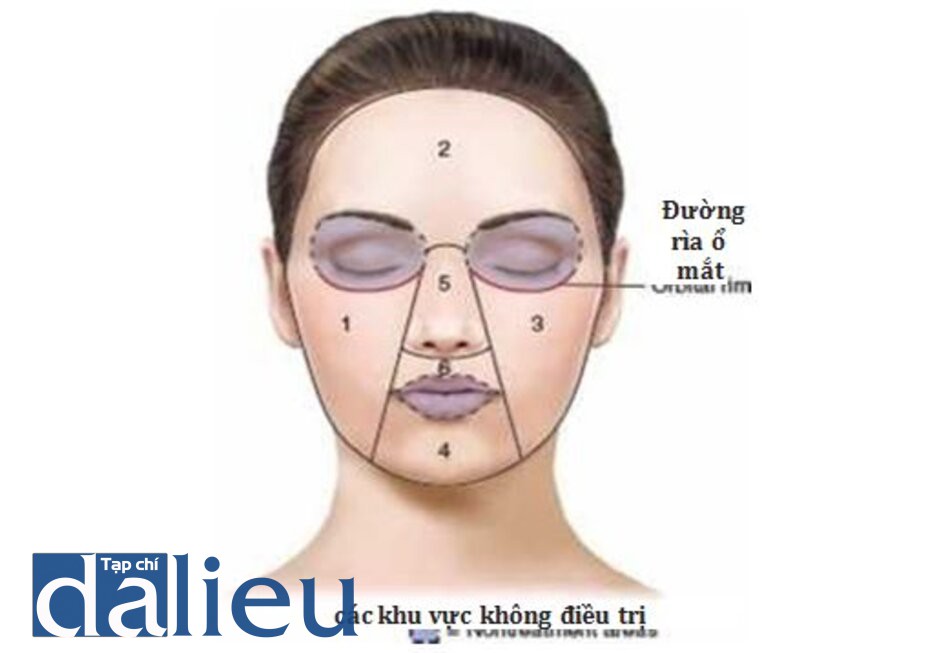
- Các phương pháp điều trị bằng laser trên mặt thường được thực hiện bên ngoài vùng mắt: phía trên đường viền trên ổ mắt (gần lông mày) và bên dưới vành ổ mắt dưới (Hình 14).
- Điều trị mí mắt (ví dụ, bằng laser xâm lấn) hoặc môi (ví dụ: bằng laser cho các tổn thương mạch máu hoặc tổn thương sắc tố) là các kỹ thuật tiên tiến và nằm ngoài phạm vi của cuốn sách này.
- Khuôn mặt có thể được chia thành các khu vực được điều trị tuần tự và điều này cung cấp một cách tiếp cận có hệ thống để bao phủ toàn bộ khuôn mặt. Hình 14 cho thấy các vùng trên khuôn mặtvà một chuỗi điều trị có thể bắt đầu từ vùng 1 và tiến tới vùng 6.
- Đầu laser được giữ vuông góc với da mọi lúc.
- LƯU Ý: Ở khu vực quanh mắt, đầu laser được hướng ra khỏi mắt để giảm nguy cơ chấn thương mắt và phản xạ laser ra khỏi kính bảo hộ chì của bệnh nhân.
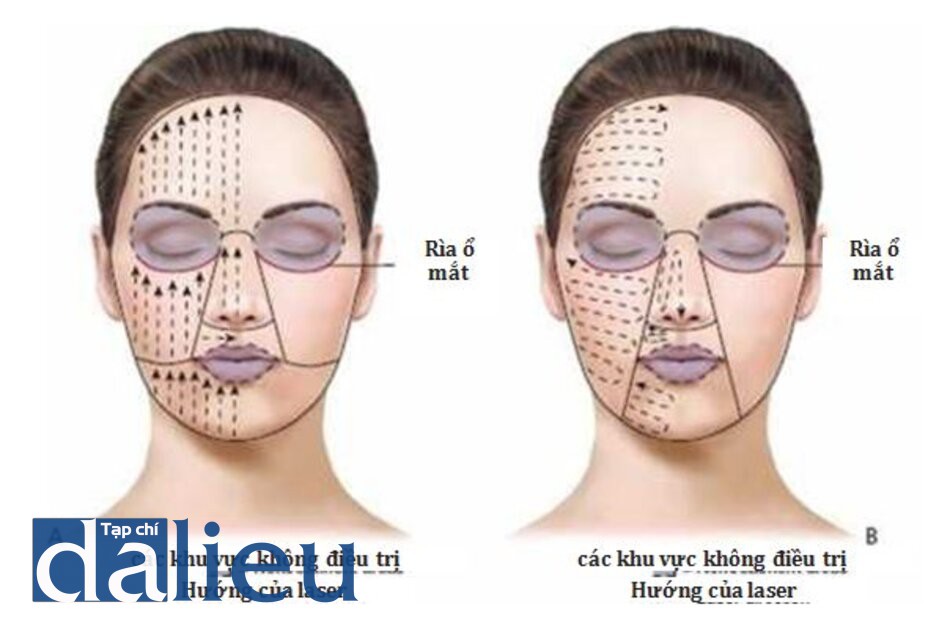
- Tay cầm laser được di chuyển trên da theo hướng dọc (Hình 15A) hoặc ngang (Hình 15B) về phía bác sĩ để cho phép có tầm nhìn tốt của các xung laser trên da
- LƯU Ý: Nên bắt đầu ở vùng mặt bên ngoài vì nó ít nhạy cảm hơn và tiến về bên trong
- Các tay cầm cồng kềnh như IPL (Hình 16A) có thể che khuất tầm nhìn của bác sĩ và di chuyển tay cầm theo chiều dọc thường mang lại tầm nhìn tốt nhất. Tay cầm bằng laser (Hình 16B) điển hình thường nhỏ hơn, giúp dễ dàng hình dung vùng điều trị hơn; chuyển động dọc hoặc ngang có thể được sử dụng dựa trên sở thích của bác sĩ.
- Mức độ chồng lấp giữa các xung laser khác nhau đối với các công nghệ khác nhau. Nói chung, laser không xâm lấn có sự chồng lấp xung lớn hơn so với laser xâm lấn.
- Che phủ vùng giao nhau của các vùng điều trị bằng xung laser được gọi là một đường điều trị.
- Điểm kiểm tra có thể được thực hiện đối với những bệnh nhân có loại da cao hơn theo phân loại Fitzpatrick (IV – VI) trước khi điều trị ban đầu. Các thông số tại chỗ kiểm tra đượclựa chọn dựa trên phân loại da theo Fitzpatrick và đặc điểm tổn thương của bệnh nhân theo hướng dẫn của nhà sản xuất về bước sóng, độ rộng xung, kích thước điểm và độ ảnh hưởng. Nên đặt các điểm kiểm tra một cách riêng biệt gần khu vực điều trị dự định (như dưới cằm,phía sau hoặc dưới tai) và các xung chồng lên nhau để mô phỏng kỹ thuật được sử dụng trong điều trị. Điểm kiểm tra được đánh giá 3 – 5 ngày sau sẽ có bằng chứng ban đỏ, phồng rộp, tạo vỏ hoặc tác dụng phụ khác. Điều quan trọng là phải thông báo cho bệnh nhân rằng thiếu phản ứng phụ với các điểm kiểm tra không đảm bảo rằng tác dụng phụ hoặc biến chứng sẽ không xảy ra khi điều trị.
6. Đáp ứng lâm sàng mong muốn
Đáp ứng lâm sàng mong muốn là đáp ứng mô dự định nhìn thấy trên da sau khi điều trị laser. Mặc dù các Đáp ứng lâm sàng được thảo luận trong mỗi chương liên quan đến công nghệ cụ thể được sử dụng để mô tả quy trình, các Đáp ứng lâm sàng có thể khái quát hóa cho hầu hết các công nghệ được sử dụng cho chỉ định đó.
Ví dụ: khi điều trị giãn mao mạch, hầu hết các công nghệ laser (ví dụ: 532 nm, 585 nm, 590 nm, 595 nm, 600 nm, IPL) sẽ mang lại các Đáp ứng lâm sàng về tăng ban đỏ, giải phóng mạch máu hoặc làm sẫm màu và có thể bị ban xuất huyết.
Đáp ứng lâm sàng có thể nhìn thấy rõ ở các loại da sáng (I – III) và thường được nhìn thấy ngay sau hoặc trong vài phút sau khi sử dụng xung laser. Bệnh nhân có loại da sẫm màu (IV – VI) có xu hướng được điều trị với các thiết lập ít mạnh mẽ hơn; điểm cuối phát triển chậm hơn và ít rõ ràng hơn.
Ví dụ, các Đáp ứng lâm sàng để điều trị bằng laser các dày sừng ánh sáng trong loại da sáng theo phân loại Fitzpatrick thường bao gồm các tổn thương sẫm màu, tăng cường phân chia tổn thương chống lại da nền, và ban đỏ cạnh tổn thương gần như ngay lập tức sau khi chiếu laser. Ở các loại da sẫm màu, các Đáp ứng lâm sàng chỉ có thể bao gồm tăng cường phân chia tổn thương mà không có ban đỏ và có thể xuất hiện 10 phút sau khi phát xung laser.
Có một sự hiểu biết rõ ràng về các điểm cuối mong muốn thu được trong quá trình điều trị là điều cần thiết để thực hiện thành công phương pháp điều trị bằng laser. Bằng cách liên tục theo dõi khu vực điều trị, bác sĩ có thể phát hiện xem các Đáp ứng lâm sàng mong muốn có đạt được hay không và liệu các thông số có đầy đủ hay không. Ngoài ra, bác sĩ có thể ngay lập tức phát hiện xem các đáp ứng mô không mong muốn xảy ra và sửa đổi các thông số điều trị phù hợp để đưa ra phương pháp điều trị an toàn, hiệu quả.
7. Đáp ứng lâm sàng không mong muốn
Đáp ứng lâm sàng mong muốn là đáp ứng mô không mong muốn được nhìn thấy trên da sau khi điều trị laser. Chúng chỉ ra tổn thương nhiệt tiềm tàng đối với lớp biểu bì và thường là do các thông số laser quá mạnh đối với một loại da theo phân loại Fitzpatrick nhất định. Đáp ứng lâm sàng không mong muốn bao gồm: xám, trắng nghiêm trọng, phồng rộp và chảy máu. Nếu bất kỳ điều này xảy ra, nên ngừng điều trị và làm mát da bằng cách sử dụng túi nước đá bọc trong 15 phút và đè ép để ngăn chảy máu. Bệnh nhân được theo dõi trong vài tuần tới để kiểm soát hình thành các mụn nước mở rộng (khối phồng), ban đỏ nặng và sự bất ổn (độ cứng), điều này có thể xảy ra trước sẹo.
8. Thực hiện phương pháp điều trị bằng laser
- Hướng dẫn điều trị bằng laser sử dụng một thiết bị được cung cấp trong mỗi chương cho chỉ định được thảo luận. Mặc dù các nguyên tắc áp dụng cho hầu hết các laser được sử dụng cho chỉ định của chương này, các khuyến nghị của nhà sản xuất cho thiết bị cụ thể được sử dụng tại thời điểm điều trị nên được tuân thủ.
- Thắc mắc về phơi nắng và sử dụng kem chống nắng được thực hiện trước khi điều trị. Nếu bệnh nhân gần đây tiếp xúc với ánh nắng mặt trời hoặc có làn da rám nắng ở khu vực điều trị, nên đợi 1 tháng trước khi điều trị để giảm nguy cơ biến chứng.
- Bệnh nhân nằm ngửa trên bàn điều trị phẳng.
- Da được làm sạch bằng khăn lau không cồn.
- Nếu phương pháp điều trị không nhằm xóa hình xăm hoặc che phủ vĩnh viễn, thì những khu vực đó sẽ được tránh và có thể được che lại bằng gạc. Nên giữ đầu laser cách xa hình xăm khoảng 1inch trong quá trình điều trị.
- LƯU Ý: Bỏng toàn bộ độ dày có thể là kết quả của việc điều trị trên hình xăm bằng các thiết bị không được chỉ định để xóa hình xăm (ví dụ: IPL).
Kính bảo vệ dành riêng cho từng bước sóng được cung cấp cho mọi người trong phòng điều trị. - Laser được vận hành theo các chính sách và quy trình an toàn của la- ser trong phòng khám bằng cách sử dụng các hướng dẫn của nhà sản xuất và các cài đặt được khuyến nghị.
- Lựa chọn bước sóng, độ rộng xung, kích thước điểm và mức độ ảnh hưởng dựa trên chỉ định, loại da Fitzpatrick, vị trí giải phẫu trên khuôn mặt hoặc không trên mặt và đặc điểm tổn thương ở vùng điều trị bao gồm mật độ tổn thương, cường độ màu sắc của tổn thương và sự hiện diện của các nhóm mang màu khác đó là các mục tiêu cho bước sóng được sử dụng (xem phần Chọn thông số Laser ban đầu cho phần Điều trị).
- Lựa chọn tỷ lệ lặp lại dựa trên kích thước và đường viền của vùng điều trị (xem Chọn thông số Laser ban đầu trong phần Điều trị).
- LƯU Ý: Phải cẩn thận để giữ các xung liền kề khi tốc độ lặp lại nhanh được sử dụng để tránh bỏ qua các khu vực.
- Một số laser, đặc biệt là IPL, yêu cầu bôi một lớp gel không màu trong suốt lên da.
- Lưu ý điều trị hoặ được đặt trên da như với hầu hết các IPL (Hình 16A) hoặc được duy trì ở một khoảng cách không đổi so với da được xác định bởi một hướng dẫn khoảng cách (Hình 16B).
- Một xung đơn được thực hiện ở rìa bên ngoài của khu vực điều trị (ví dụ, trước tai nếu điều trị khuôn mặt) để đánh giá khả năng chịu đựng của bệnh nhân và quan sát da cho các điểm cuối lâm sàng (xem phần Điểm cuối lâm sàng mong muốn). Nói chung, cần có các điểm cuối tinh tế với các phương pháp điều trị ban đầu và cơn đau nên nhỏ hơn hoặc bằng 5 trên thang điểm 1 10. Để một vài phút cho các điểm cuối liên quan đến loại da sáng (I – III) và tối đa 10 phút cho các loại da tối hơn (IV – VI). Nếu không quan sát được điểm cuối, tăng dần độ ảnh hưởng theo từng bước nhỏ theo sự dung nạp của bệnh nhân cho đến khi đạt được điểm cuối lâm sàng mong muốn.
- Toàn bộ khu vực được điều trị được giao nhau bằng các xung laser hoặc các tổn thương riêng biệt được điều trị riêng lẻ, tùy thuộc vào chỉ định.
- Tương tác mô laser và điểm cuối lâm sàng được đánh giá liên tục trong suốt quá trình điều trị và cài đặt được điều chỉnh phù hợp để đảm bảo điều trị đầy đủ nhưng không điều trị quá mức.
- Có thể chườm đá ngay sau khi điều trị trong 15 phút để làm dịu da ở vùng điều trị và giảm ban đỏ và phù nề.
- Khi không sử dụng, bàn đạp chân được lưu trữ đúng cách và rút chìa khóa ra khỏi máy laser.
9. Chăm sóc da sau khi điều trị bằng Laser
Lựa chọn các sản phẩm chăm sóc da sau điều trị được xác định bởi liệu da có còn nguyên vẹn sau khi điều trị hay không. Mục tiêu với tất cả các sản phẩm sau điều trị là làm dịu, bảo vệ và làm ẩm làn da để thúc đẩy quá trình chữa lành và đẩy nhanh quá trình giải quyết ban đỏ. Ban đỏ sau điều trị kéo dài có thể được liên kết với PIH và do đó, giải quyết nhanh chóng ban đỏ là điều mong muốn. Hướng dẫn bệnh nhân sau điều trị cho từng quy trình được cung cấp trong Phụ lục3.
9.1 Phần da nguyên vẹn
- Da vẫn còn nguyên vẹn sau khi điều trị bằng laser không xâm lấn đối với các tổn thương sắc tố, tổn thương mạch máu, triệt lông, tái tạo bề mặt da không xâm lấn và cho hầu hết các phương pháp điều trị xóa hình xăm. Tuy nhiên, nếu chảy máu hoặc phồng rộp xảy ra với điều trị bằng laser, chẳng hạn như xóa hình xăm, da không còn nguyên vẹn và nên được điều trị như sau.
- Ban đỏ. Ban đỏ sau điều trị được kiểm soát bằng một loại kem cortico- steroid tại chỗ bôi hai lần mỗi ngày, và hiệu lực dựa trên mức độ nghiêm trọng của ban đỏ: steroid có hiệu lực thấp (ví dụ, hydrocortisone 1% hoặc 2,5%) được sử dụng cho ban đỏ nhẹ, steroid trung bình ví dụ triamcinolone acetonide 0,1%) cho ban đỏ vừa, và steroid có hiệu lực cao (ví dụ, triamcinolone aceton- ide 0,5%) cho ban đỏ nặng. Nếu ban đỏ không có, một corticosteroid tại chỗ là không cần thiết.
- Làm dịu, bảo vệ và làm ẩm. Một chất tẩy rửa nhẹ nhàng, kem chống nắng phổ rộng SPF 30 có chứa oxit kẽm hoặc titan dioxide, và một loại kem dưỡng ẩm không băng kín được sử dụng trong 2 tuần sau khi điều trị. Các loại kem dưỡng ẩm không bang kín được sử dụng sau điều trị thường chứa các thành phần làm dịu da (như dầu cây lưu ly và dầu hoa anh thảo) và thúc đẩy chữa bệnh (như beta glucan và peptide). Ví dụ bao gồm Biafine® (OrthoNeu- trogena), Epidermal Repair® (SkinCeecoms), Bio-Cream® (Neocutis) và kem điều trị TNS Ceramide ® (SkinMedica).
- Sản phẩm chăm sóc da định kỳ. Phác đồ chăm sóc da thường xuyên của bệnh nhân thường được nối lại sau 2 tuần
9.2 Da không tiếp xúc
- Các phương pháp điều trị bằng laser tạo ra vết thương, chẳng hạn như tái tạo bề mặt da xâm lấn và một số phương pháp điều trị xóa hình xăm, được kiểm soát khác với da còn nguyên vẹn.
- Kem dưỡng ẩm băng kín được sử dụng ngay sau điều trị để tạo điều kiện ẩm tốt cho vết thương lành nhanh hơn. Những sản phẩm này thường là thuốc mỡ và ví dụ bao gồm Aquaphor® (Beiersdorf) , Hydra Balm® (SkinCe Seas) , Protection Recovery Balm® (biO2 Cosmeceuticals) và Puralube® (Ny- comed). Puralube® là một sản phẩm mỡ bôi trơn vùng mắt có thể được sử dụng trong khu vực quanh mắt. Kem dưỡng ẩm băng kín được tiếp tục cho đến khi tái tạo biểu mô hóa xảy ra, thường là trong 47 ngày sau khi laser phân đoạn xâm lấn, và lên đến 2 tuần hoặc hơn sau khi laser không phân đoạn xâm lấn. Sử dụng kéo dài các sản phẩm băng kín có thể dẫn đến mụn trứng cá và hình thành ban hạt kê.
- Làm sạch. Làm sạch da không tiếp xúc sau khi điều trị bằng laser xâm lấn được thảo luận trong phần chăm sóc sau điều trị của Chương 6.
- Kem chống nắng. Không thể để chồng các sản phẩm khác như kem chống nắng lên trên thuốc mỡ. Do đó, các biện pháp chống nắng như đội mũ và tránh nắng trong thời gian lành thương này là rất quan trọng để ngăn ngừa các biến chứng sắc tố trong khu vực điều trị.
- Phần da nguyên ven. Một khi da đã được tái tạo hoàn toàn biểu mô và còn nguyên vẹn, một loại kem dưỡng ẩm không băng kín được sử dụng và chăm sóc da được thực hiện như đã nêu ở trên.
- Sản phẩm làm sáng da. Nếu PIH là một vấn đề đáng lo ngại, các sản phẩm làm sáng da như hydroquinone có thể được bắt đầu sau điều trị 1 tháng (xem phần Sản phẩm chăm sóc da trước điều trị trong phần Điều trị bằng La- ser).
10. Khoảng thời gian điều trị
Nói chung, các quy trình laser không xâm lấn được thực hiện như một loạt các phương pháp điều trị thống nhất với khoảng thời gian nhất quán giữa các lần điều trị để có kết quả tối ưu, trong khi các quy trình tích cực hơn như điều trị bằng laser xâm lấn được thực hiện ít thường xuyên hơn hoặc đơn lẻ.
Phương pháp điều trị bằng laser không xâm lấn thường được thực hiện mỗi tháng hoặc mỗi 2 tháng, tùy thuộc vào quy trình và khu vực điều trị. Ví dụ, phương pháp điều trị triệt lông bằng laser trên mặt được thực hiện mỗi tháng trong 6 tháng. Điều trị bằng laser cho giãn mao mạch thường được thực hiện hàng tháng trong 3 tháng.
Phương pháp điều trị bằng laser xâm lấn để giảm nếp nhăn bằng cách so sánh, thường được thực hiện mỗi năm một lần hoặc mỗi vài năm. Khuyến nghị cụ thể cho khoảng thời gian điều trị được thảo luận trong mỗi chương.
11. Điều trị sau đó
Quy trình laser không xâm lấn thường tiến triển, theo đó cường độ điều trị được tăng lên trong mỗi lần khám tiếp theo để tăng cường kết quả. Tổn thương mục tiêu thường nhẹ và có ít nhóm mang màu hơn trong quá trình điều trị. Sự ảnh hưởng thường được tăng lên và độ rộng xung giảm để phù hợp với đặc điểm tổn thương thay đổi.
Nên tăng cường điều trị bằng cách chỉ thay đổi một thông số tại bất kỳ lần khám nào. Thông thường, sự ảnh hưởng ban đầu được tăng lên trong một vài lần điều trị và độ rộng xung bị giảm trong các lần điều trị sau. Các phương pháp điều trị bằng laser xâm lấn không tiến triển và nếu điều trị tiếp theo được thực hiện vào năm sau, các thông số có thể không thay đổi.
12. Theo dõi thông thường
Bệnh nhân có thể tìm kiếm theo dõi sau điều trị cho các vấn đề nhẹ không nhất thiết là biến chứng và mỗi chương có một phần về Theo dõi thông thường được thảo luận về các vấn đề tiếp theo thường gặp và đưa ra khuyến nghị cho việc kiểm soát.
Mặc dù phương pháp điều trị bằng laser không xâm lấn thường không yêu cầu tái khám theo lịch, nhưng phương pháp điều trị bằng laser xâm lấn phải thăm khám sau điều trị để đánh giá khả năng chữa lành vết thương, quản lý các sản phẩm chăm sóc da sau điều trị và đánh giá các biến chứng. Các khuyến nghị cho các lần tái khám bằng laser xâm lấn được cung cấp trong phần Theo dõi tái khám của Chương 6.
13. Các kết quả
Ảnh chụp trước và sau khi làm thủ thuật laser cho thấy kết quả đại diện được bao gồm trong mỗi chương.
14. Các biến chứng
- Đau đớn
- Ban đỏ
- Phù
- Tăng sắc tố
- Giảm sắc tố
- Bỏng
- Sẹo
- Sự nhiễm trùng
- Viêm da tiếp xúc
- Ban nhỏ
- Thất bại trong việc giảm hoặc cải thiện tổn thương dự định
- Giảm lông trong hoặc liền kề khu vực điều trị
- Chấn thương mắt
- Mề đay
- Chấm xuất huyết và ban xuất huyết
Danh sách này là đại diện của một số biến chứng gặp phải khi điều trị bằng laser.Các biến chứng cụ thể cho từng quy trình được xem xét trong các chương tương ứng của cuốn sách này cùng với các chiến lược quản lý.
Các biến chứng liên quan đến phương pháp điều trị bằng laser từ nhẹ đến nặng. May mắn thay, hầu hết các biến chứng gặp phải là nhẹ và tự lành mà không để lại di chứng vĩnh viễn. Các biến chứng nhẹ từ phương pháp điều trị bằng laser bao gồm ban đỏ và phù kéo dài, nổi mụn trứng cá, hình thành ban nhỏ và viêm da tiếp xúc.
Biến chứng vừa bao gồm nhiễm trùng cục bộ và tăng sắc tố sau viêm. Các biến chứng nặng nề bao gồm sẹo phì đại, giảm sắc tố khởi phát muộn, lật mi mắt, nhiễm trùng lan rộng và tổn thương mắt. Laser không xâm lấn thường để lại làn da nguyên vẹn và có các biến chứng nhẹ hơn so với laser xâm lấn tạo ra vết thương hở, làm tăng tần suất và mức độ nghiêm trọng của các biến chứng.
Một số tác dụng phụ phổ biến và có vấn đề nhất với laser có liên quan đến tổn thương nhiệt ở da. Chấn thương do nhiệt có thể dẫn đến bỏng, sẹo và thay đổi sắc tố (tăng sắc tố và giảm sắc tố) và có thể xảy ra với bất kỳ tia laser nào. Trong một nghiên cứu gần đây của Zelickson đã xem xét gần 500 tác dụng phụ của laser được báo cáo với FDA, các biến chứng phổ biến nhất đối với tất cả các laser là bỏng (36%), sẹo (20%) và thay đổi sắc tố (9%).
Chấn thương do nhiệt xảy ra thường xuyên nhất ở những bệnh nhân có loại da tối màu theo phân loại Fitzpatrick (IV – VI) và bệnh nhân mắc chứng rối loạn sắc tố như màu đồng quang hóa, rám nắng gần đây và da bị tổn thương nghiêm trọng. Những bệnh nhân này có melanin biểu bì dồi dào, đóng vai trò là một nhóm mang màu cạnh tranh cho laser, làm tăng sự hấp thụ năng lượng laser và nguy cơ tổn thương nhiệt.
Sử dụng các thông số laser tích cực bao gồm bước sóng ngắn, độ rộng xung ngắn, kích thước điểm nhỏ, độ ảnh hưởng cao và làm mát biểu bì không phù hợp cũng có liên quan đến tăng nguy cơ tổn thương nhiệt (Bảng 7).
Lỗi bác sĩ và sự cố thiết bị là nguyên nhân phổ biến nhất của các biến chứng laser. Nên sử dụng danh sách kiểm tra, chẳng hạn như Danh sách kiểm tra trước quy trình trong mỗi chương của cuốn sách này, để giảm khả năng biến chứng laser do lỗi của bác sĩ .
Tuy nhiên, cần lưu ý rằng laser là thiết bị phức tạp, tương tác mô laser có thể thay đổi theo từng bệnh nhân và ngay cả ở bàn tay tốt nhất với kỹ thuật tốt nhất, các biến chứng cũng có thể xảy ra.
Tham khảo thêm một số bài viết cùng chủ đề: