Tác giả: Sanjeev Aurangabadkar
Biên dịch: bác sĩ Trương Tấn Minh Vũ
Để tải file PDF của bài viết Sử dụng Laser và ánh sáng trong điều trị sắc tố da, xin vui lòng click vào link ở đây.
Giới thiệu
Các tổn thương sắc tố thường gặp trong thực hành da liễu và là một thách thức đáng kể đối với bác sĩ điều trị. Trong khi một số tình trạng tăng sắc tố như tăng sắc tố sau viêm (PIH), nám v.v. được kiểm soát tốt nhất bằng các biện pháp điều trị tại chỗ, kết quả không thể đoán trước và thường không đạt yêu cầu; những loại khác như bớt Ota không đáp ứng với điều trị tại chỗ.
Người da màu lão hoá khác với người da trắng và dễ bị thay đổi sắc tố hơn như phát triển các đốm nâu, dày sừng tiết bã tăng sắc tố và dermatosis papulosa nigra (DPN). Những tình trạng này yêu cầu can thiệp thủ thuật da liễu vì chúng không đáp ứng với các phương pháp điều trị tại chỗ.
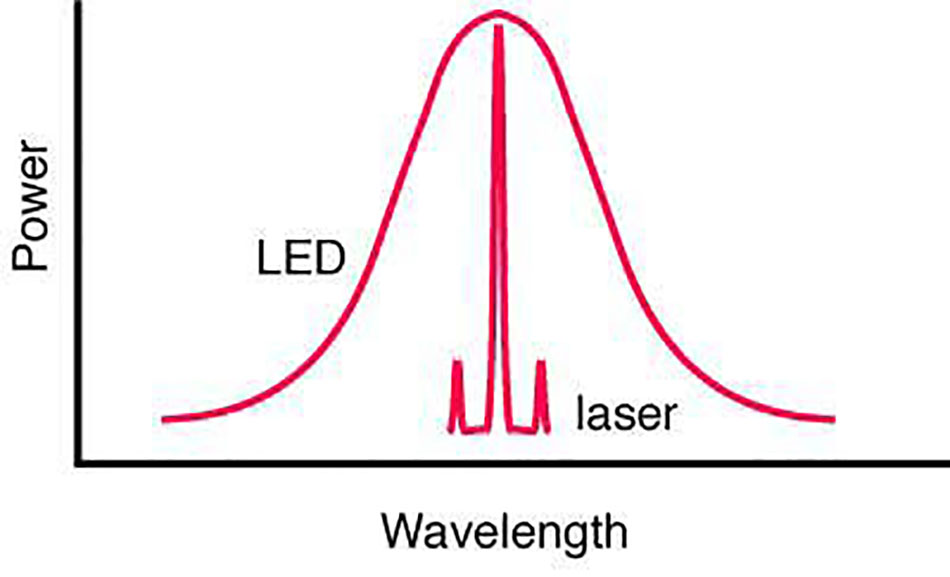
Thập kỷ qua đã chứng kiến những tiến bộ về công nghệ, với các hệ thống laser mới được phát triển hiệu quả hơn và an toàn ngay cả đối với các loại da sẫm màu. Các laser Q- switched (QS) (Q-switched = Quality switched hoặc Quantum switched), tạo ra công suất đỉnh rất cao trong khoảng thời gian cực ngắn (5–100 nano giây), là loại laser chính để điều trị các bệnh/ tổn thương sắc tố . Laser picosecond là thiết bị mới tham gia vào lĩnh vực này cho thấy rất nhiều tiềm năng trong việc kiểm soát các rối loạn sắc tố.
Lịch sử
Laser Ruby 694 nm là laser đầu tiên được Goldman sử dụng để điều trị các tổn thương sắc tố và hình xăm ở người giữa những năm 1963 và 1967. Loại laser QS đầu tiên được phát triển là Ruby, tiếp theo là neodymium: yttrium-aluminium-garnet (Nd:YAG) và laser alexandrite. Polla và cộng sự, Dover và cộng sự và Hruza và cộng sự giữa những năm 1987 và 1991 đã chứng minh tổn thương tế bào có tính chọn lọc cao xảy ra ở các tế bào chứa melanin sau liệu pháp laser QS [1–4].
Cơ bản về Laser và Hệ thống
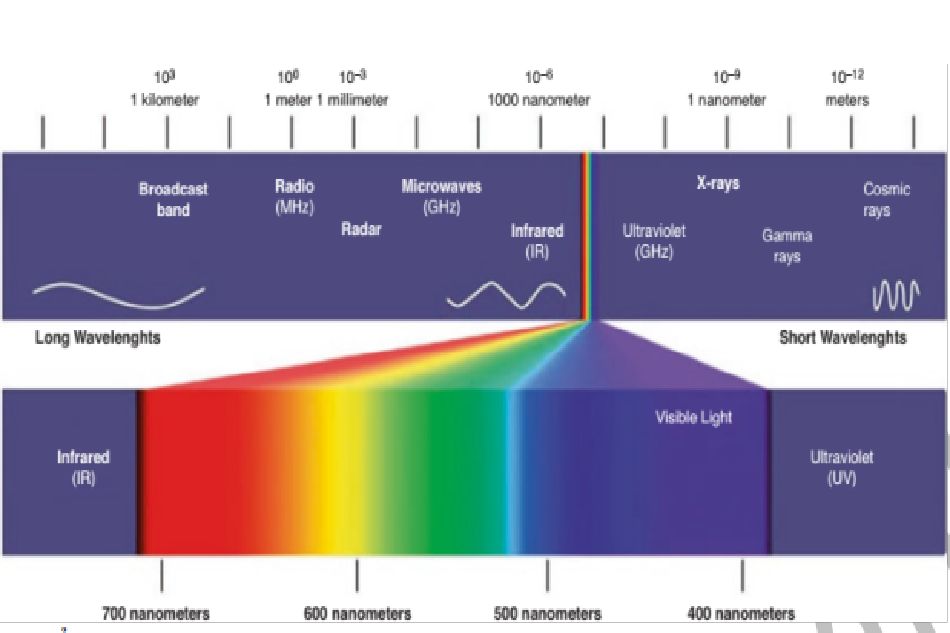
Melanin hấp thụ dải bước sóng từ 290 nm đến 1200 nm. Ở bước sóng dài hơn, sự hấp thụ thấp hơn và sự xâm nhập sâu hơn. Các tia laser QS tạo ra các chùm ánh sáng cực ngắn trong phạm vi nano giây và nhắm mục tiêu vào melanin và các hạt mực trong lớp bì, cho phép loại bỏ hoặc làm sáng các tổn thương sắc tố lành tính và hình xăm [1–4].
Bước sóng có thể thâm nhập 2-3 mm vào da phù hợp để nhắm mục tiêu sắc tố ở lớp bì sâu hơn như bớt Ota, laser QS Nd: YAG với bước sóng 1064 nm đáp ứng đầy đủ yêu cầu này. Bằng cách truyền chùm tia qua tinh thể kali titanyl photphat (KTP), tần số được tăng lên gấp đôi và bước sóng giảm đi một nửa (532 nm), bước sóng ngắn hơn xâm nhập nông hơn và do đó hữu ích hơn để loại bỏ sắc tố biểu bì như tàn nhang. Laser Ruby (694 nm) xuyên qua da ít hơn 1 mm và được sử dụng để điều trị các tổn thương bề mặt như tàn nhang hoặc dát café sữa (CALM). Tuy nhiên, vì ái lực cao với melanin và có thể có nguy cơ giảm sắc tố, nên sử dụng laser QS Ruby hết sức thận trọng cho những bệnh nhân da sậm màu. Laser alexandrite QS (755 nm) thâm nhập sâu hơn laser Ruby do bước sóng dài hơn, phù hợp để loại bỏ các tổn thương sắc tố ở biểu bì và bì và một số hình xăm.
Bên cạnh laser QS, laser xung dài (mili giây) như laser diode 810 nm, laser xung dài alexandrite 755 nm và laser xung dài nhuộm xung 595 nm, v.v. cũng có thể được sử dụng để điều trị một số tổn thương sắc tố. Ánh sáng xung cường độ cao (IPL) là nguồn ánh sáng đa sắc sử dụng các bộ lọc để chặn các bước sóng ngắn hơn, do đó tạo ra dải IPL rộng. Các hệthống này sử dụng bước sóng từ 530 nm trở lên và có thể được sử dụng để điều trị các tổn thương sắc tố bề mặt như tàn nhang, đốm nâu, nhưng không được khuyến cáo cho các tổn thương ở bì hoặc xóa hình xăm [1–4].
Quang nhiệt phân đoạn (Fractional photothermolysis), cả bóc tách và không bóc tách đã được sử dụng để điều trị các tổn thương sắc tố. Chúng chủ yếu hoạt động bằng cách loại bỏ sắc tố qua biểu bì thông qua các cột vi mài mòn (micro ablative columns, MAC) hoặc các mảnh vụn biểu bì hoại tử vi mô (micro epidermal necrotic debris, MEND). Những laser này không chọn lọc có nghĩa là chúng không nhắm mục tiêu cụ thể vào hắc tố mà hoạt động bằng cách tạo ra quá trình hóa hơi hoặc đông tụ mô, sau đó là quá trình tái tạo lại ở lớp bì [5]. Laser Thulium 1927 nm cũng được sử dụng trong một số tổn thương sắc tố như nám.
Các laser khác như bromide đồng nhắm mục tiêu vào thành phần mạch máu của nám da đã cho thấy một số kết quả ban đầu đầy hứa hẹn [6]. Laser picosecond có độ dài xung trong khoảng 10-12 giây là thế hệ laser xung cực ngắn mới đang được sử dụng ngày càng nhiều cho các tổn thương sắc tố và hình xăm.
Cơ chế hoạt động của laser QS
Định nghĩa Q-Switch hoặc Quality Switch
Q-Switching (chuyển mạch Q) là một phương pháp để thu được xung năng lượng từ laser bằng cách điều chỉnh sự thoát năng lượng trong môi trường tạo laser. Đây là một kỹ thuật để thu được các xung năng lượng ngắn từ một laser bằng cách điều chỉnh sự thoát năng lượng trong môi trường tạo laser, gọi là hệ số Q của bộ cộng hưởng laser. Kỹ thuật này chủ yếu được áp dụng để tạo ra các xung nano giây có năng lượng cao và công suất cực đại bằng laser rắn. Những xung này tạo ra sự tương tác laser- mô đặc trưng được nhìn thấy với laser QS [7].
Laser Q-Switched hoạt động trên nguyên tắc quang nhiệt chọn lọc và cũng tạo ra hiệu ứng quang âm bổ sung gây ra sóng xung kích gây nổ mục tiêu [3]. Năng lượng rất cao, khoảng 300 megawatt, được cung cấp trong một khoảng thời gian rất ngắn (5–100 ns) dẫn đến sự giãn nở nhiệt nhanh chóng. Điều này tạo ra sóng xung kích làm vỡ các mục tiêu như melanosome và các hạt mực [4]. Các mảnh vụn được đào thải bởi các đại thực bào mô đến các kênh bạch huyết hoặc đến các hạch bạch huyết. Một số mảnh vụn có thể bị loại bỏ qua biểu bì. Để có tính chọn lọc, độ rộng xung của tia laser phải phù hợp với thời gian giãn nhiệt (TRT) của mục tiêu. TRT ước tính của lớp biểu bì là 1–10 ms và TRT của các hạt mực xăm là 0,1–10 ns, một số ước tính mới hơn nằm trong khoảng 10–100 pico giây. Kích thước của các hạt mực xăm khoảng 10–100 nm và thường được đặt ở độ sâu 1,1–2,9 mm. Tương tác mô bằng tia laser tạo ra hơi nước nội bào và hình thành không bào, dẫn đến làm trắng ngay lập tức. Âm thanh lộp độp có thể nghe thấy được trong quá trình này do hiệu ứng quang âm.
Mặc dù laser Q-Switched được coi là ‘tiêu chuẩn vàng’ cho các tổn thương sắc tố, các laser dưới nano giây như laser pico giây hiện đã có. Độ rộng xung pico giây nằm trong khoảng 10−12 giây. Việc giảm > 10 lần độ rộng xung này có thể cho phép nhắm mục tiêu tốt hơn các melanosome nhỏ và các hạt mực xăm có TRT nằm trong miền dưới nano giây [8].
Cả laser nano giây và laser dưới nano giây đều có sẵn với các bước sóng khác nhau gồm 1064 nm, 532 nm, 755 nm, 585 nm, 660 nm, v.v. Tất cả các bước sóng này có thể không có sẵn trong cùng một thiết bị nhưng hầu hết các hệ thống laser QS & picosecond mới đều cung cấp nhiều bước sóng. Ngoài ra, một số hệ thống laser mới hơn có cả tùy chọn nano & sub-nanosecond trong cùng một thiết bị.
Chỉ định
Lựa chọn bệnh nhân để điều trị bằng laser các tổn thương sắc tố là rất quan trọng. Các tổn thương sắc tố có thể được phân loại dựa trên độ sâu lắng đọng sắc tố trên da. Đèn Woods có thể hỗ trợ xác định độ sâu của sắc tố. Soi da không có giá trị trong việc phân biệt tổn thương lành tính với tiền ác tính và ác tính và cũng có thể cung cấp thông tin có giá trị về hình dạng của tổn thương sắc tố. Bất cứ khi nào có nghi ngờ trên lâm sàng, sinh thiết da nên được thực hiện. Các tình trạng sắc tố có thể được điều trị bằng laser được liệt kê trong Bảng 3.1 [1–3].
Một số tổn thương sắc tố có thể điều trị bằng laser được thể hiện trong Hình. 3.1, 3.2, 3.3, 3.4, 3.5, 3.6, 3.7.
| Bảng 3.1 Các tổn thương sắc tố có thể điều trị được bằng laser [9] |
|



Chống chỉ định [10–12]
Không phải tất cả các tổn thương sắc tố đều nên được điều trị bằng laser. Các chống chỉ định có thể là tương đối hoặc tuyệt đối được liệt kê dưới đây.
Chống chỉ định tuyệt đối
- Naevi dị sản (tổn thương sắc tố không điển hình) hoặc Melanoma
- Bệnh ngoài da và bệnh khác trầm trọng hơn do ánh sáng
- Nhiễm trùng đang diễn tiến ở vùng điều trị, vd herpes labialis, nhiễm trùng do tụ cầu.
- Bạch biến và vẩy nến không ổn định có nguy cơ bị Koebner vùng điều trị.
- Thai kỳ
- Xu hướng hoặc rối loạn chảy máu
Thuốc gây nhạy cảm với ánh sáng như loại được sử dụng cho liệu pháp quang động (PDT), Minocycline, Doxycycline, Amiodarone, St. John’s Wort. (mặc dù sắc tố gây ra do minocycline và amiodarone đã được điều trị thành công bằng laser Q-switched)
Chống chỉ định tương đối
Trong các tình huống sau đây, phải sử dụng laser một cách thận trọng và phải tùy thuộc vào tình hình của từng bệnh nhân và kinh nghiệm của bác sĩ điều trị.
- Xu hướng sẹo lồi.
- Isotretinoin uống — trong vòng 6 tháng (xem bên dưới)
- Tiền sử bị herpes simplex- tiền sử herpes tăng nguy cơ tái hoạt trong vùng điều trị: Nguy cơ này cần được xem xét nghiêm túc trước khi thực hiện thủ thuật. Nếu bác sĩ điều trị quyết định thực hiện thủ thuật, nguy cơ và lợi ích phải được giải thích cho bệnh nhân và thủ thuật nên được thực hiện sau khi có sự đồng ý của bệnh nhân bằng văn bản và chỉ sau một đợt điều trị acyclovir.
- Bệnh nhân suy giảm miễn dịch, đái tháo đường không kiểm soát được
Tư vấn và Lựa chọn Bệnh nhân
Việc lựa chọn bệnh nhân để điều trị các tổn thương sắc tố bằng laser nên dựa trên tiền sử bệnh hiện tại và quá khứ, các loại thuốc đang điều trị, tình trạng dị ứng, các phương pháp điều trị trước đó và đáp ứng với các phương pháp điều trị laser trước đó [9].
Tư vấn kỹ cho bệnh nhân với sự đồng ý bằng văn bản, đồng thời chụp ảnh trước quá
trình điều trị và sau điều trị nên được coi là bắt buộc [11–13].
Chuẩn bị trước điều trị
Chống nắng
Nên tránh điều trị bằng laser trên vùng da rám nắng. Melanin biểu bì được tạo ra khi tiếp xúc với tia cực tím (UV) có thể cản trở việc điều trị bằng laser và làm tăng nguy cơ sẹo, giảm sắc tố hoặc tăng sắc tố [9, 11, 13–16]. Để kiểm tra tình trạng rám nắng, nên so sánh màu của vùng da điều trị với màu của vùng da không tiếp xúc ánh nắng, tương tự như ở mông hoặc nách. Nếu có vết rám nắng, nên trì hoãn việc điều trị cho đến khi vết rám nắng mờ đi. Sử dụng kem chống nắng phổ rộng có khả năng chống tia UVA là rất quan trọng. Quần áo bảo hộ và kem làm trắng có thể hữu ích trong việc điều trị rám nắng. Bệnh nhân có loại da sẫm màu hơn và những người có làn da rám nắng có thể sử dụng các hợp chất chứa hydroquinone (2–4%) hoặc các chất làm sáng da khác trước khi điều trị để giảm thiểu nguy cơ PIH [9].
Retinoids đường uống
Người ta khuyến cáo rằng bệnh nhân đang điều trị bằng retinoid đường uống không nên điều trị bằng laser đối với các tổn thương sắc tố và hình xăm trong vòng 6-12 tháng sau khi ngừng thuốc, vì có nguy cơ hình thành sẹo lồi cao hơn [11–15]. Còn thiếu bằng chứng đểhỗ trợ khuyến cáo như vậy, đặc biệt cho các tổn thương biểu bì. Tuy nhiên, nên thận trọng khi điều trị cho bệnh nhân có tiền sử dùng isotretinoin gần đây.
Test Patch
Làm test patch để xác định các thông số điều trị cho tất cả bệnh nhân vì loại da và màu da không phải lúc nào cũng phản ứng với điều trị đúng như dự đoán. Nó cũng có lợi trong các tình huống pháp lý y tế. Luôn đánh giá bệnh nhân từ 4–8 tuần sau khi làm test [9, 11, 13–16].
Bảo vệ mắt
Các tia laser Q-Switched có độ rộng xung cực ngắn tạo ra sự phân tán đáng kể trên mô. Chùm tia laser QS có thể gây tổn thương võng mạc vĩnh viễn và mất thị lực [1, 2]. Các biện pháp phòng ngừa bao gồm đồ bảo hộ, kính bảo hộ, mặt nạ và các thiết bị ngăn chặn tia laser nên được sử dụng trong từng trường hợp. Bảo vệ mắt bằng kính bảo hộ phù hợp với loại laser cụ thể được sử dụng là cần thiết. Tất cả những người có mặt trong phòng trong quá trình điều trị bằng laser cũng phải đeo kính bảo vệ mắt thích hợp. Kính đeo mắt phải chặn được bước sóng đang sử dụng và thấu kính phải có mật độ quang học (OD) ít nhất là Shield bảo vệ mắt (tấm che mắt bằng kim loại) cần được dùng khi điều trị các tổn thương quanh mắt. Khi điều trị mi mắt, cần có một tấm chắn giác mạc bằng kim loại tại chỗ để bảo vệnhãn cầu (Bảng 3.2).
| Bảng 3.2 Danh sách kiểm tra trước khi điều trị bằng laser |
|
Gây tê
Điều trị bằng laser Q-switched thường không cần gây tê. Tuy nhiên, nếu vùng điều trị rộng, các loại thuốc gây tê tại chỗ như hỗn hợp Eutectic với chất gây tê cục bộ (EMLA) hoặc tương tự nên được bôi tại chỗ khoảng 1-2 giờ trước khi làm thủ thuật [17, 18].
Lông trên khu vực điều trị
Tốt nhất là cạo hoặc tỉa lông trước khi điều trị bằng laser để ngăn ngừa tổn thương nhiệt biểu bì. Laser Q- Switched có xu hướng tẩy trắng lông trên vùng được điều trị do hắc tố có trong sợi lông nhưng nó không tác động làm giảm lông vì độ thâm nhập bị hạn chế và không tới được nang lông.
Quá trình điều trị laser
Việc lựa chọn các thông số laser thích hợp phụ thuộc vào chỉ định và loại da của bệnh nhân. Theo nguyên tắc chung, các thông số thận trọng hơn cho các loại da sẫm màu (bước sóng dài hơn, độ rộng xung dài hơn, mật độ năng lượng thấp hơn và spot size lớn hơn).
Mật độ năng lượng
Luôn luôn ưu tiên bắt đầu với mật độ năng lượng thấp nhất có đáp ứng thấy được. Có thể tăng mật độ năng lượng lên nếu đáp ứng dưới mức tối ưu. Nếu có nhiều mảnh vụn biểu bì, mật độ năng lượng nên thấp hơn [9, 11, 12, 16, 19–22]. Mật độ năng lượng được sử dụng theo từng thiết bị cụ thể (không thể so sánh giữa các thiết bị khác nhau) và các khuyến nghị của nhà sản xuất cần được ghi nhớ. Điều này có thể được điều chỉnh thêm theo từng cá nhân.
Spot size
Nên lựa chọn spot size vừa đủ lớn để chứa vừa tổn thương cần điều trị cho các tổn thương biểu bì. Trong khi điều trị các tổn thương biểu bì, đặc biệt là ở những người sẫm màu, điều quan trọng là tránh điều trị vùng không bị ảnh hưởng xung quanh để giảm thiểu sự thay đổi sắc tố. Đối với các tổn thương ở lớp bì, nên chọn spot size tạo ra tác dụng làm trắng nhanh tức thì khi chiếu tia laser. Spot size lớn hơn cho phép thâm nhập sâu hơn và ít bị tán xạ trong mô hơn [9 11].
Endpoint của điều trị
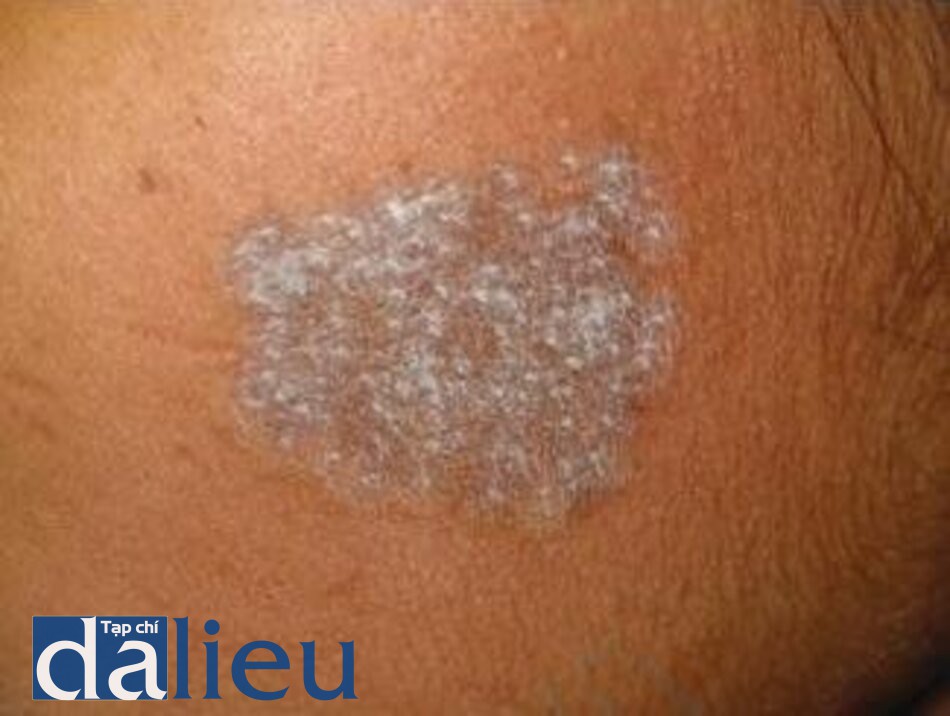
Endpoint phù hợp là điều cần thiết để đảm bảo kết quả tối ưu. Với laser QS, endpoint của điều trị là làm trắng ngay vùng tổn thương như trong Hình. 3,8 và 3,9. Sau đó là ban đỏ và phù nề giảm sau vài giờ như trong Hình. 3,10 và 3,11. Với IPL, endpoint là ban đỏ. Mật độ năng lượng cao hơn có thể gây chảy máu và phồng rộp.
Tần số: Chọn tần số cao hơn, tức là 5–10 Hz khi vùng điều trị rộng. Điều này phụ thuộc vào kinh nghiệm của bác sĩ. Đối với các tổn thương rời rạc nhỏ hơn, tần số 2– 3 Hz giúp kiểm soát tốt hơn [9].


Kỹ thuật Laser
Sau khi chọn đúng spot size và mật độ năng lượng (J/cm 2), điều trị bằng laser được thực hiện với tay cầm được giữ vuông góc với tổn thương và toàn bộ khu vực được điều trị với mức chồng lấn ít nhất (10%). Điều trị bằng laser QS sẽ tạo ra sự làm trắng ngay lập tức vùng tổn thương. Chảy máu điểm có thể xảy ra nếu sử dụng mật độ năng lượng rất cao và spot size nhỏ. Toàn bộ tổn thương được điều trị một pass. Mỗi lần bắn tia laser sẽ phát ra âm thanh lộp độp khi các tế bào chứa hắc tố hoặc hạt mực phát nổ. Các xung laser được bắn gần nhau với mức chồng lấn tối thiểu. Khu vực điều trị được làm mát bằng túi nước đá/ làm mát bằng không khí (Zimmer) ngay trước và sau khi phát xung laser để tránh tích tụ nhiệt và ngăn ngừa tổn thương mô xung quanh.
Số lượt điều trị
Tuy nhiên, điều này phụ thuộc vào chỉ định, đối với hầu hết các tổn thương ở biểu bì như đốm nâu, một đến hai lần điều trị có thể là đủ; tổn thương ở lớp bì cần 6 và 10 lần hoặc thậm chí nhiều hơn. Hình xăm nghiệp dư có thể đáp ứng với ít hơn 6 lần, hình xăm chuyên nghiệp nhiều màu có thể cần hơn 20 lần – thậm chí không thể xóa hoàn toàn.
Khoảng thời gian giữa các lượt điều trị
Điều trị nên được thực hiện cách nhau 6–8 tuần. Khoảng thời gian điều trị từ 3 đến 6 tháng đã được đề xuất để điều trị bớt Ota. Quá trình làm sạch liên tục tổn thương xảy ra do sự loại bỏ sắc tố của đại thực bào và hệ bạch huyết giữa các lần điều trị. Do đó, khoảng thời gian tối ưu giữa các lần điều trị cần được xác định trên cơ sở cá nhân [9, 11, 12, 16, 19–22].
Điều trị các tổn thương sắc tố da
Điều trị tùy thuộc vào loại tổn thương; tổn thương ở biểu bì, tổn thương ở lớp bì, hình xăm và các tổn thương hỗn hợp biểu bì- bì. Bảng 3.3 tóm tắt các chỉ định khác nhau và các thông số điều trị của chúng.
Tổn thương biểu bì
Tổn thương biểu bì đáp ứng dễ dàng với điều trị bằng laser QS. Các bước sóng được sử dụng bao gồm 532 nm QS Nd: YAG, 755 nm QS alexandrite, 1064 nm QS Nd: YAG. Cần trung bình 1–6 buổi để làm sạch hầu hết các tổn thương. Tình trạng tái phát thường xảy ra sau vài tháng đến vài năm, bệnh nhân cần được tư vấn về việc tiếp tục chống nắng. Các tổn thương có thể được điều trị bằng laser QS mà không có bất kỳ rủi ro nào khác. Nên sử dụng spot size đủ chứa bên trong tổn thương biểu bì và điều trị tổn thương bằng một pass duy nhất với độ chồng xung tối thiểu. Laser QS 532 nm được sử dụng thận trọng cho các loại da sẫm màu và test spot được khuyến khích.
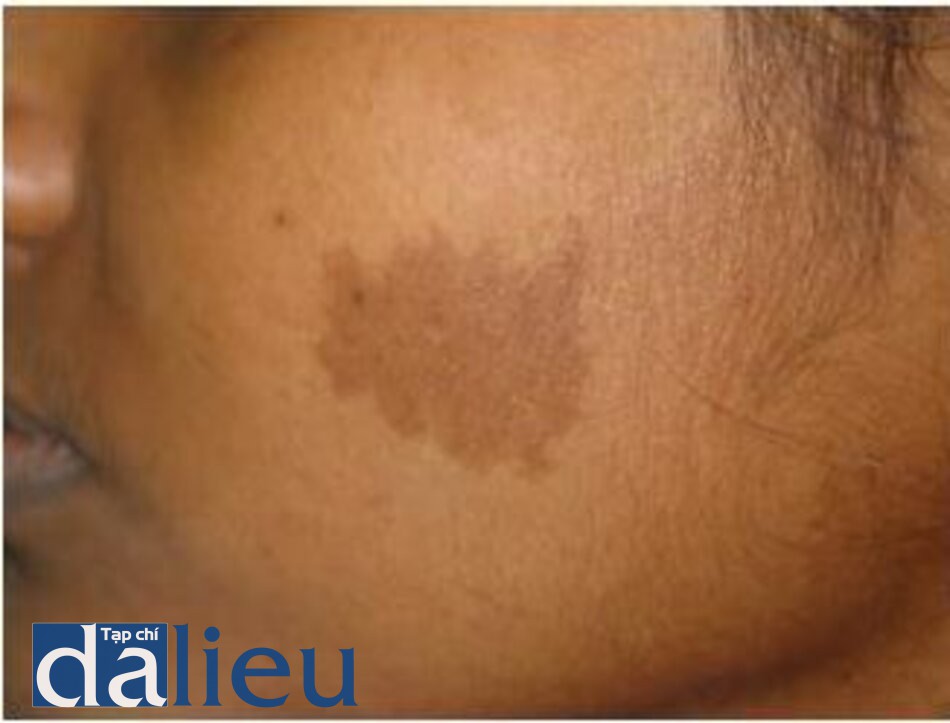
Dát café (Café-au-Lait Macules)
Các dát café-au-lait (CALM) là các dát phẳng tăng sắc tố màu nâu. Kích thước thay đổi từ 2–20 cm và phân biệt rõ ràng với vùng da bình thường xung quanh. CALM rất khó điều trị và thường phải điều trị nhiều lần trong nhiều tháng đến nhiều năm. Điều trị bằng laser có thể làm sạch một phần hoặc không hoàn toàn và các đợt tái phát là phổ biến, xảy ra ở 50% bệnh nhân trong vòng một năm sau khi khỏi. Bước sóng được ưu tiên sử dụng là 532 nm, đặc biệt ở những bệnh nhân da sáng. Nguy cơ thay đổi sắc tố cao hơn ở những người da sẫm màu, đặc biệt là dạng tăng sắc tố dạng đốm [23–25].
| Lớp sắc tố | Tình trạng | Bước sóng | Số lần điều trị | Lưu ý | Khuyến nghị |
| Biểu bì | Tàn nhang và
đốm nâu |
QS 532 nm,
1064 nm, 755 nm, 660 nm QS, IPL |
1–3 | Chống nắng để tránh tái phát | Điều trị bằng laser QS |
| CALM | QS 532 nm (ở các loại da sáng hơn) | Nhiều lần | 50% tái phát trong vòng một năm | Sử dụng thận trọng vì sạch một phần hoặc không hoàn toàn | |
| Naevus spilus | 532 nm | Nhiều lần | Naevus hỗn hợp sạch tốt, nhưng CALM vẫn còn | Sử dụng thận trọng vì sạch một phần hoặc không hoàn toàn | |
| DPNs và dày sừng tiết bã | Laser bóc tách, laser QS, laser xung dài | 1–3 | |||
| Bì | Bớt Ota | QS 1064 nm, 755 nm | Nhiều lần | Tái phát không phổ biến mặc dù đã được báo cáo | QS 1064 nm là bước sóng ưa thích ở các loại da sẫm màu |
| Bớt Hori | QS 1064 nm, 755 nm | Nhiều lần | Laser QS là lựa chọn điều trị | ||
| Blue naevus | QS 1064 nm, 755 nm | Nhiều lần | Laser QS là lựa chọn điều trị | ||
| Melanosis lớp bì mắc phải | QS 1064 nm | Nhiều (trung bình 5–6 lần) | Khoảng thời gian giữa các lần điều trị từ 4 đến 6 tuần | Chỉ bắt đầu dùng laser khi tình trạng sắc tố và loại bỏ mọi yếu tố kích thích | |
| Hỗn hợp biểu bì- bì
|
Bớt Becker | Laser xung dài, laser QS, IPL, Laser bóc tách | Nhiều | Nhiều loại laser được thử nhưng đáp ứng không khả quan | Điều trị thận trọng, khuyến cáo nên test patch trước. |
| Nám | Quang nhiệt phân đoạn, IPL, laser QS, LED; 585 nm nếu nghi ngờ thành phần mạch máu | Nhiều lần | Đáp ứng với laser không thể đoán trước, ưu tiên điều trị bằng thuốc | Dùng trong các trường hợp kháng trị, nên làm test spot | |
| Naevocellular naevi | QS 532 nm, 755 nm, 1064 nm QS | 1–3 | Tổn thương phải được soi da trước khi điều trị | Laser QS hữu ích nhưng điều trị vẫn còn tranh cãi | |
| Tăng sắc tố sau viêm | 532 nm, 1064 nm | Nhiều lần | Đáp ứng với laser không thể đoán trước | Laser có giá trị giới hạn, nên làm test spot |
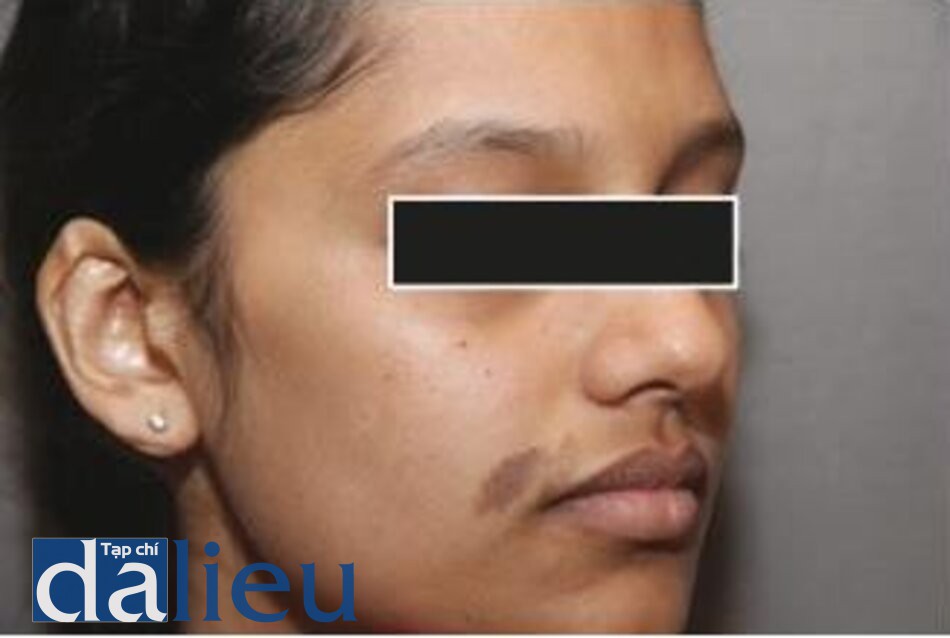
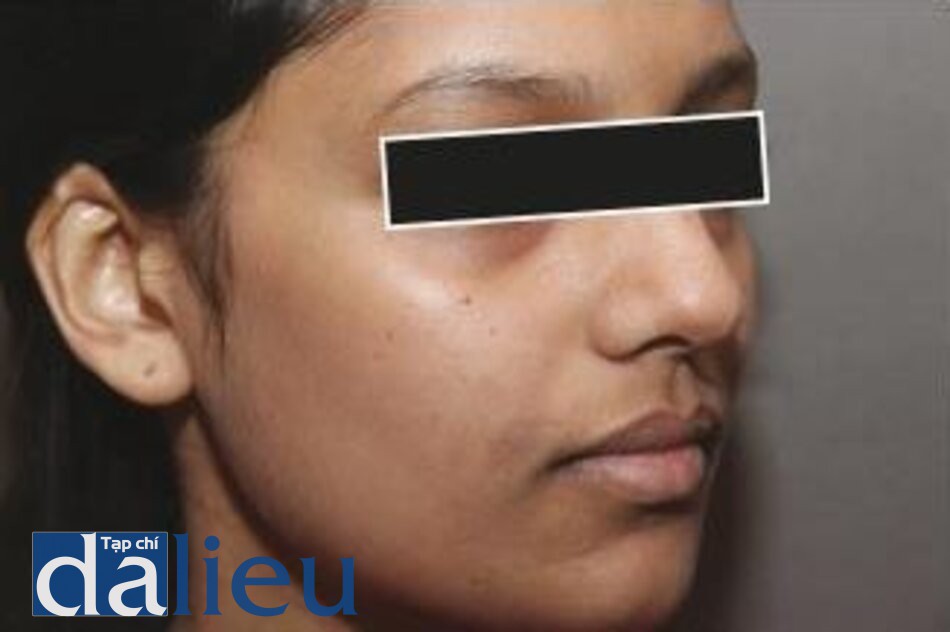
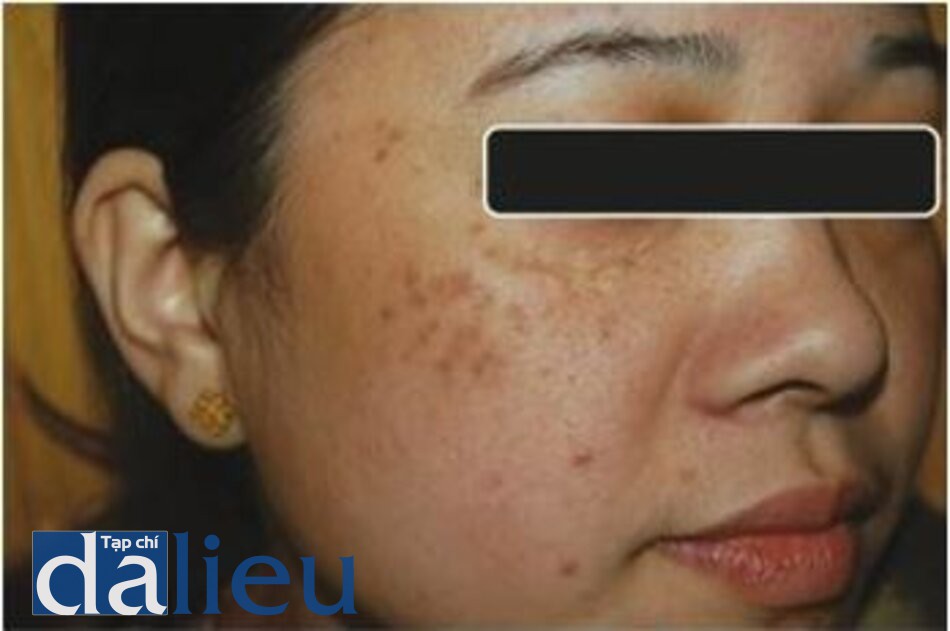
Đốm nâu (Lentigines / Solar Lentigo)
Lentigines là những dát nhỏ tối màu, hình tròn hay hình bầu dục có thể xuất hiện trên các bề mặt da bao gồm cả niêm mạc, thường có đường kính vài mm. Lentigines thường có thể được loại bỏ hoàn toàn trong 1-3 lần điều trị bằng laser QS Nd: YAG 532 nm. Ở những bệnh nhân da sẫm màu, cũng có thể sử dụng laser QS Nd: YAG 1064 nm. Việc điều trị các đốm nâu được thấy trên bề mặt niêm mạc trong hội chứng Peutz-Jeghers có thể cho kết quả tốt như các đốm nâu được thấy trên bề mặt da. Điều trị bằng laser Q-switched hiệu quả hơn so với các phương thức khác như nitơ lỏng, peel bằng axit trichloroacetic 35% và axit glycolic [23, 26–32].
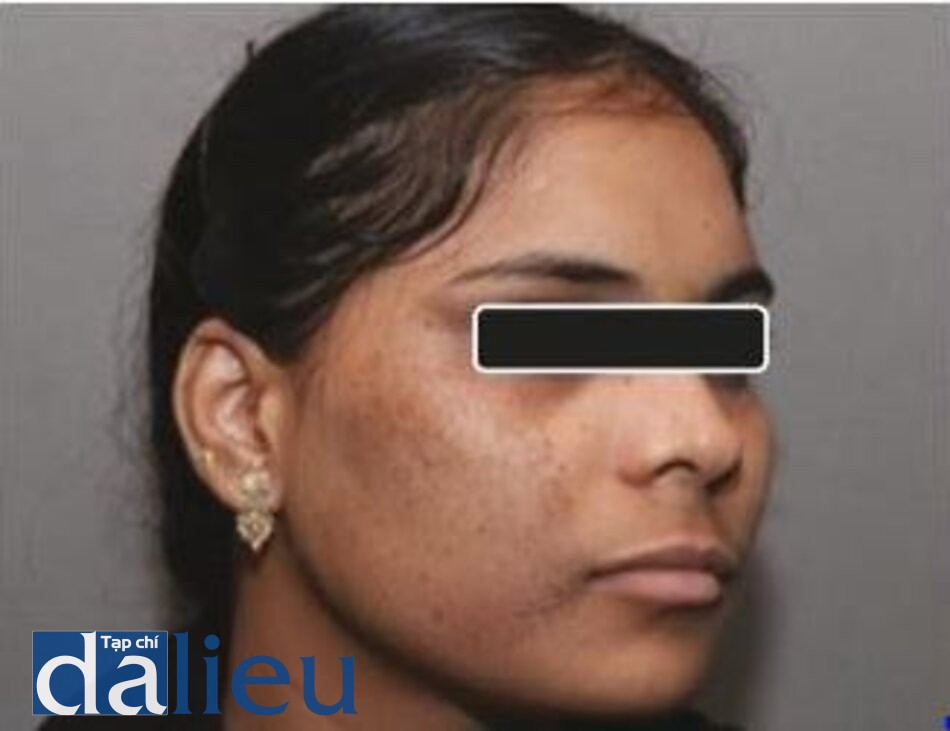
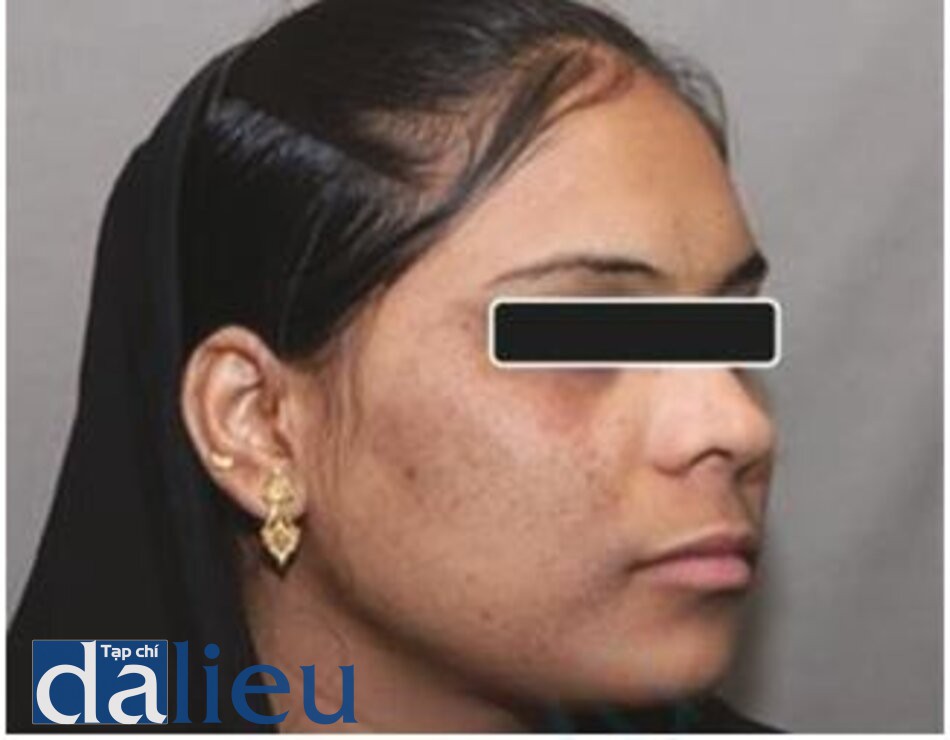
Hình 3.14 và 3.15 cho thấy một solar lentigo trên mũi của một phụ nữ lớn tuổi, trước và sau khi điều trị bằng laser QS Nd: YAG 532 nm. Hình 3.16 và 3.17 cho thấy một trường hợp segmental lentigo trước và sau 5 lần điều trị bằng laser QS Nd: YAG 1064 nm.
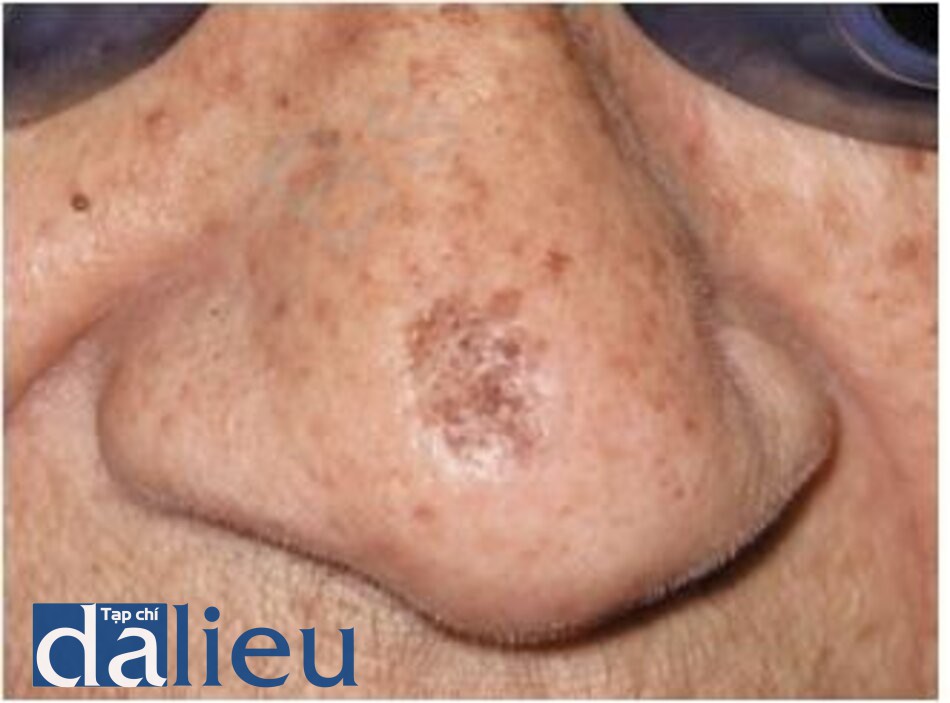
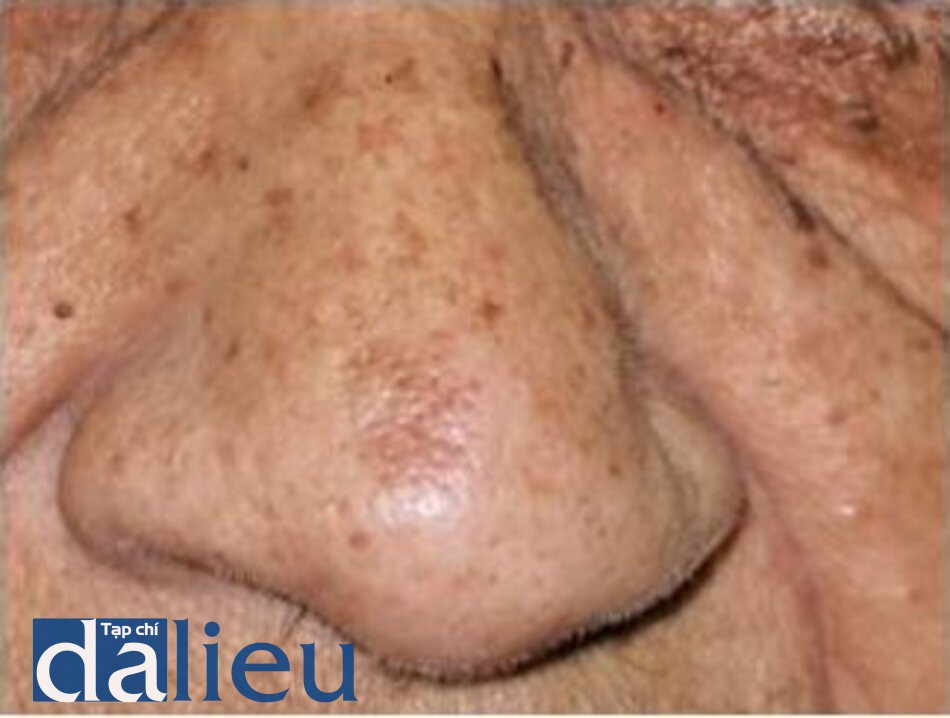
Tàn nhang (Freckles)
Tàn nhang là những dát nhỏ màu nâu xuất hiện trên phần da tiếp xúc với ánh nắng và có sậm màu hơn khi tiếp xúc với ánh sáng mặt trời. Mô học cho thấy biểu bì bình thường, các gờ rete không kéo dài hoặc phân nhánh. Số lượng tế bào hắc tố bình thường với quá trình tăng tiết melanin giới hạn ở các lớp đáy. Các melanosome lớn hơn với các tế bào hắc tố lớn hơn và hoạt động mạnh hơn. Tàn nhang đáp ứng rất tốt với laser QS 532 nm với hầu hết các tổn thương được xóa sạch trong 1-2 lần điều trị [23, 27, 33]. Mặc dù được điều trị xoá sạch hết, tàn nhang có thể tái phát sau khi điều trị và có thể phải điều trị duy trì. Cần chú ý chống nắng đầy đủ trong quá trình tư vấn.
Naevus Spilus
Các đốm sậm màu hơn, phẳng hoặc nổi lên trên nền của dát cafe được nhìn thấy ở naevus spilus. Mô học cho thấy sự kéo dài và tăng sắc tố ở gờ rete với sự gia tăng tế bào hắc tố. Có thể có sự làm tổ của các tế bào naevus trong các tổn thương. Các đốm sậm màu hơn là naevi junction hoặc hỗn hợp. Vì naevus spilus có một thành phần sắc tố hỗn hợp, toàn bộ tổn thương có thể không đáp ứng đồng nhất với điều trị bằng laser. Các dát tổn thương sậm màu hơn (thành phần naevus tế bào hắc tố junction hoặc hỗn hợp) có xu hướng đáp ứng tốt hơn so với phần sáng hơn là dát café-au-lait (CALM) đối với điều trị bằng laser QS Nd: YAG 532 nm. Đã có báo cáo về kết quả sạch tổn thương một phần hoặc toàn bộ khi sử dụng laser Q-switch, laser xung dài và IPL [34–37].
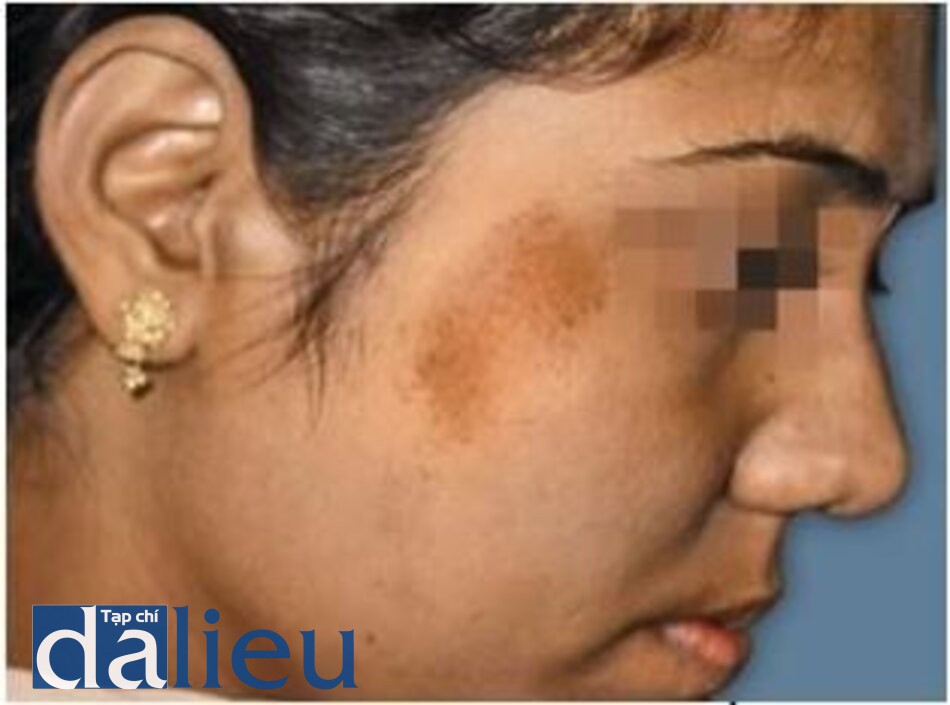
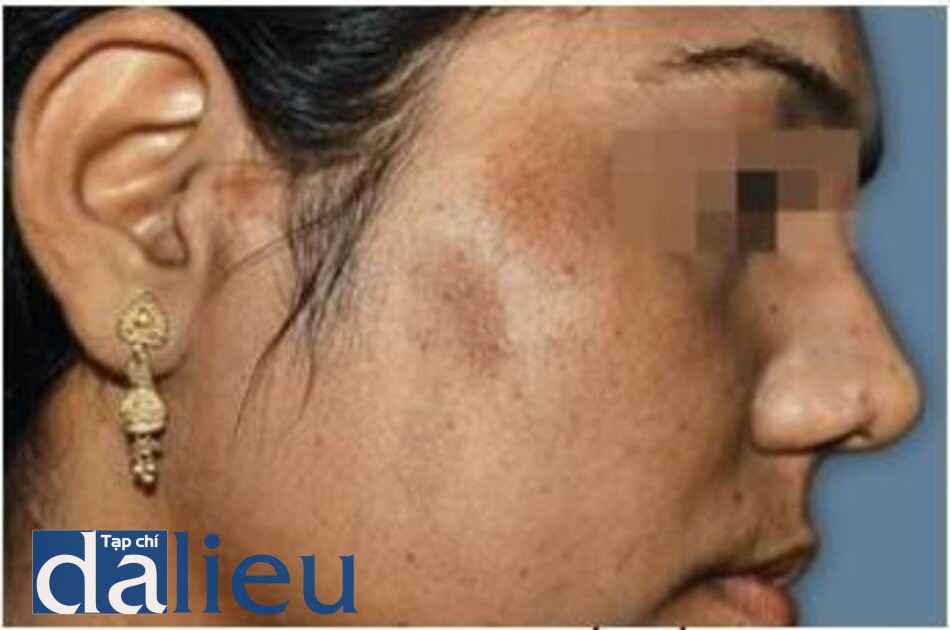
Hình 3.18 và 3.19 cho thấy một naevus spilus trước và sau khi điều trị bằng laser QS Nd: YAG 532 nm.
Bệnh da Papulosa Nigra và Dày sừng tiết bã tăng sắc tố
Những tổn thương này có sự tăng sinh biểu bì đáng kể với số lượng tế bào hắc tố từ bình thường đến tăng nhẹ và tăng melanin tế bào sừng. Những tổn thương này có thể được điều trị dễ dàng bằng các thiết bị bóc tách như laser CO2 siêu xung, laser Erbium: YAG, các thiết bị RF và đốt điện. Laser QS và laser xung dài nhắm mục tiêu vào hắc tố cũng có thể được sử dụng để điều trị những tổn thương này. Spot size laser nên được giới hạn dưới kích thước của tổn thương. Phương pháp điều trị bằng laser bóc tách được ưa thích hơn vì chúng mang lại hiệu quả tốt ổn định [38–40].
Tổn thương ở lớp bì
Bệnh hắc tố lớp bì có thể được chia thành hai loại; bẩm sinh hoặc mắc phải. Bớt Ota, bớt Ito, blue naevus, bớt Mông Cổ… là bẩm sinh tự nhiên nhưng bớt Ota có thể xuất hiện trễ hơn. Bớt Hori (bớt mắc phải giống Ota hai bên), nám lớp bì, liken phẳng tăng sắc tố, v.v. thường mắc phải sau này trong cuộc sống. Về mặt mô học, những tổn thương này có các hạt melanin ở lớp bì, trong melanophages hoặc trong tế bào nevoid. Chromophore trong điều trị bằng laser các tổn thương lớp bì bao gồm melanin trong các melanosome và các hạt mực, và các sắc tố khác nằm trong chất nền ngoại bào hoặc trong melanophages. Các bước sóng dài hơn như 1064 nm Nd: YAG cho phép thâm nhập sâu hơn để nhắm mục tiêu các sắc tố này với tổn thương tối thiểu cho lớp biểu bì bên trên. Cần thực hiện nhiều buổi để loại bỏ các tổn thương lớp bì một cách tối ưu, với khoảng thời gian cách nhau ít nhất 6-8 tuần. Tái phát không phổ biến sau khi tổn thương mất hoàn toàn.
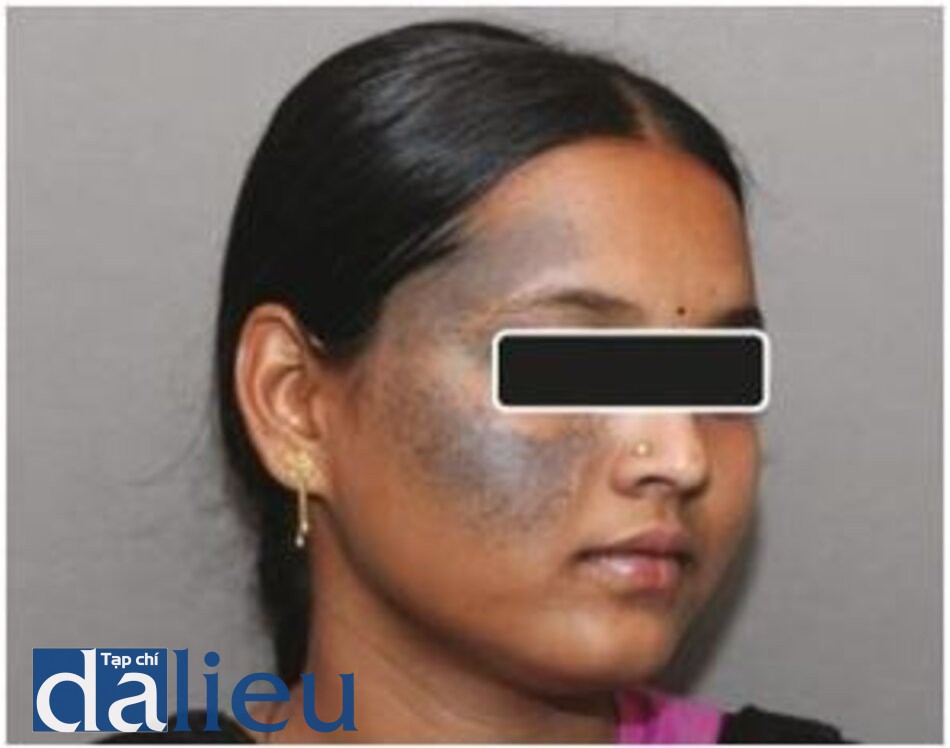
Bớt Ota
Bớt Ota, còn được gọi là oculodermal naevus, là một dát tổn thương dai dẳng màu xám xanh, xuất hiện trên mặt trong khu vực ở trong phần thứ nhất và thứ hai của dây thần kinh sinh ba [6, 17, 18, 38–52], thường ảnh hưởng đến sắc tố mắt bên cạnh. Kiểm tra mô học cho thấy các tế bào hắc tố mảnh, lưỡng cực dài nằm rải rác phần lớn ở lớp bì nông. Lớp biểu bì thường bình thường, nhưng có thể thấy điểm tăng sắc tố trên màng đáy.
Bớt Ota đáp ứng tốt với điều trị bằng laser QS. Laser QS Nd: YAG bước sóng 1064 nm là loại laser được sử dụng rộng rãi nhất để điều trị, đặc biệt là ở các loại da sẫm màu. Bước sóng dài 1064 nm cùng với spot size lớn cho phép các photon thâm nhập sâu và lý tưởng để điều trị tình trạng này. Cần nhiều lần điều trị (thường là 6–10 buổi) với khoảng thời gian giữa các lần điều trị ít nhất là 2–6 tháng. Tăng sắc tố sau viêm (PIH) và giảm sắc tố là vấn đề thường gặp ở những bệnh nhân da sẫm màu và cần phải chăm sóc tốt trước và sau điều trị để giảm thiểu những tác dụng phụ này. PIH thường khỏi trong vòng vài tuần, không để lại sẹo [41–55].
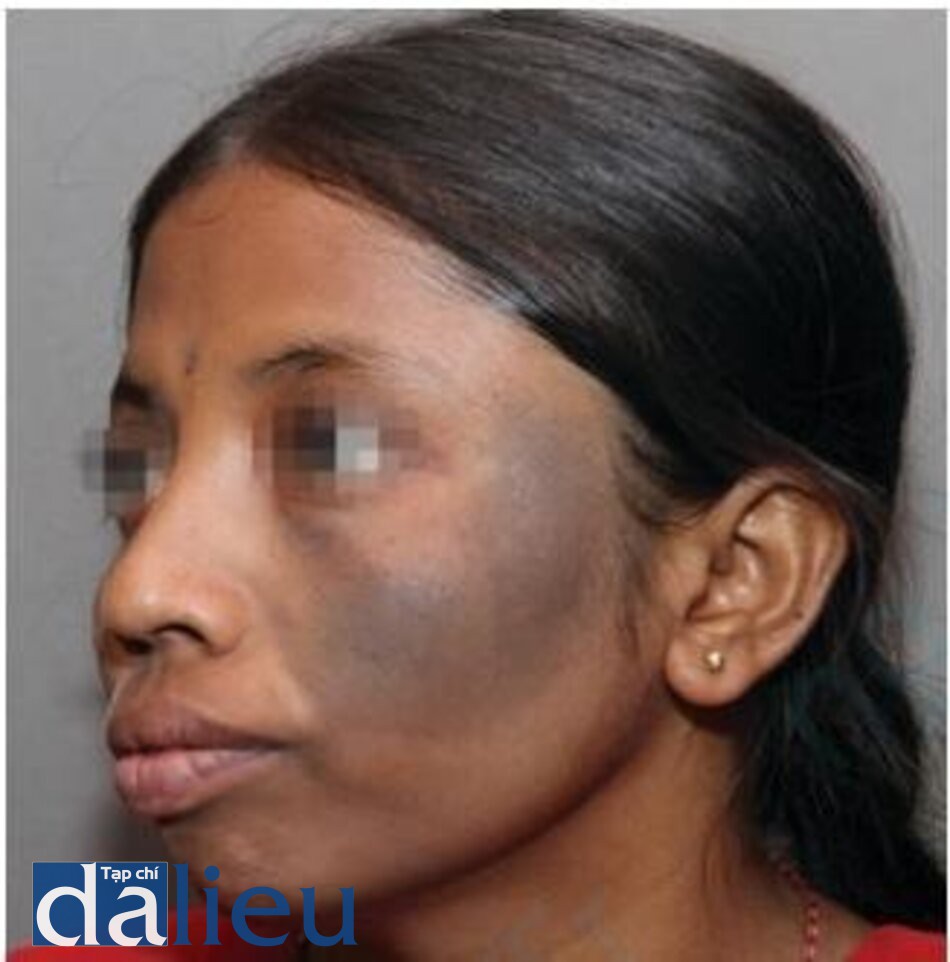

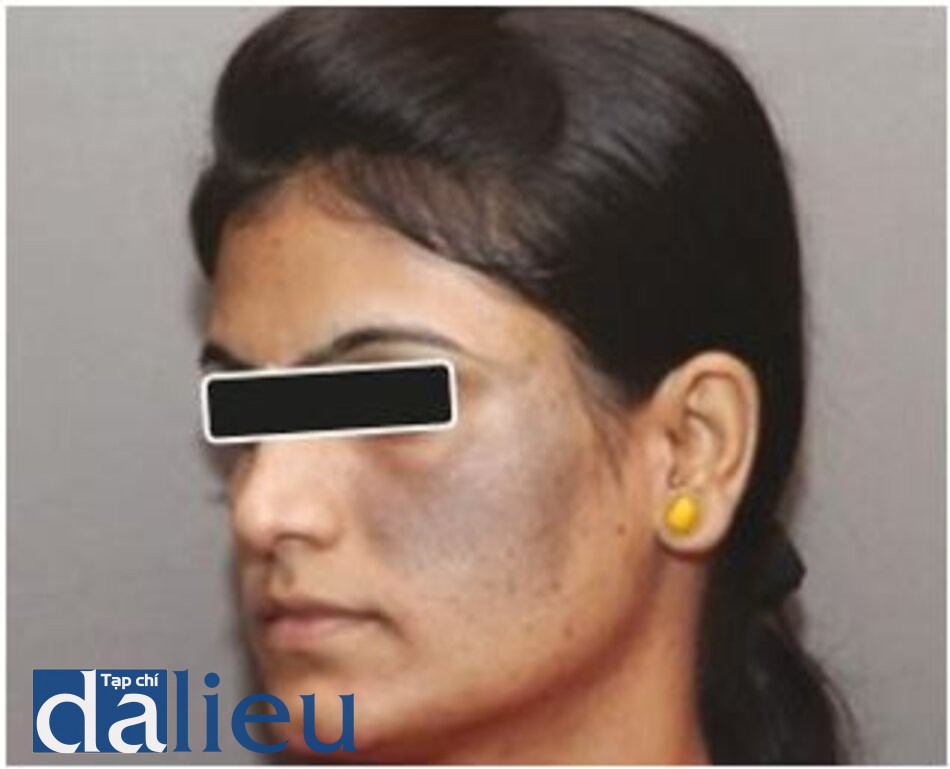

Hình 3.20 và 3.21 cho thấy một bớt Ota trên má trái trước và sau 10 lần điều trị bằng laser QS Nd: YAG 1064 nm. Hình 3.22 và 3.23 cho thấy một trường hợp bớt Ota khác ở một bệnh nhân với type da V trước và sau khi điều trị bằng laser QS Nd: YAG.
Bớt Ito
Bớt Ito là một dát tăng sắc tố màu xanh xám thấy ở vai hoặc cánh tay trên trong khu vực được bao bởi các dây thần kinh da thượng đòn sau và thần kinh cánh tay bên. Tổn thương đáp ứng tốt với laser 1064 nm QS Nd: YAG [9].
Bớt Hori
Tuổi khởi phát muộn, tổn thương ở hai bên, đối xứng và không có sự ảnh hưởng niêm mạc là những đặc điểm giúp phân biệt bớt Hori với bớt Ota hai bên và nám. Có thể điều trị bằng laser QS bước sóng dài [56–59]. Cần trung bình 5–6 lần điều trị để có đáp ứng tốt với khoảng thời gian giữa các lần từ 4–6 tuần.
Hình 3.24 và 3.25 cho thấy một trường hợp Hori’s naevus trước và sau khi điều trị bằng laser QS Nd: YAG


Blue Naevi
Blue naevi được đặc trưng bởi sự hiện diện của các tế bào hắc tố nằm sâu trong lớp bì và màu xanh- đen của chúng là hiệu ứng Tyndall phản xạ từ các mô nằm trên. Giống như bớt Ota và Ito, blue naevi đáp ứng tốt với điều trị laser QS Nd:YAG 1064 nm. Tổn thương kéo dài vào lớp mỡ dưới da khó điều trị hơn [60]. Blue naevi nghi ngờ nên được xét nghiệm mô học.
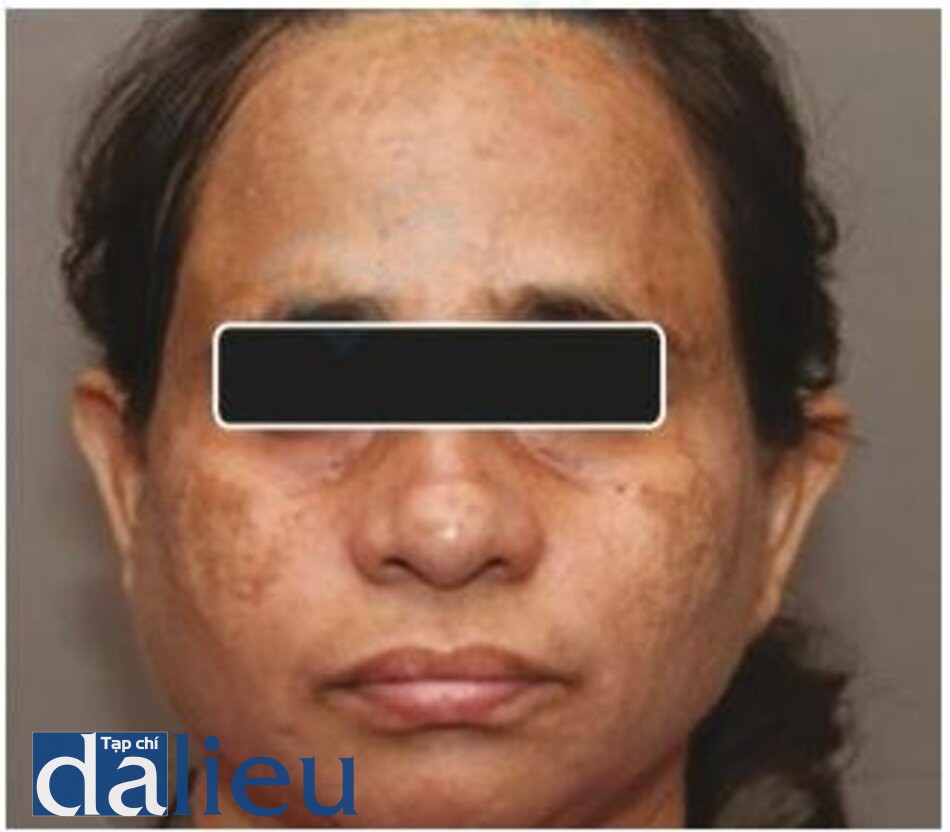
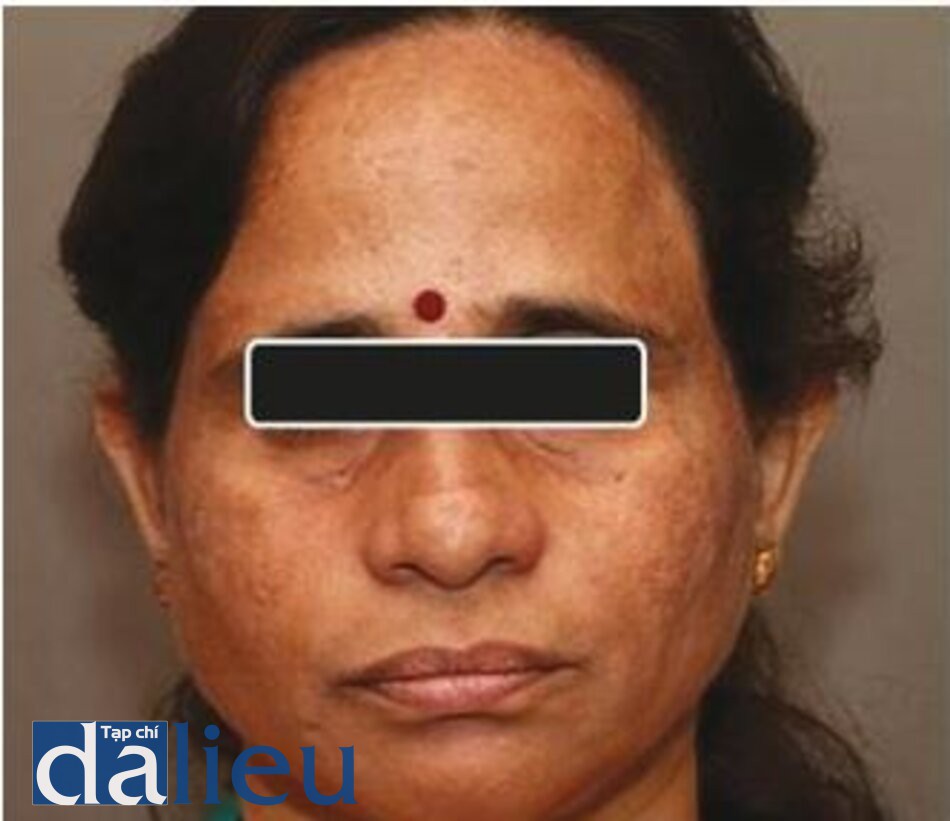
Tổn thương sắc tố hỗn hợp ở biểu bì và bì Nám
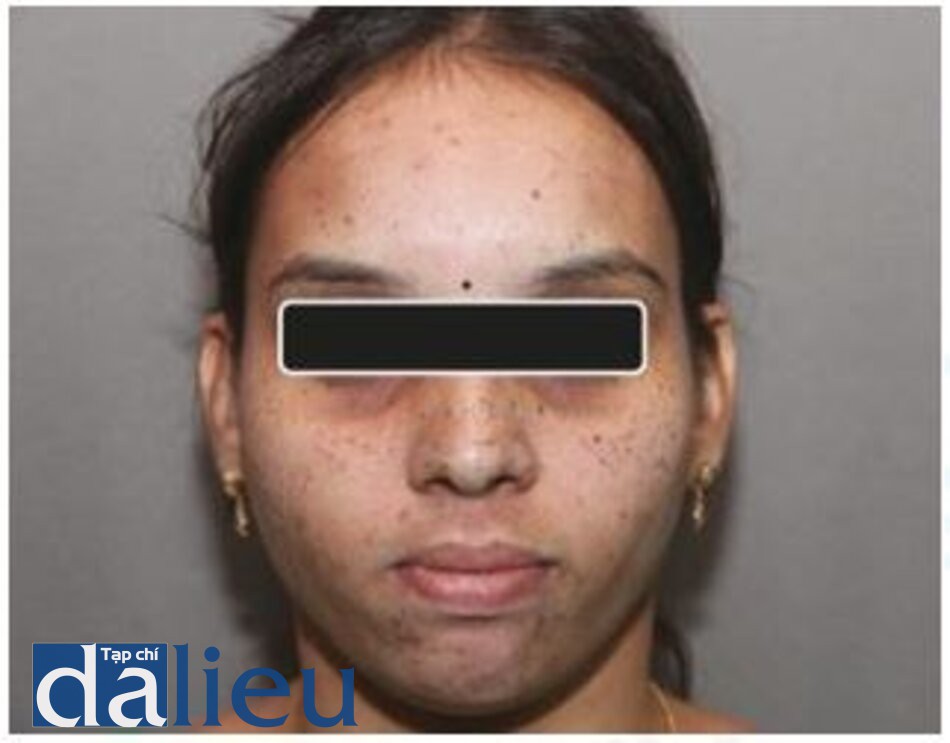
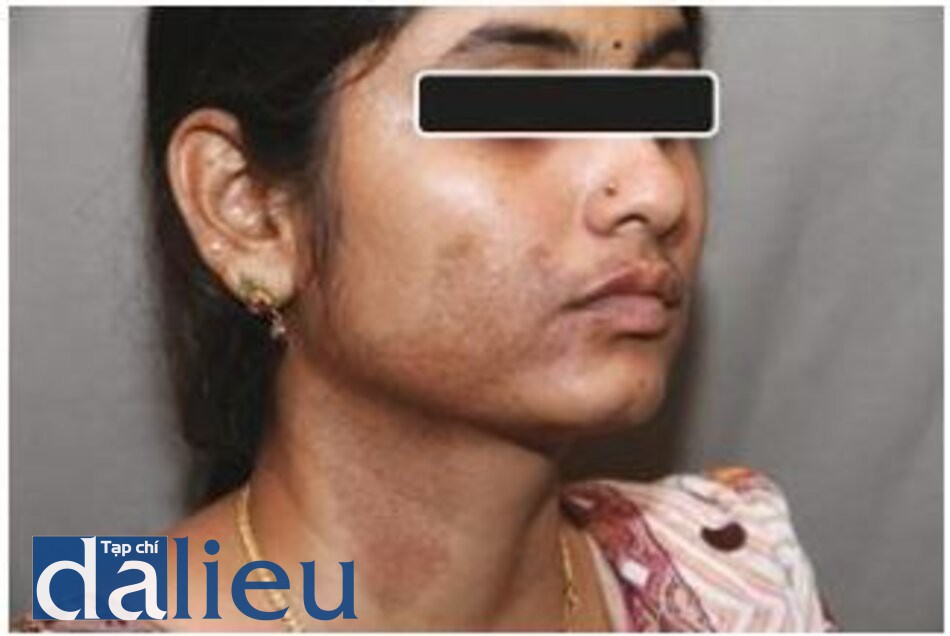
Nám là một chứng tăng sắc tố da mặt mắc phải, thường đối xứng hai bên. Về mặt mô học, nám có thể được phân thành các loại biểu bì, bì hoặc hỗn hợp. Đèn Wood có giá trị trong việc đánh giá lâm sàng loại nám. Nám biểu bì nổi rõ khi kiểm tra bằng đèn Wood trong khi nám trung bì không thấy tăng thêm tình trạng sắc tố [61].
Trong nám biểu bì, sự lắng đọng melanin được nhìn thấy ở lớp đáy và các lớp trên lớp đáy và các tế bào hắc tố được tìm thấy có chứa các melanosome có lượng melanin cao. Trong nám bì, melanophages được nhìn thấy ở lớp bì nông và sâu cùng với hiện tượng tăng sắc tố biểu bì [62].
Nám được điều trị tốt nhất bằng thuốc. Chống nắng, kem kết hợp ba thành phần trong thời gian ngắn, kết hợp hydroquinone (HQ) và các hợp chất không phải HQ là biện pháp điều trị chính. Laser có vai trò hạn chế trong điều trị nám [6]. Laser có thể được dùng để phá hủy melanosome bằng nhiệt cũng như loại bỏ sắc tố biểu bì bằng cách tái tạo bề mặt. Mặc dù việc dùng thành công laser QS, laser phân đoạn, IPL và kết hợp laser được báo cáo, nhưng đáp ứng với điều trị là không thể đoán trước và sắc tố thường xuyên tái phát. Tăng sắc tố sau viêm thường thấy ở những bệnh nhân da sẫm màu. Vì những lý do này, laser thường không được khuyến khích để điều trị nám da ở những bệnh nhân da sẫm màu. Có thể sử dụng laser chọn lọc trong một số trường hợp kháng trị, theo quyết định của bác sĩ điều trị, sau khi được tư vấn thích hợp. Test patch nên được thực hiện trước khi điều trị tổn thương [63–68].
Gần đây đã xuất hiện khái niệm quang nhiệt chọn lọc dưới tế bào. Bằng cách sử dụng các mật độ năng lượng thấp hơn với laser QS, chỉ các bào quan, như melanosome, được nhắm mục tiêu, do đó phá hủy các bào quan nội bào và ngăn chặn sự phá hủy các tế bào hắc tố. Điều này cũng giúp giảm nguy cơ biến chứng như tăng sắc tố sau viêm và giảm sắc tố [69, 70]. Chiếu laser QS Nd:YAG mật độ năng lượng thấp mỗi tuần, tối đa 10 buổi được dùng thành công trong điều trị nám.
Điều trị bằng laser QS ND: YAG truyền thống dựa trên nguyên tắc quang nhiệt có chọn lọc dẫn đến phá hủy và làm chết tế bào chứa sắc tố [3]. Phản ứng với điều này, tình trạng viêm xảy ra và có thể dẫn đến tái phát và tái phát sắc tố. Công suất đỉnh cao, thời gian xung siêu ngắn [5 ns] và chùm tia top-hat dẫn đến chỉ phá hủy melanin trong tế bào đích nhưng vẫn giữ cho tế bào sống sót, điều này có thể được giải thích bằng khái niệm Quang nhiệt chọn lọc dưới tế bào đã thảo luận ở trên [71].
Vì sử dụng mật độ năng lượng thấp và không có tế bào chết, nên tình trạng viêm và nhiệt được giữ ở mức tối thiểu nên ít tái phát hơn.
Một số nghiên cứu đã báo cáo việc điều trị bằng sử dụng laser QS Nd: YAG có mật độ năng lượng thấp (laser toning) cách nhau hàng tuần trong 8–10 buổi với một số thành công. Mặc dù hiệu quả, nguy cơ mất sắc tố dạng đốm sau nhiều lần điều trị laser QS Nd: YAG trong khoảng thời gian thường xuyên đã được báo cáo trong y văn. Do đó cần phải thận trọng khi thực hiện thủ thuật này và những rủi ro cần được giải thích cho bệnh nhân. Điều trị bằng laser đã được điều chỉnh mật độ năng lượng thấp và spot size lớn 8–10 mm được thực hiện một lần trong 2 tuần thay vì điều trị hàng tuần trong 6–8 buổi sẽ tốt hơn vì nó làm giảm nguy cơ giảm sắc tố. Tỷ lệ tái phát cao tới 81% là rất cao sau khi ngừng thủ thuật đã được báo cáo [72].
Axit tranexamic, một chất tương tự lysine, là một chất bổ sung mới trong điều trị nám và có hiệu quả với liều 250 mg BD trong ít nhất 4 đến 8 tuần [73].
Axit tranexamic hoạt động chủ yếu thông qua hệ thống plasminogen activator- plasmin để ngăn chặn việc tạo ra sắc tố bởi bức xạ UV trong nám da. Axit tranexamic ngăn ngừa sắc tố do tia UV gây ra bằng cách can thiệp vào cấu trúc của plasminogen và ngăn chặn sự liên kết của plasminogen với các vị trí liên kết lysine của tế bào sừng. Kết quả của việc này là ít axit arachidonic tự do dẫn đến giảm khả năng sản xuất prostaglandin và do đó giảm hoạt động của tyrosinase tế bào hắc tố và sự hình thành hắc tố. Điều này sẽ giúp giảm nám. Axit tranexamic có thể được kết hợp với laser và ánh sáng như laser QS Nd: YAG hoặc IPL.
Hình 3.26 và 3.27 cho thấy tình trạng nám da trước và sau 10 lần điều trị hàng tuần bằng laser QS Nd: YAG 1064 nm với mật độ năng lượng thấp cho thấy sự cải thiện tốt.
| Tạp chí | Tiêu đề về tác giả | Kết luận | Nhận xét |
| Lasers Med Sci. 2016 Jul 23 [103] | Efficacy and safety of fractional Q-switched 1064- nm neodymium-doped yttrium aluminum garnet laser in the treatment of melasma in Chinese patients.
Yue B et al. |
Chế độ fractional QS Nd:YAG 1064-nm là phương pháp điều trị nám hiệu quả và an toàn. Tỷ lệ tái phát tương đối thấp hơn so với tỷ lệ trong các nghiên cứu dùng laser QS Nd: YAG mật độ năng lượng thấp với spot size lớn | Sự tái phát thấp hơn có thể là do hiệu ứng nhiệt ít hơn do sử dụng chùm tia phân đoạn |
| J Cosmet Dermatol. 2016 Jun 28 [69] | Long-term results in lowfluence 1064-nm Q- Switched Nd:YAG laser for melasma: Is it effective? Gokalp H et al. | Tỷ lệ tái phát khi dùng laser QS Nd: YAG mật độ năng lượng thấp trong điều trị nám da là cao khi đánh giá kết quả lâu dài. | Kết quả này có thể do một số yếu tố liên quan đến bệnh nhân và điều trị. |
| Ann Dermatol. 2016 Jun;28 [70] | Treatment of Melasma with the Photoacoustic Twin Pulse Mode of Low-Fluence 1064 nm Q-Switched Nd:YAG Laser.
Kim JY et al. |
Sau 5 buổi chỉ điều trị bằng laser, khoảng 60% đối tượng cho thấy sự cải thiện đáng kể. Một vài buổi điều trị bằng laser toning lặp lại bằng chế độ PTP là một cách an toàn và hiệu quả để điều trị nám da. | Chế độ PTP tách xung laser thành hai với khoảng thời gian 100 micro giây giữa hai xung. Năng lượng được chia đôi chứ không phải là một xung năng lượng đỉnh cao duy nhất. |
| Skin Therapy Lett. 2016 Jan [104] | Melasma and Post Inflammatory Hyperpigmentation: Management Update and Expert Opinion.
Sofen B et al. |
Kết hợp bôi tại chỗ với các thủ thuật như peel da, IPL, laser fractional non-ablative hoặc RF, laser sắc tố (microsecond, picosecond, Q-switched) và microneedling, giúp tăng kết quả. Nếu điều trị đúng cách, tình trạng nám da có thể được kiểm soát, cải thiện và duy trì. | Kết hợp biện pháp y khoa với các thủ thuật giúp tăng kết quả trị nám |
| Dermatol Surg. 2016 Apr [72] | Clinical and Histopathologic Assessment of Facial Melasma After Low-Fluence Q-Switched Neodymium- Doped Yttrium Aluminium Garnet Laser.
Hofbauer Parra CA |
Kết quả khẳng định tính an toàn và hiệu quả của laser QS Nd: YAG mật độ năng lượng thấp trong điều trị nám; tuy nhiên, khả năng tái phát cao cho thấy kết quả lâu dài kém khi dùng laser đơn trị liệu. | Tỷ lệ tái phát cao ngăn cản việc sử dụng laser toning như liệu pháp đầu tiên |
| Ann Dermatol. 2015 Jun [107] | Changes in Melanin and Melanocytes in Mottled Hypopigmentation after Low-Fluence 1064-nm Q- Switched Nd:YAG Laser Treatment for Melasma Yong Hyun Jang | Giảm sắc tố do laser toning gây ra được đặc trưng bởi hầu hết các melanosome bị phá hủy và một số tế bào hắc tố còn LẠI dường như được điều chỉnh chức năng không tạo ra các melanosome trưởng thành hoàn toàn. Do đó, cần phải can thiệp sớm nhằm phục hồi chức năng tế bào hắc tố. | Nghiên cứu này xác nhận lý thuyết quang nhiệt chọn lọc dưới tế bào và cho thấy rằng sau khi laser toning, các tế bào hắc tố được điều chỉnh giảm chứ không bị phá hủy. |
| Indian J Dermatol 2017 | Lasers in melasma: A review with consensus recommendations by Indian pigmentary expert group.
Sarkar R et al. |
Các tác giả đề xuất laser là lựa chọn thứ ba cho nám da | |
| Indian J Dermatol Venereol Leprol 2019 |
Optimizing Q-switched lasers for melasma and acquired dermal melanoses. Aurangabadkar SJ. |
Tác giả đề xuất điều chỉnh laser toning được thực hiện hai tuần một lần trong 8 đến 10 lần, sử dụng spot size 10 mm với bước sóng 1064 nm |
Nghiên cứu trên các loại da từ IV đến V |
Bớt Becker
Bớt Becker là một tổn thương lành tính tăng sắc tố có lông xảy ra ở tuổi thanh thiếu niên và thanh niên. Tình trạng này khó điều trị và khó đạt được kết quả đồng nhất. Những tổn thương này cần nhiều loại laser để xử lý; laser xung dài để loại bỏ lông, laser QS điều trị sắc tố và laser fractional cho các tổn thương liên quan đến dày da. Tuy nhiên, sự giảm sắc tố có thể thay đổi và nên dùng test spot với các loại laser đặc hiệu sắc tố khác nhau để xác định loại laser (hoặc sự kết hợp của các loại laser) phù hợp nhất để điều trị một tổn thương riêng lẻ. Tuy nhiên, cần nhấn mạnh rằng kết quả của điều trị bằng laser trong những trường hợp này có thể không tối ưu và không thể đoán trước được [75–77].
Nevocellular Naevi
Nevi tế bào hắc tố (Melanocytic naevi) có thể là bẩm sinh hoặc mắc phải. Các naevi mắc phải còn được chia thành các loại junctional, hỗn hợp và bì. Không nên điều trị nevi này bằng laser cho bệnh nhân nếu có tiền sử cá nhân hoặc gia đình bị u hắc tố hoặc hội chứng nevi không điển hình. Bác sĩ dùng laser phải chắc rằng nevi là lành tính trước khi điều trị bằng laser. Bất kỳ loại laser QS nào hiện có đều có thể được sử dụng để điều trị nevi. Laser Nd: YAG 532 nm được coi là thích hợp cho nevi junctional bề mặt; tuy nhiên, laser đặc hiệu sắc tố có xung dài hơn, với độ dài xung lên đến 3 ms, cũng có thể được sử dụng để điều trị nevi. Nevi hỗn hợp và bì được điều trị tốt nhất bằng laser bóc tách, RF hoặc cắt bỏ phẫu thuật. Khi điều trị nevi junctional, đáp ứng có thể thay đổi. Các tổn thương nông có thể nhạt đi hoặc chỉ khỏi một phần và các tổn thương có thể tái phát. Các laser QS ở bước sóng 532 nm, 694 nm và 755 nm hiệu quả hơn bước sóng 1064 nm do khả năng hấp thụ melanin của các bước sóng này tốt hơn, mặc dù loại sau an toàn hơn ở những loại da sẫm màu. Trung bình, cần 1-3 buổi để làm sạch sắc tố. Nguy cơ rối loạn sắc tố và sẹo lõm cao hơn ở những người da sẫm màu. Vì những lý do này, điều trị bằng laser nên được sử dụng một cách thận trọng và điều trị thử nghiệm được khuyến khích [78–84].
Nevi tế bào hắc tố bẩm sinh (Congenital melanocytic naevi, CMN), thường rất sẫm màu và lớn, với thành phần sâu dưới da, rất khó điều trị và cần sự kết hợp của nhiều phương pháp khác nhau như cắt bỏ, ghép da và laser. Sự kết hợp của QS và các laser xung dài hơn sau đó đã được báo cáo là có hiệu quả, nhưng tổn thương có thể chỉ khỏi một phần và đáp ứng là không thể đoán trước. Thường cần từ 3 đến 5 lần điều trị. Bệnh nhân cần được theo dõi thường xuyên để kiểm tra các đợt tái phát. Các tổ tế bào không sắc tố nằm sâu của nevi có thể tồn tại dẫn đến tái phát. Laser carbon dioxide 10.600 nm xung công suất cao, laser Er: YAG 2940 nm, laser Ruby và QS ruby 694 nm, laser alexandrite QS 755 nm đều đã được thử nghiệm cho CMN [85].
CMN có thể được phân loại dựa trên kích thước của chúng là nhỏ, trung bình và lớn. Nevi nhỏ có đường kính lớn nhất dưới 1,5 cm, nevi trung bình có đường kính lớn nhất từ 1,5 đến 19,9 cm trong khi các nevi lớn có đường kính trên 20 cm. Các nevi khổng lồ thường có nhiều nevi vệ tinh nhỏ hơn xung quanh. CMN nhỏ cũng có thể được định nghĩa là CMN có thể được cắt bỏ và khâu đóng lần đầu. Quản lý y tế chủ yếu xoay quanh việc chống nắng và sử dụng kem chống nắng. Phẫu thuật cắt bỏ được khuyến khích để cải thiện thẩm mỹ hoặc để ngăn chặn sự phát triển của khối u ác tính ở các tổn thương lớn. Cắt bỏ nhiều lần, sử dụng các kỹ thuật mở rộng mô, chuyển vạt và ghép được sử dụng cho các tổn thương lớn. Điều trị bằng laser đối với CMN lớn đang gây tranh cãi do các tế bào nevus sâu còn sót lại có thể tái phát hoặc biến đổi ác tính có thể nằm sâu hoặc bị che lấp. Nạo CMN đã được đềxuất ở trẻ sơ sinh và trẻ nhỏ nhưng một lần nữa có nguy cơ tái phát. Đối với nevi tế bào hắc tố bẩm sinh khổng lồ, nguy cơ phát triển u hắc tố đã được báo cáo là cao tới 5–7% ở độ tuổi 60 [86].
Hình 3.28 và 3.29 cho thấy một nevi tế bào hắc tố bẩm sinh trước và sau khi điều trị bằng laser QS Nd: YAG.
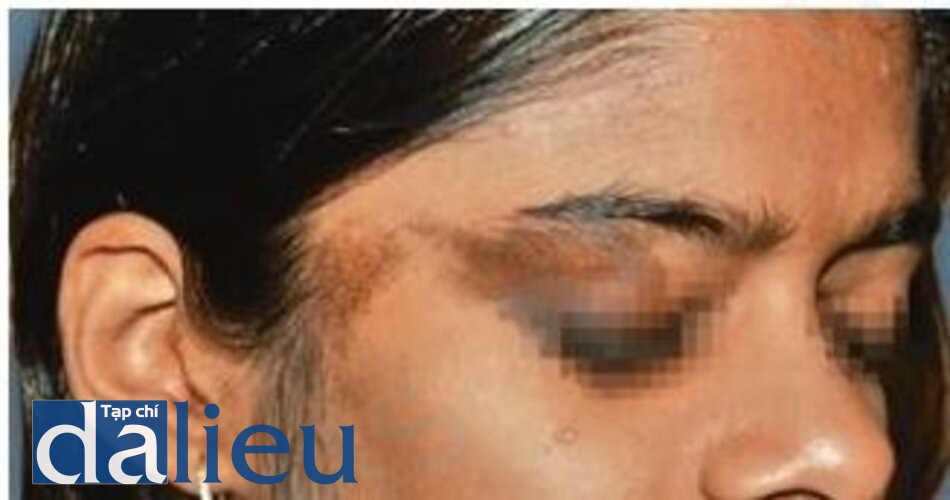
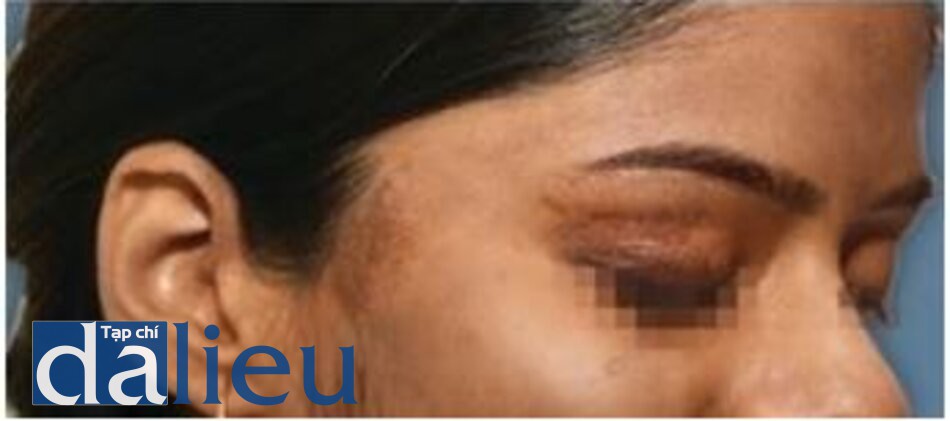
Tăng sắc tố sau viêm (Postinflammatory Hyperpigmentation)
Thường gặp nhất ở da màu, PIH có thể có các thành phần biểu bì và bì. Mặc dù thành phần biểu bì có thể được nhắm mục tiêu bằng laser QS và IPL, thành phần bì khó điều trị và sắc tố thậm chí có thể trầm trọng hơn. Do đó, laser có giá trị hạn chế trong điều trị PIH [87].
Bệnh hắc tố da Riehl có đặc điểm là tăng sắc tố từ xám đến đen lan tỏa quanh mặt là một thách thức trong điều trị. Kwon và cộng sự trong một nghiên cứu thử nghiệm sử dụng phương pháp kết hợp bộ ba (QS Nd: YAG mật độ công suất thấp, kem hydroquinone & axit tranexamic dạng uống) để điều trị bệnh hắc tố da Riehl ở 8 bệnh nhân cho thấy sự cải thiện đáng kể sau 10–18 buổi điều trị [74].
Lichen planus pigmentosus (LPP) có đặc điểm là dát tăng sắc tố xanh xám thường phân bố trên mặt, cổ, thân trên và cánh tay. Nó được đặc trưng về mặt mô học bởi một chứng viêm da giao diện (interface), mất kiểm soát sắc tố & melanophage ở bì. Sắc tố có thể tồn tại dai dẳng và kháng với điều trị y tế. Khi bệnh chấm dứt, sắc tố còn sót lại có thể được xử lý bằng laser QS ND: YAG., Nhiều buổi điều trị (trung bình 5) với laser QS ND: YAG cách nhau 4–6 tuần bằng cách sử dụng spot size lớn và mật độ năng lượng vừa phải (thay đổi theo sử dụng laser) mang lại kết quả tuyệt vời. Trong một loạt 10 bệnh nhân (dữ liệu chưa được công bố, SA trải nghiệm của tác giả) đã quan sát thấy sự làm sạch rất tốt khi sử dụng phương pháp này như được trình bày trong Hình 3,30, 3,31, 3,32, 3,33.
Hộp 3.1 cung cấp một phác đồ để điều trị bằng laser đối với các tổn thương sắc tố và
hình xăm.
Bảng 3.5 tóm tắt cách tiếp cận điều trị laser tổn thương sắc tố.
Bảng 3.6 phân loại các tổn thương sắc tố khác nhau theo phản ứng của chúng với liệu pháp laser QS.




Hộp 3.1 Phác đồ điều trị laser các tổn thương sắc tố và hình xăm
| Ephelides, lentigines and solar lentigo
|
CALM và naevus spilus
|
Bớt Ota & Ito/ Bớt Hori
|
Nám
– Điều trị thuốc – chống nắng, kem ba thành phần, peel da, axit tranexamic uống |
| 532 nm QS Nd: YAG / IPL (chỉ dành cho da sáng) | 532 nm QS Nd: YAG (chỉ dành cho da sáng) | 1064 nm QS Nd: YAG (mọi loại da) | 1064 nm QS Nd: YAG |
| 1064 nm QS Nd: YAG (mọi loại da) | 1064 nm QS Nd: YAG (mọi loại da) | Laser toning mật độ năng lượng thấp (tất cả các loại da) HOẶC | |
| Các loại laser bóc tách như CO2 và Er: YAG cũng có thể được sử dụng nếu laser QS không có sẵn | Laser fractional (nonablative-1540 và 1550 nm Er:Glass) / (ablative 2940 nm Er: YAG) HOẶC Laser tuần tự (CO2 siêu xung bóc tách 10.600 nm, tiếp theo là QS Alexandrite 755 nm) |
| Bảng 3.5 Cách tiếp cận điều trị bằng laser đối với các tổn thương sắc tố |
Phương pháp tiếp cận điều trị bằng laser đối với các tổn thương sắc tố
|
| Bảng 3.6 Phân loại tổn thương sắc tố theo đáp ứng với điều trị laser QS |
Phân loại theo đáp ứng
|
Hướng dẫn sau điều trị
Nên sử dụng kem chống nắng phổ rộng với khả năng chống tia UVA / UVB tốt trước và trong suốt thời gian điều trị.
Ngay sau khi điều trị bằng laser, vùng điều trị bị mài mòn và bị viêm. Chườm đá lạnh cho đến khi cảm giác bỏng dịu bớt, sau đó bôi một lớp mỡ hoặc thuốc kháng sinh tại chỗ như mupirocin và băng gạc lại. Bệnh nhân được hướng dẫn làm sạch khu vực với nhiều nước và bôi thuốc mỡ hai lần mỗi ngày cho đến khi vết thương lành. Quá trình chữa lành có thể mất khoảng 5–10 ngày.
Thuốc chống viêm có thể cần thiết trong khi điều trị các tổn thương lớn. Bệnh nhân nên được hướng dẫn tránh tiếp xúc với ánh nắng mặt trời và mỹ phẩm trên vùng điều trị. Các đợt điều trị được lên kế hoạch cách nhau 6–8 tuần.
Bệnh nhân được hướng dẫn bôi thuốc mỡ kháng sinh hoặc thuốc mỡ trong khoảng một tuần sau khi làm thủ thuật. Nên chống nắng nghiêm ngặt cho những bệnh nhân da sẫm màu.
Có thể sử dụng chất làm trắng sau quy trình nhưng chỉ sau khi lớp mài bong ra.
Các biến chứng và cách kiểm soát
Các biến chứng có thể gặp phải, đặc biệt là ở các loại da sẫm màu [59, 88–94]. Đây có thể là nhỏ và thoáng qua hoặc lớn và dai dẳng. Nguy cơ biến chứng tăng lên khi điều trị xâm lấn hơn, chuẩn bị da kém, điều trị nhiều lần, lựa chọn hệ thống laser không phù hợp và ở những bệnh nhân không thực tế. Một số biến chứng cần cân nhắc là:
- Chứng tăng sắc tố sau viêm sẽ tự khỏi theo thời gian và sử dụng các chất làm trắng như
hydroquinone. - Giảm sắc tố sau viêm có thể tồn tại trong vài tuần đến vài tháng và có thể khó điều trị. Hình 3.34 và 3.35 cho thấy sự giảm sắc tố sau viêm sau khi sử dụng spot size nhỏ và chồng xung quá mức với laser QS ND: YAG. Quang trị liệu (laser excimer /đèn) có thể được dùng để điều trị chứng giảm sắc tố.
- Thay đổi cấu trúc và sẹo. Sẹo có thể xảy ra nếu sử dụng mật độ năng lượng rất cao. Mật độ năng lượng cao có thể dẫn đến bỏng, nếu bị nhiễm trùng lần phát, có thể dẫn đến hình thành sẹo.
- Chấn thương do nhiệt và bỏng.
- Nhiễm trùng, mặc dù không phổ biến, có thể xảy ra. Nên bôi thuốc mỡ kháng sinh và băng không dính sau khi điều trị xong. Bệnh nhân cần được hướng dẫn cách chăm sóc vết thương tại chỗ thích hợp.


Mẹo điều trị bằng laser đối với các tổn thương sắc tố
- Xác nhận chẩn đoán (thực hiện sinh thiết nếu chẩn đoán không chắc chắn)
- Tránh điều trị da rám nắng
- Chọn laser QS thích hợp và thực hiện test patch.
- Đối với các tổn thương biểu bì, ví dụ lentigine, sử dụng 532 nm QS Nd: YAG
- Đối với các tổn thương bì, ví dụ bớt Ota, sử dụng 1064 nm QS Nd: YAG
- Đánh giá các test patch sau 4–8 tuần
- Nếu cần, hãy thực hiện lại test patch cách nhau 8 tuần và chỉ sau khi thấy sự cải thiện
đáng kể mới tiến hành điều trị toàn bộ.
Hình xăm
Laser là biện pháp được ưa chuộng và là tiêu chuẩn vàng hiện nay để xóa xăm [95]. Các laser QS nano giây (Nd: YAG ở 532 và 1064 nm, Alexandrite 755 nm và Ruby 694 nm) vẫn được sử dụng chính mặc dù sự sẵn có của laser picosecond [96].
Hình xăm được phân loại là hình xăm nghiệp dư và chuyên nghiệp chủ yếu theo cách đặt và thiết bị sử dụng [11]. Hình xăm nghiệp dư được làm bằng mực gốc carbon. Chúng có xu hướng ít dày đặc hơn hình xăm chuyên nghiệp. Những loại hình xăm này đáp ứng dễ dàng với điều trị bằng laser Q-switched [9]. Bước sóng 1064 nm là bước sóng được ưa chuộng vì nó nhắm vào mực đen ở lớp bì và cũng có thể xâm nhập sâu. Nói chung, cần ít lần hơn để xóa hình xăm nghiệp dư so với hình xăm chuyên nghiệp [9].
Hình xăm chuyên nghiệp phức tạp hơn và có thể có nhiều màu. Mực được sử dụng bao gồm hữu cơ (thuốc nhuộm azo) hoặc các hợp chất vô cơ (cadimi, thủy ngân, coban, đồng, chu sa, oxit sắt, TiO2, mực cacbon, v.v.) [11]. Hình xăm chuyên nghiệp dày đặc và phức tạp hơn hình xăm nghiệp dư. Những bệnh này thường cần nhiều lần điều trị (> 20) và có thể không khỏi hoàn toàn.
Hình xăm có thể được phân loại là:
- Nghiệp dư (Trang trí)
- Chuyên nghiệp (Trang trí)
- Thẩm mỹ
- Hình xăm chấn thương, bột súng & súng
- Y tế, v.d. xạ trị
Quy trình xóa hình xăm QSL:
- Văn bản đồng ý
- Chụp ảnh trước khi điều trị
- Kiểm tra test patch theo dõi trong 6–8 tuần
- Không gây tê-EMLA cho các tổn thương lớn
- Kem chống nắng & kem làm trắng trước điều trị
- Trung bình 6 buổi (Phạm vi 2–20)
- Khoảng cách 6–8 tuần giữa mỗi lần
- Hình xăm nghiệp dư yêu cầu ít lần hơn so với hình xăm chuyên nghiệp
- Các bức ảnh liên tiếp được chụp để đánh giá sự cải thiện
- Kem chống nắng & thuốc kháng sinh tại chỗ sau khi sử dụng
Các yếu tố ảnh hưởng đến số lần điều trị cần thiết để xóa hình xăm:
| Đặc điểm | Dễ | Khó |
| Loại hình xăm | Nghiệp dư, chấn thương | Chuyên nghiệp, Thẩm mỹ |
| Màu sắc | Đen | Nhiều màu |
| Tuổi | Cũ | Mới |
| Cường độ | Mờ | Đậm |
| Phân lớp | Không | Có |
| Loại da | Sáng hơn | Tối hơn |
| Sẹo | Không | Có |
| Vị trí | Gần | Xa |
Mẹo tiếp cận điều trị bằng laser đối với hình xăm trên da màu
- Tránh điều trị cho bệnh nhân rám nắng
- Sử dụng kem chống nắng và chất làm sáng da trước khi điều trị bằng laser
- Chọn bước sóng và tia laser QS thích hợp và thực hiện test patch
- Hình xăm màu đỏ: sử dụng 532 nm QS Nd: YAG
- Hình xăm màu xanh đen và đen: sử dụng 1064 nm QS Nd: YAG
- Hình xăm màu xanh lá cây: sử dụng tia laser QS Ruby 694 nm hoặc 755 QS Alexandrite
- Đánh giá test patch sau 4–8 tuần
- Nếu test patch cải thiện tốt, xử lý vùng còn lại
- Nếu có tình trạng xấu đi hoặc sẹo xuất hiện, ngừng các phương pháp điều trị tiếp theo.
Laser Q-Switched rất hiệu quả đối với các hình xăm màu xanh đen, đen và xanh lá cây, trong khi các hình xăm màu đỏ và vàng khó xử lý hơn vì quang phổ hấp thụ của những màu này nằm trong quang phổ 500–600 nm (ánh sáng xanh lục). Laser QS ND: YAG 532 nm có thể được sử dụng để điều trị mực đỏ nhưng khó sử dụng mật độ năng lượng cao ở những bệnh nhân có loại da sẫm màu hơn do nguy cơ tác dụng phụ cao hơn [15]. QS 660 nm cũng có thể được sử dụng cho các màu vàng / đỏ. Nguy cơ rối loạn sắc tố cao với những tia laser này. Các sắc tố có chứa oxit sắt có xu hướng sẫm màu khi tiếp xúc với tia laser; do đó cần có test patch [97]. Một số hình xăm chuyên nghiệp có thể không xóa hoàn toàn, mặc dù đã được điều trị nhiều lần và hình ảnh ma quái của thiết kế có thể bị bỏ lại.
Thang Kirby-Desai đã được đề xuất sử dụng để ước tính số lượng phiên gần đúng cần thiết cho một hình xăm nhất định dựa trên các yếu tố sau [98]:
- Loại da Fitzpatrick.
- Vị trí.
- Màu sắc.
- Lượng mực sử dụng.
- Sẹo và tổn thương mô.
- Phân lớp mực.
Mỗi yếu tố trong số sáu yếu tố này đều được cho điểm số và tổng số này sẽ đưa ra ước tính về số buổi cần thiết để xóa hình xăm.
Hình 3.36, 3.37, 3.38, 3.39 cho thấy trước và sau khi xóa xăm bằng laser QS Nd: YAG
ở bước sóng 1064 nm.

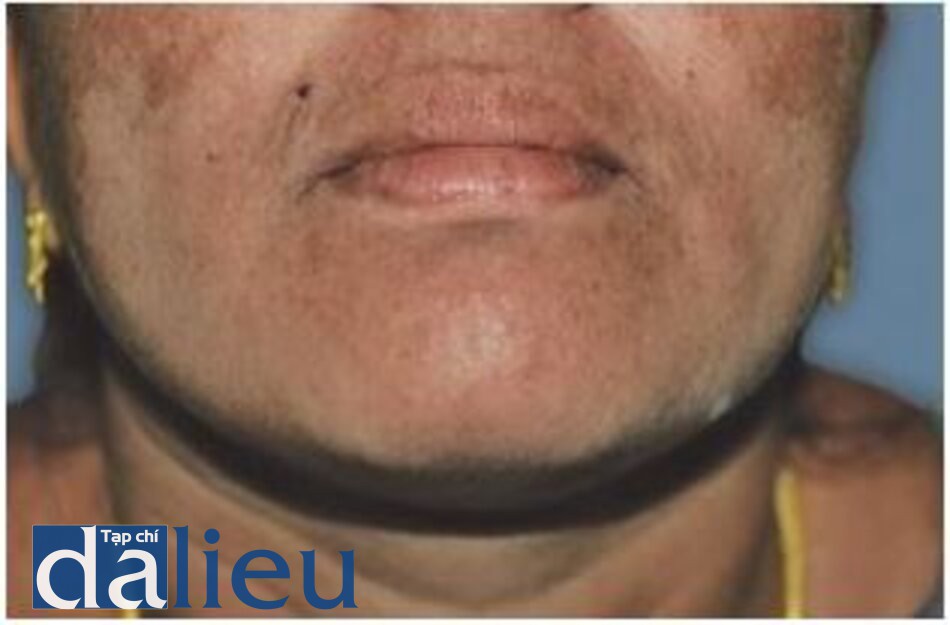


Picosecond Lasers
Laser QS hiện tại có độ dài xung tính bằng nano giây [10−9 giây]. Nếu độ dài xung bị thu hẹp hơn nữa, năng lượng đỉnh của chùm tia laser sẽ trở nên rất cao. Các laser picosecond có độ dài xung 10−12 giây. Điều này dẫn đến việc hình xăm được làm nóng nhanh hơn và phân mảnh mịn hơn [99]. Việc loại bỏ bạch huyết của các hạt mịn này dễ dàng hơn, dẫn đến xóa hình xăm nhanh hơn. Các laser pico giây với độ dài xung trong khoảng 450-750 pico giây đã được giới thiệu thương mại vào đầu năm 2013. Hiện tại, có 3 hệ thống trở lên với bước sóng 755 nm và 1064 nm và thời gian xung 450–750 pico giây.
Au và cộng sự đã phân tích tỷ lệ hình thành bóng nước sau khi điều trị hình xăm bằng cách sử dụng kết hợp laser alexandrite pico giây và bằng laser carbon dioxide (CO2) fractional [100]. Trong nghiên cứu của họ, 32% bệnh nhân được điều trị bằng laser picosecond một mình bị phồng rộp, trong khi không có bệnh nhân nào được điều trị bằng phương pháp kết hợp xuất hiện phồng rộp. Nghiên cứu cho thấy sự giảm hình thành bóng nước có ý nghĩa thống kê liên quan đến điều trị hình xăm khi cắt đốt CO2 fractional được thêm vào laser alexandrite picosecond.
Các nghiên cứu gần đây của Brauer đã chứng minh hiệu quả của laser pico giây 755 nm trong điều trị hình xăm xanh lam và xanh lá cây [101]. Họ đã chứng minh độ làm sạch 75% chỉ trong 1 hoặc 2 lần điều trị. Saedi và cộng sự cũng báo cáo hiệu quả tương tự. Tuy nhiên, họ cũng báo cáo các biến chứng như giảm và tăng sắc tố sau 3 tháng theo dõi ở một số bệnh nhân của họ [102]. Mặc dù hiệu quả và an toàn ở da trắng nhưng độ an toàn của chúng vẫn được đánh giá đối với da màu.
Ca lâm sàng
- Dát Café: là thử thách điều trị bằng laser. Về mặt mô học đặc trưng bởi sự hiện diện của các melanosome khổng lồ. Mặc dù những tổn thương này sáng dần lên khi điều trị bằng laser QS ND: YAG, chúng thường tái phát với tỷ lệ cao tới 50%. Bước sóng 532 nm được sử dụng ở các loại da từ I đến III, ở các loại da sẫm màu thì nguy cơ mắc chứng rối loạn sắc tố là rất cao và cần phải thận trọng để tránh PIH. Ở các loại da từ IV đến VI, nên sử dụng bước sóng 1064 nm. Theo kinh nghiệm của tác giả, sự kết hợp giữa 1064 nm và 532 nm trong cùng một phiên điều trị thường mang lại kết quả tốt. Nhiều phiên điều trị là cần thiết để cải thiện. Các thông số được sử dụng là 1064 nm, spot size 6 mm, 3,4 J & 532 nm, spot size 4 mm, 0,8 J.

2. Bớt Ota với sẹo: bệnh nhân nữ có bớt Ota ở má phải và đã trải qua một cuộc phẫu thuật để loại bỏ bớt nhưng cuối cùng lại có một vết sẹo dài sau phẫu thuật do cắt bỏ một phần. Trường hợp này được điều trị kết hợp giữa laser CO2 fractional (FCO2) và laser QS ND: YAG ở bước sóng 1064 nm để cải thiện sẹo và xóa sắc tố. Các thông số FCO2 là kích thước tia 120 micron, mật độ 100 và công suất 30 W và mật độ năng lượng 30mj trên mỗi tia, tiếp theo là QS ND: YAG 1064 nm ở quasi-long pulse 5 mm, 5 J và độ dài xung 2–5 ns.

3. Hình xăm có sẹo phì đại: Một bệnh nhân nữ 25 tuổi có hình xăm trên mu bàn tay trái. Bệnh nhân đã bị một vết sẹo phì đại sau vết bỏng sau khi điều trị bằng laser QS Nd: YAG trước đó (ở một trung tâm khác). Do có sẹo và rối loạn sắc tố, lựa chọn tốt nhất trong trường hợp này là sử dụng laser CO2 fractional ngay sau đó là laser QS ND: YAG trong cùng một phiên. Do đó, có thể sử dụng kết hợp để giảm sẹo và xóa các sắc tố còn sót lại. Bôi triamcinolone tại chỗ ngay sau laser fractional cũng có thể được sử dụng để giảm sẹo phì đại.

Kết luận
Tiêu chuẩn vàng hiện tại để điều trị tổn thương sắc tố vẫn là laser QS ND: YAG, tính linh hoạt của thiết bị với sự sẵn có của nhiều bước sóng, chế độ quasi-long pulse và spot size lớn khiến đây là laser được lựa chọn để điều trị các tổn thương sắc tố. Mặc dù laser pico giây có nhiều bước sóng và spot size khác nhau, nhưng kết quả ban đầu cho thấy chúng có thể chưa thay thế được laser QS ND: YAG. Giá thành rất đắt so với laser QS do đó chưa được phổ biến rộng rãi. Các kỹ thuật mới hơn của laser toning với sự điều chỉnh hứa hẹn cho kết quả tốt hơn.
Tài liệu tham khảo
- Barlow RJ, Hruza GJ. Lasers and light tissue interactions. In: Goldberg DJ, Dover JS, Alam M, editors. Procedures in cosmetic dermatology: laser and lights. 1st ed. Philadelphia: Elsevier; 2005. p. 1–11.
- OíShea DC, Callen WR, Rhodes WT. Introduction to lasers and their applications. Indian J Dermatol Venereol Leprol. Menlo Park, CA: Addison-Wesley, 1978.
- Anderson RR, Parrish JA. Selective photothermolysis: precise microsurgery by selective absorption of pulsed radiation. Science. 1983;220:524–7.
- Polla LL, Margolis RJ, Dover JS, et al. Melanosomes are a primary target of Q-switches ruby laser irradiation in guinea pig skin. J Invest Dermatol. 1987;89:281–6.
- Goel A, Krupashankar DS, Aurangabadkar S, Nischal KC, Omprakash HM, Mysore V. Fractional lasers in dermatology – current status and recommendations. Indian J Dermatol Venereol Leprol. 2011;77:369–79.
- Lee HI, Lim YY, Kim BJ, Kim MN, Min HJ, Hwang JH, et al. Clinicopathologic efficacy of copper bromide plus/yellow laser (578 nm with 511 nm) for treatment of melasma in Asian patients. Dermatol Surg. 2010;36:885–93.
- McClung FJ, Hellwarth RW. Giant optical pulsations from ruby. J Appl Phys. 1962;33:828.
Ross V, Naseef G, Lin G, Kelly M, Michaud N, Flotte TJ, et al. Comparison of responses of tattoos to picosecond and nanosecond Q-switched neodymium: YAG lasers. Arch Dermatol. 1998;134(2):167– 71. - Aurangabadkar S, Mysore V. Standard guidelines of care: lasers for tattoos and pigmented lesions. Indian J Dermatol Venereol Leprol. 2009;75:111–26.
- Kilmer SL. Laser eradication of pigmented lesions and tattoos. Dermatol Clin. 2002;20:37–53.
- Goldberg DJ. Pigmented lesions, tattoos, and disorders of hypopigmentation. In: Goldberg DJ, editor. Laser dermatology pearls and problems. 1st ed. Massachusetts: Blackwell; 2008. p. 71–114.
- Kilmer SL, Garden JM. Laser treatment of pigmented lesions and tattoos. Semin Cutan Med Surg. 2000;19:232–44.
- Schmults CD, Wheeland RG. Pigmented lesions and tattoos. In: Goldberg DJ, Dover JS, Alam M, editors. Procedures in cosmetic dermatology: laser and lights. 1st ed. Philadelphia: Elsevier; 2005. p. 41–66.
- Kilmer SL. Laser treatment of tattoos. Dermatol Clin. 1997;15:409–17.
- Grevelink JM, Duke D, van Leeuwen RL, et al. Laser treatment of tattoos in darkly pigmented patients: efficacy and side effects. J Am Acad Dermatol. 1996;34:653–6.
- Adrian RM, Griffin L. Laser tattoo removal. Clin Plast Surg. 2000;27:181–92.
- Koay J, Orengo I. Application of local anesthetics in dermatologic surgery. Dermatol Surg. 2002;28:143–8.
- Drake LA, Dinehart SM, Goltz RW. Guidelines of care for local and regional anesthesia in cutaneous surgery. Guidelines/Outcomes Committee: American Academy of Dermatology. J Am Acad Dermatol. 1995;33:504–9.
- Kilmer SL, Farinelli WF, Tearney G, et al. Use of a larger spot size for the treatment of tattoos increases clinical efficacy and decreases potential side effects. Lasers Surg Med. 1994;6:S51.
- Chan HH, Lam LK, Wong DS, et al. Naevus of Ota: new classification based on the response to laser treatment. Lasers Surg Med. 2001;28: 267–72.
- Ueda S, Isoda M, Imayama S. Response of naevus of Ota to Q-switched ruby laser reatment according to lesion color. Br J Dermatol. 2000;142:77–83.
- Kilmer SL, Lee MS, Grevelink JM, et al. The Q-switched Nd:YAG laser (1064 nm) effectivelytreats tattoos. A controlled, dose-response study. Arch Dermatol. 1993;129:971–8.
- Kilmer SL, Wheeland RJ, Goldberg DJ, et al. Treatment of epidermal pigmented lesions with the frequency-doubled Q-switched Nd:YAG laser. A controlled, single-impact, dose-response, multicenter trial. Arch Dermatol. 1994;130:1515–9.
- Levy JL, Mordon S, Pizzi-Anselme M. Treatment of individual cafe au lait macules with the Q-switched Nd:YAG: a clinicopathologic correlation. J Cutan Laser Ther. 1999;1:217–23.
- Grossman MC, Anderson RR, Farinelli W, et al. Treatment of cafe au lait macules with lasers. A clinicopathologic correlation. Arch Dermatol. 1995;131:1416–20.
- Jiang SB, Levine V, Ashinoff R. The treatment of solar lentigines with the Diode (Diolite 532 nm) and the Q-switched ruby laser: a comparative study. Laser Surg Med Suppl. 2000;12:55.
- Wang CC, Sue YM, Yang CH, et al. A comparison of Q-switched alexandrite laser and intense pulse light for the treatment of freckles and lentigines in Asian persons: a randomized, physician-blinded, split-face comparative trial. J Am Acad Dermatol. 2006;54:804–10.
- Todd MM, Rallis TM, Gerwels JW, et al. A comparison of 3 lasers and liquid nitrogen in the treatment of solar lentigines: a randomized, controlled, comparative trial. Arch Dermatol. 2000;136:841–6.
- Li YT, Yang KC. Comparison of frequency-doubled Q-switched Nd:YAG laser and 35% trichloroacetic acid for the treatment of face lentigines. Dermatol Surg. 1999;25:202–4.
- Bjerring P, Christiansen K. Intense pulsed light source for treatment of small melanocytic naevi and solar lentigines. J Cutan Laser Ther. 2000;2:177–81.
- Kono T, Manstein D, Chan HH, et al. Q-switched ruby versus long-pulsed dye laser delivered with compression for treatment of facial lentigines in Asians. Lasers Surg Med. 2006;38:94–7.
- Chan HH, Fung WK, Ying SY, et al. An in vivo trial comparing the use of different types of 532 nm Nd:YAG lasers in the treatment of facial lentigines in oriental patients. Dermatol Surg. 2000;26:743–9.
- Jang KA, Chung EC, Choi JH. Successful removal of freckles in Asian skin with a Q-switched alexandrite laser. Dermatol Surg. 2000;26:231–4.
- Grevelink JM, Gonzalez S, Bonoan R, et al. Treatment of naevus spilus with the Q-switched Ruby laser. Dermatol Surg. 1997;23:365–9.
- Gold MH, Foster TD, Bell MW. Naevus spilus successfully treated with an intense pulsed light source. Dermatol Surg. 1999;25:254–5.
- Moreno-Arias GA, Bulla F, Vilata-Corell JJ, et al. Treatment of widespread segmental naevus spilus by Q-switched alexandrite laser (755 nm, 100 nsec). Dermatol Surg. 2001;27:841–3.
- Abecassis S, Spatz A, Cazeneuve C, et al. Melanoma within naevus spilus: 5 cases. Ann Dermatol Venereol. 2006;133:323–8.
- Fitzpatrick RE, Goldman MP, Ruiz-Esparza, et al. Clinical advantage of the CO2 laser superpulsed mode. Treatment of verucca vulgaris, seborrheic keratoses, lentigines, and actinic chelitis. J Dermatol Surg Oncol. 1994;20:449–56.
- Khatri KA. Ablation of cutaneous lesions using erbium:YAG laser. J Cosmet Laser Ther. 2003;5:150– 3.
- Mehrabi D, Brodell RT. Use of the alexandrite laser for the treatment of seborrheic keratoses. Dermatol Surg. 2002;28:437–9.
- Chan HH, Leung RS, Ying SY, et al. A retrospective analysis of complications in the treatment of naevus of Ota with the Q-switched Alexandrite and Q-switched Nd:YAG lasers. Dermatol Surg. 2000;26:1000–6.
- Chan HH, King WW, Chan ES, et al. In vivo trial comparing patients’ tolerance of Q-switched Alexandrite (QS Alex) and Q-switched neodymium:yttriumaluminum-garnet (QS Nd:YAG) lasers in the treatment of naevus of Ota. Lasers Surg Med. 1999;24:24–8.
- Chan HH, Ying SY, Ho WS, et al. An in vivo trial comparing the clinical efficacy and complications of Q-switched 755 nm alexandrite and Q-switched 1064 nm Nd:YAG lasers in the treatment of naevus of Ota. Dermatol Surg. 2000;26:919–22.
- Kono T, Nozaki M, Chan HH, et al. A retrospective study looking at the long-term complications of Q- switched ruby laser in the treatment of naevus of Ota. Lasers Surg Med. 2001;29:156–9.
- Kilmer SL, Anderson RR. Clinical uses of Q-switched ruby and Q-switched Nd:YAG (1064 nm and 532 nm) lasers for treatment of tattoos. J Dermatol Surg Oncol. 1993;19:330–8.
- Goldberg DJ, Nychay SG. Q-switched ruby laser treatment of naevus of Ota. J Dermatol Surg Oncol. 1992;18:817–21.
- Watanabe S, Takahashi H. Treatment of naevus of Ota with the Q-switched ruby laser. N Engl J Med. 1994;331:1745–50.
- Geronemus RG. Q-switched ruby laser therapy of naevus of Ota. Arch Dermatol. 1992;128: 1618–22.
- Alster TS, Williams CM. Treatment of naevus of Ota by the Q-switched Alexandrite laser. Dermatol Surg. 1995;21:592–6.
- Turnbull JR, Assaf C, Zouboulis C, et al. Bilateral naevus of Ota: a rare manifestation in a Caucasian. J Eur Acad Dermatol Venereol. 2004;18:353–5.
- Kopf AW, Bart RS. Malignant blue (Ota’s?) naevus. J Dermatol Surg Oncol. 1982;8:442–5.
- Patel BC, Egan CA, Lucius RW, et al. Cutaneous malignant melanoma and oculodermal melanocytosis (naevus of Ota): report of a case and review of the literature. J Am Acad Dermatol. 1998;38:862–5.
- Lowe NJ, Wieder JM, Sawcer D, et al. Naevus of Ota: treatment with high energy fluences of the Q- switched ruby laser. J Am Acad Dermatol. 1993;29:997–1001.
- Chan HH, Lam LK, Wong DS, et al. Role of skin cooling in improving patient tolerability of Q-switched alexandrite (QS Alex) laser in naevus of Ota treatment. Lasers Surg Med. 2003;32:148–51.
- Aurangabadkar S. QYAG5 Q-switched Nd:YAG laser treatment of naevus of Ota: an Indian study of 50 patients. J Cutan Aesthet Surg. 2008;1:80–4.
- Kunachak S, Leelaudomlipi P. Q-switched Nd:YAG laser treatment for acquired bilateral naevus of otalike maculae: a long-term follow-up. Lasers Surg Med. 2000;26:376–9.
- Polnikorn N, Tanrattanakorn S, Goldberg DJ. Treatment of Hori’s naevus with the Q-switched Nd:YAG laser. Dermatol Surg. 2000;26:477–80.
- Lee B, Kim YC, Kang WH, et al. Comparison of characteristics of acquired bilateral naevus of Otalike macules and naevus of Ota according to therapeutic outcome. J Korean Med Sci. 2004;19:554–9.
- Lam AY, Wong DS, Lam LK, et al. A retrospective study on the efficacy and complications of Q- switched alexandrite laser in the treatment of acquired bilateral naevus of Ota-like macules. Dermatol Surg. 2001;27:937–41.
- Milgraum SS, Cohen ME, Auletta MJ. Treatment of blue naevi with the Q-switched ruby laser. J Am Acad Dermatol. 1995;32:307–10.
- Katsambas A, Antoniou C. Melasma. Classification and treatment. J Eur Acad Dermatol Venereol. 1995;4:217–23.
- Kang WH, Yoon KH, Lee ES, Kim J, Lee KB, Yim H, et al. Melasma: Histopathological characteristics in 56 Korean patients. Br J Dermatol. 2002;146:228–37.
- Nouri K, Bowes L, Chartier T, et al. Combination treatment of melasma with pulsed CO2 laser followed by Q-switched alexandrite laser: a pilot study. Dermatol Surg. 1999;25:494–7.
- Wang CC, Hui CY, Sue YM, et al. Intense pulse light for the treatment of refractory melasma in Asian persons. Dermatol Surg. 2004;30:1196–200.
- Manaloto RM, Alster T. Erbium:YAG laser resurfacing for refractory melasma. Dermatol Surg. 1999;25:121–3.
- Rokhsar CK, Fitzpatrick RE. The treatment of melasma with fractional photothermolysis: a pilot study. Dermatol Surg. 2005;31:1645–50.
- Polnikorn N. Treatment of refractory dermal melasma with the MedLite C6 Q-switched Nd:YAG laser: two case reports. J Cosmet Laser Ther. 2008;10:167–73.
- Jeong SY, Chang SE, Bak H, et al. New melasma treatment by collimated low fluence Q-switched Nd:YAG laser. Korean J Dermatol. 2008;46: 1163–70.
- Gokalp H, Akkaya AD, Oram Y. Long-term results in low-fluence 1064-nm Q-Switched Nd:YAG laser for melasma: Is it effective? J Cosmet Dermatol. 2016;15(4):420–6. https://doi.org/10.1111/ jocd.12253. Epub ahead of print.
- Kim JY, Choi M, Nam CH, Kim JS, Kim MH, Park BC, et al. Treatment of melasma with the photoacoustic twin pulse mode of low-fluence 1,064 nm Q-switched Nd:YAG laser. Ann Dermatol. 2016;28(3):290–6.
- Mun JY, Jeong SY, Kim JH, Han SS, Kim IH. A low fluence Q-switched Nd:YAG laser modifies the 3D structure of melanocyte and ultrastructure of melanosome by subcellular-selective photothermolysis. J Electron Microsc. 2011;60(1):11–8.
- Hofbauer Parra CA, Careta MF, Valente NY, de Sanches Osório NE, Torezan LA. Clinical and histopathologic assessment of facial melasma after low-fluence Q-switched neodymium-doped yttrium aluminium garnet laser. Dermatol Surg. 2016;42(4):507–12.
- Dashore S, Mishra K. Tranexamic acid in melasma: why and how? Indian J Drugs Dermatol. 2017;3:61–3.
- Kwon HH, Ohn J, Suh DH, Park HY, Choi SC, Jung JY, et al. A pilot study for triple combination therapy with a low-fluence 1064 nm Q-switched Nd:YAG laser, hydroquinone cream and oral tranexamic acid for recalcitrant Riehl’s Melanosis. J Dermatolog Treat. 2016;27:1–5.
- Nanni CA, Alster T. Treatment of a Becker’s naevus using 694-nm long-pulsed ruby laser. Dermatol Surg. 1998;24:1032–4.
- Trelles MA, Allones I, Moreno-Arias GA, et al. Becker’s naevus: a comparative study between erbium: YAG and Q-switched neodimiyum: YAG; clinical and histopathological findings. Br J Dermatol. 2005;152:308–13.
- Kopera D, Hohenleutner U, Landthaler M. Qualityswitched ruby laser treatment of solar lentigines and Becker’s naevus: a histopathological and immunohistochemical study. Dermatology. 1997;194: 338– 43.
- Goldberg DJ, Stampien T. Q-switched ruby laser treatment of congenital naevi. Arch Dermatol. 1995;131:621–3.
- Grevelink JM, van Leeuwen RL, Anderson RR, et al. Clinical and histological responses of congenital melanocytic naevi after single treatment with Q-switched lasers. Arch Dermatol. 1997;133:349–53.
- Rosenbach A, Williams CM, Alster TS. Comparison of the Q-switched alexandrite (755 nm) and Q- switched Nd:YAG (1064 nm) lasers in the treatment of benign melanocytic naevi. Dermatol Surg. 1997;23:239–44.
- Waldorf HA, Kauvar AN, Geronemus RG. Treatment of small and medium congenital naevi with Q- switched ruby laser. Arch Dermatol. 1996;132:301–4.
- Ueda S, Imayama S. Normal-mode ruby laser for treating congenital naevi. Arch Dermatol. 1997;133:355–9.
- Kono T, Ercocen AR, Chan HH, et al. Effectiveness of the normal-mode ruby laser and the combined (normal-mode plus Q-switched) ruby laser in the treatment of congenital melanocytic naevi: a comparative study. Ann Plast Surg. 2002;49:476–85.
- Kono T, Ercocen AR, Nozaki M. Treatment of congenital melanocytic naevi using the combined (normal-mode plus Q-switched) ruby laser in Asians: clinical response in relation to histological type. Ann Plast Surg. 2005;54:494–501.
- Michel JL. Laser therapy of giant congenital melanocytic nevi. Eur J Dermatol. 2003;13(1):57–64.
- Bett BJ. Large or multiple congenital melanocytic nevi: occurrence of cutaneous melanoma in 100 persons. J Am Acad Dermatol. 2005;52(5):793–7.
- Taylor CR, Anderson RR. Ineffective treatment of refractory melasma and postinflammatory hyperpigmentation by Q-switched ruby laser. J Dermatol Surg Oncol. 1994;20:592–7.
- Rheingold LM, Fater MC, Courtiss EH. Compartment syndrome of the upper extremity following cutaneous laser surgery. Plast Recontr Surg. 1997;99:1418–20.
- Bhardwaj SS, Brodell RT, Taylor JS. Red tattoo reactions. Contact Dermatitis. 2003;48:236–7.
- Ashinoff R, Levine VJ, Soter NA. Allergic reactions to tattoo pigment after laser treatment. Dermatol Surg. 1995;21:291–4.
- England RW, Vogel P, Hagan L. Immediate cutaneous hypersensitivity after treatment of tattoo with Nd:YAG laser: a case report and review of the literature. Ann Allergy Asthma Immunol. 2002;89:215– 7.
- Kyanko ME, Pontasch MJ, Brodell RT. Red tattoo reactions: treatment with the carbon dioxide laser. J Dermatol Surg Oncol. 1989;15:652–6.
- De Argila D, Chaves A, Moreno JC. Erbium:Yag laser therapy of lichenoid red tattoo reactions. J Eur Acad Dermatol Venereol. 2004;18:332–3.
- Jimenez G, Weiss E, Spencer JM. Multiple color changes following laser therapy of cosmetic tattoos. Dermatol Surg. 2002;28:177–9.
- Shah SD, Aurangabadkar SJ. Newer trends in laser tattoo removal. J Cutan Aesthet Surg. 2015;8:25–9.
- Aurangabadkar SJ. Shifting paradigm in laser tattoo removal. J Cutan Aesthet Surg. 2015;8:3–4.
- Anderson RR, Geronemus R, Kilmer SL, et al. Cosmetic tattoo ink darkening. A complication of Q- switched and pulsed-laser treatment. Arch Dermatol. 1993;129:1010–4.
- Kirby W, Desai A, Desai T, et al. The Kirby-Desai scale: a proposed scale to assess tattoo-removal treatments. J Clin Aesthet Dermatol. 2009;2:32–7.
- Ross V, Naseef G, Lin G, et al. Comparison of responses of tattoos to picosecond and nanosecond Q- switched neodymium: YAG lasers. Arch Dermatol. 1998;134(2):167–71.
- Au S, Liolios AM, Goldman MP. Analysis of incidence of bulla formation after tattoo treatment using the combination of the picosecond Alexandrite laser and fractionated CO2 ablation. Dermatol Surg. 2015;41(2):242–5.