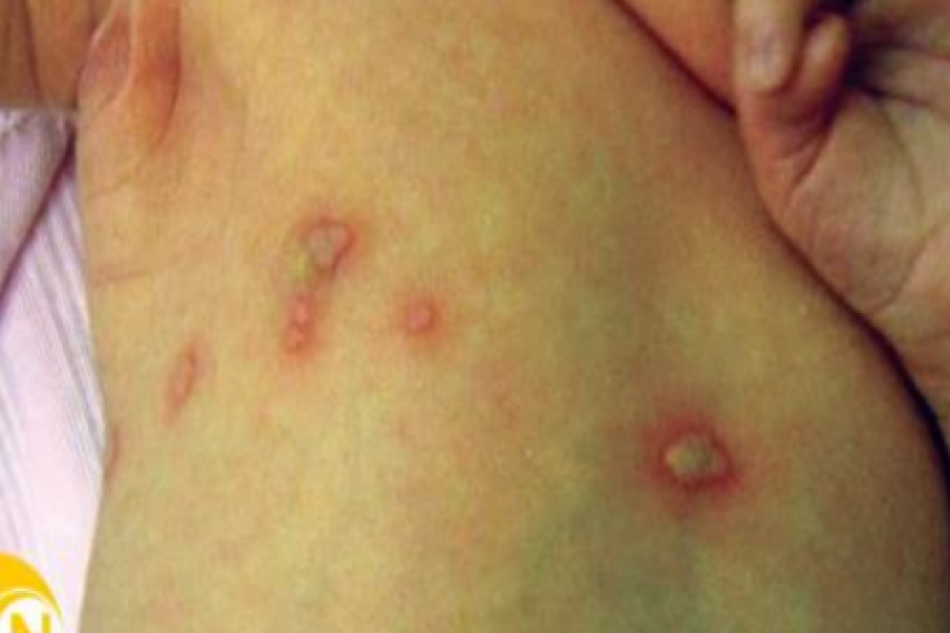
1.Peel trung bình
TCA là hóa chất được sử dụng rộng rải nhất để peel trung bình. TCA nồng độ 10%-20% có thể tạo ra peel nông, nếu ở nồng độ 35% TCA peel da đến lớp bì trên. Nồng độ trên 35% không được khuyến cáo vì kết quả thu được khó dự đoán và nguy cơ để lại sẹo tăng cao. Để làm tăng độ sâu và hiệu quả của peel TCA mà không cần phải tăng nồng độ acid, có thể phối hợp TCA với dung dịch Jessner, glycolic acid 70% hoặc carbon diox- ide đặc (CO2). Mài da bằng giấy nhám (sandpaper dermabrasion) ở vùng sẹo có thể phối hợp với peel TCA để làm tăng hiệu quả của quá trình peel.
Dung dịch TCA được pha chế theo phương pháp trọng lượng/thể tích. 35g tinh thể TCA được hòa tan vào trong nước để tạo dung dịch với thể tích tổng là 100ml. TCA ổn định ở nhiệt độ phòng và không nhạy cảm ánh sáng.
Sự chuẩn bị da trước khi thực hiện thủ thuật đóng vai trò rất quan trọng. Kem bôi retinoid (0.025%-0.1%), dưỡng ẩm chứa glycolic acid, hoặc sản phẩm có chứa hydroquinone có thể được sử dụng, bắt đầu 2-6 tuần trước khi tiến hành thủ thuật. Thuốc kháng virus herpes đường uống có thể được chỉ định ngay trong ngày trước khi làm thủ thuật sau đó tiếp tục liệu trình trong 10 ngày đối với bệnh nhân có tiền sử nhiễm herpes. Trước khi bắt đầu thủ thuật, tất cả các bệnh nhân phải được chụp ảnh và lấy phiếu đồng ý làm thủ thuật.
Trước khi bôi dung dịch peel, cần rửa da bằng dung dịch xà phòng; sau bước này có thể tiến hành tẩy nhờn bằng acetone. Bệnh nhân có thể dung nạp tốt với phương pháp peel bằng TCA. Tuy nhiên, trong một vài trường hợp có thể cần phải gây mê tĩnh mạch để tiến hành thủ thuật, nhưng ở hầu hết các trường hợp có thể phối hợp thuốc an thần đường uống như lorazepam, zolpiderm, alprazolam, hoặc diazepam với thuốc giảm đau như tramadol là đủ.
Khi bôi TCA, tăm bông Q-típ hoặc gạc phải được nhúng vào trong dụng cụ nhỏ đựng dung dịch peel và vắt vừa phải để tránh nhỏ dung dịch lên những vùng không mong muốn. Nếu sử dụng gạc có thể giúp đạt tác dụng ăn mòn sâu hơn. Nếu TCA được bôi bằng tăm bông Q-tip thì sẽ tạo ra tác dụng nông hơn. Loại tăm bông Q-tip có sẵn thường quá chặt và không hút đủ lượng dung dịch peel. Trong thực hành lâm sàng của mình tôi phải quấn thêm một lớp bông mềm ở đầu tăm bông có sẵn. Trong điều trị sẹo ở vùng da mặt, chúng tôi sử dụng cả hai dụng cụ này để thay thế cho nhau trong một lần điều trị đơn lẻ tùy thuộc vào mức độ tổn thương của mỗi vùng. Cho dù với bất kì dụng cụ nào, dung dịch TCA được bôi một cách có hệ thống theo các đơn vị thẩm mỹ trên mặt cho đến khi xuất hiện lớp frost màu trắng. Cần phải lưu ý rằng lớp frost không xuất hiện ngay sau khi bôi dung dịch. Do đó bác sĩ tiến hành phải theo dõi bệnh nhân trong quá trình thực hiện peel TCA. Mức độ frosting cuối cùng có mối liên hệ với độ sâu mà dung dịch xâm nhập vào da. Frosting độ I sẽ xuất hiện các đốm frosting trắng trên nền da đỏ nhẹ và tương ứng với peel nông. Frosting độ II được đặc trưng bởi một lớp frost trắng phủ trên nền đỏ da (hình 5.2). Mức độ frosting này là điểm cuối lâm sàng mong muốn đạt được khi peel trung bình. Nếu frosting mức độ 2 không đạt được sau 2 phút bôi dung dịch peel, nên bôi thêm một lớp dung dịch TCA sau khi nhúng tăm bông hoặc gạc vào dung dịch thêm một lần nữa. Frosting mức độ III xuất hiện với một lớp frost trắng đục và không hoặc rất ít nền đỏ da phía dưới tương ứng với mức độ peel sâu và không được khuyến cáo đối với peel TCA.

Mức độ frosting cũng liên quan tới mức độ bỏng rát mà bệnh nhân cảm nhận được. Nếu bệnh nhân không được sử dụng thuốc an thần thì khi xuất hiện lớp frost có thể làm lạnh vùng da bằng cách sử dụng gạc ướt, lạnh để giảm triệu trứng cho bệnh nhân và không cần phải trung hòa TCA. Bệnh nhân thường sẽ trở nên dễ chịu hoàn toàn từ 15-20 phút sau thủ thuật khi lớp frost tan dần.
Sau peel cần phải làm ẩm da liên tục. Trong vài ngày tiếp theo bệnh nhân có thể cảm thấy da mặt căng và phù, đi kèm theo đó là màu da sẽ bị sạm dần đi do sự xuất hiện lớp mài. Vào ngày thứ 3 hoặc thứ 5, mài bắt đầu nứt và bong ra. Trong giai đoạn này, có thể bôi kem dưỡng ẩm. Quá trình tái tạo thượng bì hoàn tất sau 5-7 ngày. Trong giai đoạn này, bệnh nhân nên dùng kem trang điểm để ngụy trang và quay trở lại với các hoạt động thường ngày. Khuyến cáo bệnh nhân nên sử dụng dưỡng ẩm và chống nắng có chỉ số SPF cao trong 2-3 tuần tiếp theo. Trong trường hợp tiên lượng sẽ xuất hiện tăng sắc tố sau viêm, thì có thể chuẩn bị da bằng cách phối hợp retinoic acid và hydroquinone trước đó.
Cơ chế tác dụng của peel trung bình là quá trình tái phân cực các tế bào sừng(keratinocyte) và làm tăng nồng độ collagen type I [53].
Sẹo lõm ice pick luôn được xem là thử thách lớn vì không thấy được sử cải thiện trong hầu hết các phương pháp điều trị. Chấm TCA nồng độ cao tại chỗ đã được báo cáo là phương pháp có hiệu quả trong điều trị loại sẹo ice pick này và phương pháp này được đặt tên là CROSS [44-46]. Trong kĩ thuật này, dung dịch TCA 80%-100% tính theo công thức cân nặng/ thể tích được bôi bằng cách sử dụng dụng cụ bôi nhọn (tăm xỉa răng là sự lựa chọn tốt) để bôi trực tiếp bên trong sẹo ice pick và không gây ảnh hưởng đến vùng da xung quanh. Lớp frosting trắng xuất hiện bên trong sẹo ice pick ngay sau khi bôi dung dịch peel. Thủ thuật này có thể phối hợp với peel trung bình toàn mặt. Điều trị theo phương pháp CROSS có thể được lặp lại mỗi 6 tuần cho đến khi đạt được hiệu quả chỉnh sửa mong muốn. Những sự thay đổi về mô học sau khi thực hiện kĩ thuật CROSS đã được ghi nhận [54].
2.Peel phối hợp
Peel phối hợp được thực hiện khi cần đạt được mức độ peel trung bình sâu hơn nhưng không muốn thực hiện peel sâu.
a. Phối hợp dung dịch Jessner với TCA 35% theo công thức Monheit: dung dịch Jessner cổ điển gồm sesorcinol (14%), lactic acid (14%), và sal- icylic acid (14%) trong dung môi alcohol. Dung dịch Jessner hiệu chỉnh gồm lactic acid (17%), salicylic acid (17%), và citric acid (8%) trong dung môi ethanol. Sau khi rửa mặt, dung dịch peel (dung dịch Jessner) được bôi bằng gạc ướt một cách hệ thống lên các đơn vị thẩm mỹ trên khuôn mặt. Cần bôi lặp lại cho đến khi xuất hiện đỏ da hoặc các đốm frost trắng. Ở giai đoạn này, TCA sẽ được bôi bằng gạc hoặc tăm bông Q-tip. Một vài tác giả khuyến cáo nên đợi 5 phút sau peel dung dịch Jessner rồi mới tiến hành peel TCA. Quy trình chăm sóc và peel TCA này tương tự với khi peel TCA một mình.
b. Công thức pối hợp Brody [56]: làm đóng băng bề mặt da bằng CO2 đặc tùy theo mức độ xâm nhập của TCA và cải thiện về hiệu quả lâm sàng. Chỉ định chính của công thức phối hợp này là sẹo trứng cá lõm có bờ phẳng, dày sừng ánh sáng và dày sừng tuyến bã, và các nếp nhăn nhỏ. Độ sâu của lớp da bị đông đá được quyết định bởi thời gian tiếp xúc của da với CO¬2. Thường thì da được lăn CO2 đặc trong 5 (tiếp xúc nhẹ) đến 15 (tiếp xúc mạnh) giây. Quy trình bôi TCA được tiến hành như thường lệ.
c. Công thức phối hợp Coleman [57]: glycolic acid 70% được bôi trong 2 phút và trung hòa trước khi bôi tiếp TCA. Công thức phối hợp này ít khi gây ra biến chứng tăng sắc tố.
d. Phối hợp với mài da (dermabrasion): Để cải thiện hiệu quả của thủ thuật, peel da có thể phối hợp với phương pháp mài da vật lý [58].
Dụng mài da là tấm mài dao diện (là dụng cụ đã được vô trùng dùng trong phòng mổ) mà ban đầu nó được thiết kế để làm sạch đầu dao điện trong quá trình phẫu thuật hoặc giấy nhám (khử trùng trước khi làm thủ thuật). Nếu dùng tấm mài dao điện (Cautery tip polisher), có thể quấn vào xi lanh 10-Ml để dễ thực hiện thủ thuật mài da. Thủ thuật này đươc thực hiện trên hầu hết các vùng sẹo, thông thường bắt đầu thủ thuật từ hai vùng má. Trước khi tiến hành, nên tiêm tê tại chỗ bằng thuốc chứa adrenalin-lido- caine, trừ khi có chống chị định cụ thể. Quá trình mài da được thực hiện cho đến khi xuất hiện các điểm chảy máu. Ngay sau khi ngừng chảy máu, cần bôi ngay mỡ kháng sinh lên vùng da được mài.
3.Peel sâu
Tất cả những bệnh nhân muốn thực hiện peel sâu phải được đo điện tim và công thức máu tổng quát trước khi tiến hành thủ thuật. Cần phải thận trọng nếu bệnh nhân có bất kỳ bệnh lí về tim mạch nào và luôn khuyến cáo nên phối hợp thực hiện thủ thuật này cùng với bác sĩ tim mạch của bệnh nhân.
Điều trị dự phòng herpes bằng kháng virus đường uống cho bệnh nhân có tiền sử tái hoạt herpes, bắt đầu điều trị từ 1 ngày trước khi làm thủ thuật và kéo dài trong 10 ngày cho đến khi thượng bì được tái tạo hoàn toàn. Vấn đề có hay không cần phải chuẩn bị da trước khi peel sâu vẫn đang còn là vấn đề tranh cãi. Cần phải chụp ảnh bệnh nhân và lấy phiếu đồng ý trước khi làm thủ thuật.
Peel sâu toàn bộ mặt nên được thực hiện với thiết bị theo dõi tim phổi (cardiopulmonary monitoring) đầy đủ và truyền dịch tĩnh mạch trong quá trình làm thủ thuật. Gây mê tĩnh mạch hoặc gây tê vùng có thể giúp bệnh nhân giảm đau trong quá trình làm thủ thuật. Có thể lựa chọn phối hợp thuốc an thần đường uống như lorazepam, zolpiderm, alprazol- am, hoặc diazepam với thuốc giảm đau như tramadol. Trước khi peel, cần phải tẩy nhờn cẩn thận bằng gạc xốp nhúng acetone không dầu. Bước này là bước bắt buộc để dung dịch có thể thấm đồng đều vào da.
Nên sử dụng bông tăm tự quấn để bôi dung dịch peel (như đối với trường hợp peel TCA). Điểm cuối lâm sàng trong peel sâu là xuất hiện lớp màu trắng ngà đến trắng xám trên da (hình 5.3). Tất cả các đơn vị giải phẫu sẽ dần xuất hiện lớp trắng này. Nhiều tác giả khác tiến hành mài da cơ học trong ngày tiếp theo của peel sâu [47,48,51], tuy nhiên tôi sẽ thực hiện thủ thuật này ngay sau khi bôi dung dịch peel. Tấm mài dao điện hoặc giấy nhám (hình 5.4) sẽ được sử dụng để mài vùng da sẹo cho đến khi thấy được xuất huyết điểm trên da. Da mặt sau đó được đắp mặt nạ băng dính thấm trong 24 giờ (hình 5.5). Sau 24 giờ, mặt nạ băng dính được lột bỏ và chất xuất tiết được làm sạch bằng dung dịch saline vô khuẩn. Có thể tiến hành bôi lặp lại dung dịch peel và dán lại băng dính theo vùng và để băng dính trên mặt thêm từ 4-6 giờ sau đó bệnh nhân có thể tự lột bỏ. Da mặt sau đó được phủ lớp bột kháng khuẩn bismuth subgallate trong 7 ngày (hình 5.6). Vào ngày thứ 8, làm ướt bằng nước máy khi tắm dưới vòi sen có thể giúp làm mềm lớp mặt nạ bột bismuth và để loại bỏ nó. Đỏ da sẽ giảm dần trong khoảng 2 tháng. Trong thời gian này, khuyến khích bệnh nhân dùng phấn trang điểm có màu hơi xanh lá nhằm giúp bệnh nhân có thể quay trở lại với hầu hết các hoạt động thường ngày. Giai đoạn thứ 3 của quá trình điều trị là peel lặp lại từng vùng trong 6-8 tuần sau lần điều trị ban đầu [47-49,51].


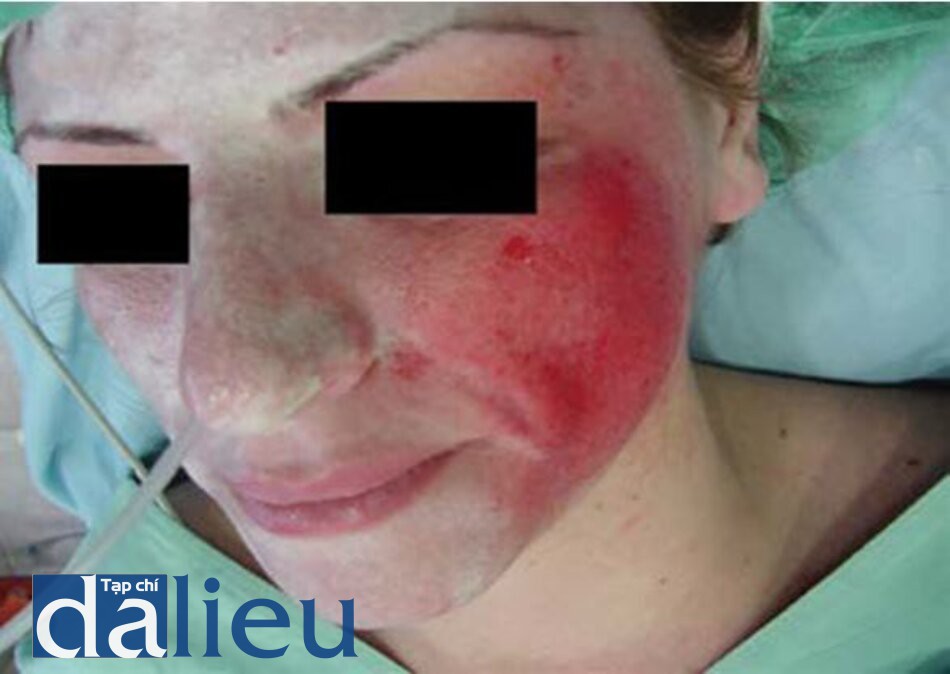
4.So sánh giữa peel TCA và peel phenol
Có một nghiên cứu đã so sánh kết quả peel phenol với peel TCA 20% sau khi tiến hành lăn kim (PCI) trên sẹo lõm trứng cá [42]. Nếu như peel phenol chỉ cần thực hiện 1 lần thì thủ thuật phối hợp TCA-PCI cần phải lặp lại 4 lần và do đó phương pháp điều trị phối hợp này có thời gian hồi phục cộng dồn dài hơn. Mặt dù nhìn chung cả hai cách đều đạt được sự cải thiện tương đương nhau, nhưng trong phương pháp TCA-PCI thì mức độ cải thiện đối với sẹo rolling là cao hơn.
5.Biến chứng
Danh sách các biến chứng có thể của peel hóa chất bao gồm thay đổi sắc tố, nhiễm trùng, mụn thịt, phát ban dạng trứng cá, sẹo và ngộ độc tim mạch [59].
1. Thay đổi sắc tố da: tăng sắc tố phản ứng có thể xảy ra sau bất kỳ loại peel nào và ở bất kì mức độ nào. Thông thường, nước da càng sáng thì càng có ít nguy cơ bị tăng sắc tố, tuy nhiên các yếu tố di truyền đóng vai trò quan trọng trong sự hình thành biến chứng này, và một vài bệnh nhân có nước da sáng có thể bị tăng sắc tố một cách không thể đoán trước được. Chuẩn bị da với hydroquinone và kem tretinoin (công thức Klig- man) trước khi tiến hành peel trung bình và bôi những chất này sớm sau khi peel sâu có thể làm giảm tỉ lệ biến chứng trên. Có thể hạn chế xuất hiện đường ranh giới peel da (demarcation lines) nếu đường giới hạn peel nằm ở vùng phía dưới xương hàm và tiến hành peel nhẹ dần từ vùng giới hạn đến vùng da thường. Mất sắc tố sau peel phenol tỉ lệ thuận với độ sâu của thủ thuật peel, lượng dung dịch được sử dụng, số giọt dầu croton trong dung dịch, màu da, và chống nắng sau peel. Mất sắc tố là biến chứng nặng nề khi thực hiện peel trung bình và peel sâu theo từng điểm. Bớt nội bì (intradermal navi) có thể đậm màu hơn sau peel sâu.
2. Nhiễm trùng: biến chứng nhiễm vi khuẩn và nấm hiếm xảy ra trong peel hóa chất. Những bệnh nhân có tiền sử nhiễm herpes được điều trị dự phòng với acyclovir hoặc valacyclovir từ lúc peel trung bình và peel sâu sau đó uống thuốc kéo dài cho đến khi quá trình tái tạo thượng bì hoàn tất. Hội chứng shock nhiễm độc đã từng được báo cáo xảy ra sau peel [60].
3. Mụn thịt/nang thượng bì: Mụn thịt hoặc nang thượng bì xuất hiện trong khoảng dưới 20% bệnh nhân sau peel, thường xuất hiện từ 8-16 tuần sau khi tiến hành thủ thuật. Đốt điện là phương pháp đơn giản và hiệu quả đối với những biến chứng này.
4. Viêm da dạng mụn trứng cá: phát ban dạng mụn trứng cá sau peel hóa chất không hiếm và thường xảy ra ngay sau khi tái tạo thượng bì. Sinh bệnh học của biến chứng này do nhiều yếu tố và liên quan đến hoặc do làm nặng lên tình trạng mụn trứng cá vốn có hoặc do tiết bã quá mức của lớp da mới. Biến chứng này không hiếm xảy ra khi điều trị những bệnh nhân da có nhiều tuyến bã nhờn và hầu hết các bệnh nhân bị sẹo trứng cá thuộc típ da này. Điều trị kháng sinh đường uống thời gian ngắn kết hợp với việc ngưng bôi toàn bộ các sản phẩm chứa dầu lên mặt có thể cho kết quả tốt. Nếu không đáp ứng, thường có thể điều trị hiệu quả bằng isotretinoin đường uống trong thời gian ngắn.
5. Sẹo: sẹo vẫn là biến chứng đáng sợ nhất của peel hóa chất. Các
yếu tố góp phần hình thành sẹo vẫn chưa được hiểu rõ. Vị trí thường để lại sẹo nhất là vùng mặt dưới, nguyên nhân có thể do điều trị quá tay ở vùng này hoặc do vùng này mô da cử động nhiều hơn và do hoạt động ăn uống và nói chuyện trong thời gian lành vết thương. Chậm lành vết thương và đỏ da kéo dài là dấu hiệu cảnh báo quan trọng dự báo nguy cơ bị sẹo. Bôi kháng sinh và steroid mạnh nên được tiến hành càng sớm càng tốt ngay khi đưa ra được chẩn đoán.
6. Biến chứng nguy hiểm nhất khi peel phenol đó là ngộ độc tim. Phenol gây độc trực tiếp lên cơ tim. Nhiều nghiên cứu trên chuột cho thấy có sự giảm khả năng co cơ tim và giảm dòng điện hoạt động tim sau khi tiếp xúc hệ thống với phenol [61]. Do khoảng liều gây chết rất rộng trong những nghiên cứu này, dường như cơ tim ở mỗi người có sự nhạy cảm đối với sự tồn tại của phenol trong máu. Ở người, độ tuổi, giới tính, tiền sử tim mạch trước đó, hoặc nồng độ phenol trong máu không phải là các yếu tố quyết định đến khả năng xuất hiện rối loạn nhịp tim. Loạn nhịp đã được ghi nhận đến 23% các trường hợp peel phenol toàn mặt được thực hiện trong khoảng thời gian dưới 30 phút. Tầm soát đầy đủ cho bệnh nhân giúp làm giảm biến chứng này xuống dưới 7% [62]. Không có báo cáo nào trong y văn về ngộ độc gan thận hay ngộ độc hệ thần kinh trung ương khi peel hóa chất đúng quy trình.
6.Triển vọng và sự phát triển trong tương lai
Mặc dù thủ thuật peel da có thể giúp cải thiện tốt sẹo trứng cá, tuy nhiên đây vẫn là thử thánh đối với các bác sĩ, đặc biệt là ở những bệnh nhân trẻ tuổi. Trong hầu hết các trường hợp, làm trơn láng toàn bộ da mặt là điều không thể, đặc biệt là ở những vũng da săn chắc như vùng trán và thái dương. Đây là thông điệp quan trọng cần phải làm rõ khi truyền đạt đến bệnh nhân trước khi thực hiện các thủ thuật can thiệp để điều chỉnh kỳ vọng của bệnh nhân ở mức thích hợp. Bệnh nhân phải được chụp ảnh trước và sau thủ thuật và được hỏi về kỳ vọng của mình (Hình 5.7 và 5.8). Cần phải điều chỉnh những kì vọng quá mức. Ngoài ra cần phải thảo luận với bệnh nhân về khả năng có thể lặp lại thủ thuật peel, chủ yếu là ở những vùng có nhiều sẹo.
Tóm lại, thủ thuật peel cho kết quả tốt nhất khi điều trị ở người lớn tuổi hơn là ở những bệnh nhân trẻ tuổi (hình 5.9 và 5.10). Sẹo lõm đáp ứng tốt hơn sẹo ice pick và sẹo phì đại, trừ khi phối hợp với kỹ thuật CROSS. Peel càng sâu, kết quả càng tốt. Do đó, trong khi chỉ cần peel phe- nol một lần thì để đạt kết quả tương tự bệnh nhân phải peel TCA nhiều lần.
Peel ở những vùng da ngoài da mặt là rất khó khăn. Do quá trình lành vết thương ít hiệu quả hơn khi peel ở những vùng da này, do đó chỉ có thể thực hiện peel nông. Hơn nữa, kết quả thường không tốt như khi peel trên da mặt.
Theo tôi, sự phát triển trong tương lai của peel hóa chất là sự kết hợp giữa peel da mặt với công nghệ ánh sáng vi điểm xâm lấn và không xâm lấn. Mặc dù hứa hẹn, nhưng những công nghệ này khi sử dụng đơn lẻ vẫn không thể so sánh hiệu quả với peel hóa chất. Trong tương lai sẽ có nhiều cánh điều trị phối hợp hơn.





(b) 4 tuần sau peel sâu kết hợp với mài da (dermabrasion).
Tham khảo thêm một số bài viết cùng chủ đề:
Thông tin bài viết:
- Nguồn tham khảo: Sách “SẸO TRỨNG CÁ: PHÂN LOẠI VÀ CÁCH ĐIỀU TRỊ”
- Biên dịch bởi: Tạp chí Da Liễu
- Link bài viết: https://tapchidalieu.com/cac-ky-thuat-peel-va-cac-bien-chung/