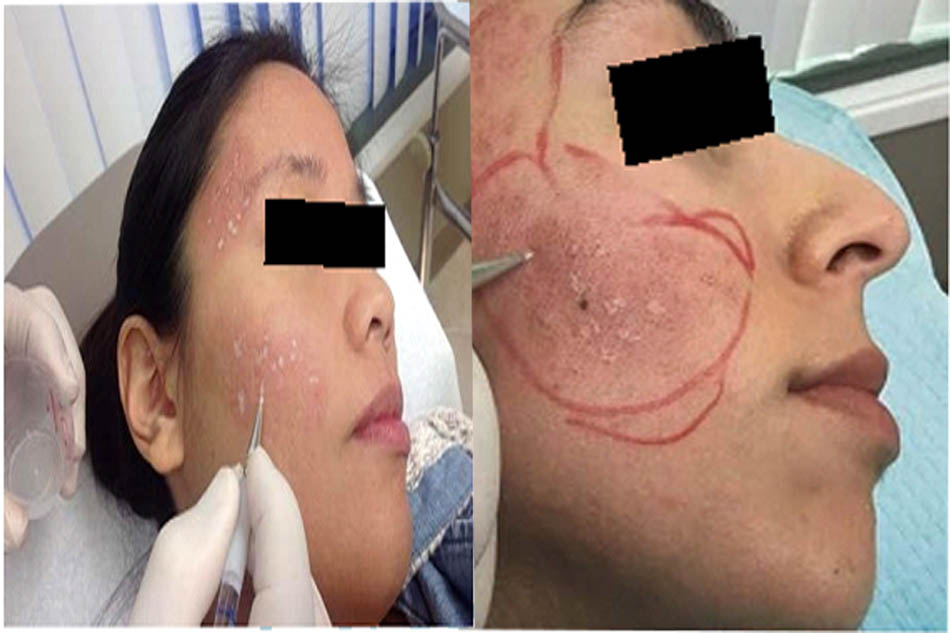
Bài viết Tìm hiểu về những biến chứng thị giác của tiêm Filler được biên dịch bởi BS. Nguyễn Hoàng Chương và BS CK1 Lê Thị Thúy Hằng từ sách “Biến chứng do tiêm Filler” của tác giả Tác giả Ik Soo Koh và Won Lee.
Mù mắt mắt là biến chứng bi thảm nhất trong tiêm filler. Sinh lý bệnh của mù mắt đã biết rõ, nhưng phòng ngừa và điều trị của nó vẫn cần được làm sáng tỏ. Nhiều nghiên cứu đã được tiến hành để kiểm nghiệm vấn đề này. Tỷ lệ mù mắt do tiêm filler ngày càng tăng. Chúng tôi đã xem xét tất cả các trường hợp được báo cáo và tìm thấy 50 trường hợp cho tới tháng 9 năm 2018. Nguyên nhân phổ biến nhất dẫn đến tỷ lệ mù ngày càng tăng là do tần suất tiêm filler ngày càng tăng và kỹ thuật tiêm không đúng. Nhiều trường hợp mù mắt có thể được ngăn ngừa nếu người thực hiện sử dụng kỹ thuật tiêm thích hợp.
Ở đây chúng ta sẽ thảo luận về sinh lý bệnh, nguyên nhân, triệu chứng, điều trị và phòng ngừa các biến chứng ở mắt trong một nỗ lực nhằm loại bỏ biến chứng bi thảm này.
1. Tỷ lệ biến chứng ở mắt
Các nghiên cứu về biến chứng ở mắt thường bao gồm phương pháp ghép mỡ tự thân hoặc sử dụng các sản phẩm không cấp phép; do đó, chúng tôi đã tham khảo tất cả các ca biến chứng mắt do chất fill- er được công bố tới nay và tìm thấy 50 trường hợp được báo cáo cho đến tháng 9 năm 2018. 50 trường hợp này không bao gồm các phương pháp ghép vạt mỡ, dùng chất filler không rõ hoặc sản phẩm không được cấp phép. Chúng tôi đã phân tích các sản phẩm hiện đang sử dụng. Vị trí phổ biến nhất của các biến chứng ở mắt liên quan đến việc tiêm tại khu vực mũi, tiếp theo là khu vực diện trên gốc mũi. Hơn 70% tất cả các biến chứng mắt xảy ra ở hai khu vực này.
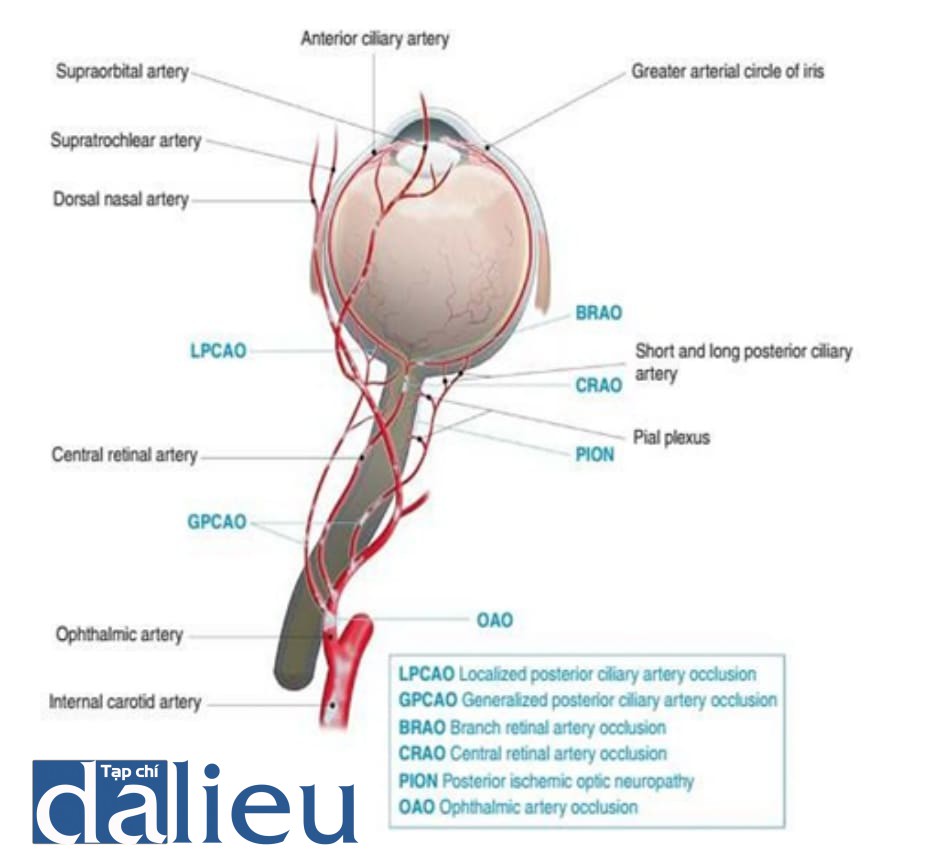
90% các biến chứng ở mắt xảy ra sau khi tiêm vào vùng diện trên gốc mũi, mũi, trán và vùng quanh mắt, các khu vực được cấp máu bởi các nhánh động mạch mắt (Hình 6.1).

Điều này cho thấy động mạch mắt từ động mạch cảnh trong là con đường chính dẫn đến mù mắt và chúng ta nên rất cẩn thận khi tiêm chất filler vào phân bố của các nhánh động mạch mắt.
Báo cáo mới này khác với y văn trước đây vì các tài liệu trước thường bao gồm các trường hợp ghép vạt mỡ. Ghép vạt mỡ nên được phân biệt với tiêm filler vì quy trình ghép mỡ thường sẽ tiêm một lượng lớn chất filler và xâm lấn nhiều, làm xáo trộn nhiều mạch máu. Tỷ lệ biến chứng thị giác do tiêm fill- er cho thấy hơn 70% là do tiêm vùng diện trên gốc mũi và vùng mũi. Điều này cho thấy khu vực thái dương và vùng cằm tương đối dễ gây biến chứng thị giác.
Trong số tất cả các trường hợp được báo cáo trong y văn đến tháng 9 năm 2018, 44% số ca là ở Hàn Quốc (Bảng 6.1 và 6.2). Mặc dù các bác sĩ Hàn Quốc đang thực hiện rất nhiều thủ thuật tiêm filler, nhưng thật vô lý khi gần một nửa các biến chứng thị giác xảy ra ở Hàn Quốc, và ước tính rằng các quốc gia khác không báo cáo tỷ lệ cao về biến chứng bi thảm này. Điều thú vị của báo cáo này là 84% trong số tất cả các báo cáo là từ Hàn Quốc, Trung Quốc, Đài Loan và Nhật Bản do nhu cầu nâng mũi tương đối cao bằng biện pháp tiêm filler ở các nước châu Á. Điều này cho thấy nâng mũi có nguy cơ mù mắt cao.
| Mũi | 21 (42%) |
| Diện trên gốc mũi | 14 (28%) |
| Trán | 5 (10%) |
| Quanh mắt | 3 (6%) |
| Mi mắt trên | 2 (4%) |
| Nếp mũi má | 4 (8%) |
| Giữa mặt | 1 (2%) |
| Hàn Quốc | Trung Quốc | Đài loan | Nhật Bản | Hoa Kì | Canada | Brazil | Đức | Hà Lan |
| 22 | 11 | 6 | 3 | 4 | 1 | 1 | 1 | 1 |
Bảng 6.1 Tỉ suất mắc toàn quốc của các trường hợp mù mắt do filler trong y văn
2. Sinh lý bệnh
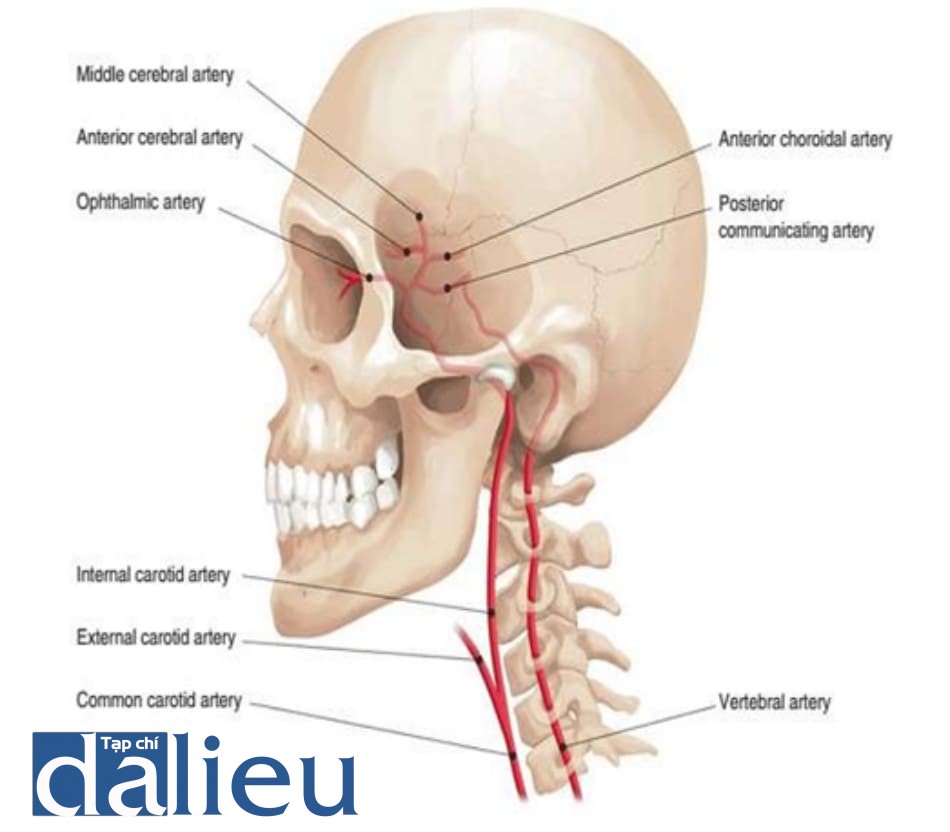
Sinh lý bệnh của rối loạn thị lực do chất filler khá đơn giản. Chất filler được tiêm với áp lực cao hơn áp lực động mạch, và khi bất kỳ nhánh động mạch mắt nào bị tắc, biến chứng thị giác xảy ra. Chất filler được tiêm chống lại áp lực động mạch và đi ngược vào phần động mạch trong hộp sọ và sau đó chạy đến động mạch mắt, làm tắc nghẽn các nhánh gần đó. Do đó, động mạch trên ròng rọc, động mạch trên ổ mắt và động mạch sống mũi từ các nhánh động mạch cảnh trong và các động mạch kết nối với các nhánh động mạch cảnh trong như động mạch góc và động mạch mũi ngoài có thể là nguyên nhân gây mù mắt. Bên trong hộp sọ, động mạch cảnh trong phân thành động mạch mắt, động mạch não trước, động mạch não giữa, động mạch thông sau và động mạch mạch mạc trước (Hình 6.2).
Động mạch mắt là nhánh đầu tiên của động mạch cảnh trong; khi sự trào ngược chất filler xảy ra trên động mạch này, nó có thể gây ra nhồi máu não (Hình 6.3).
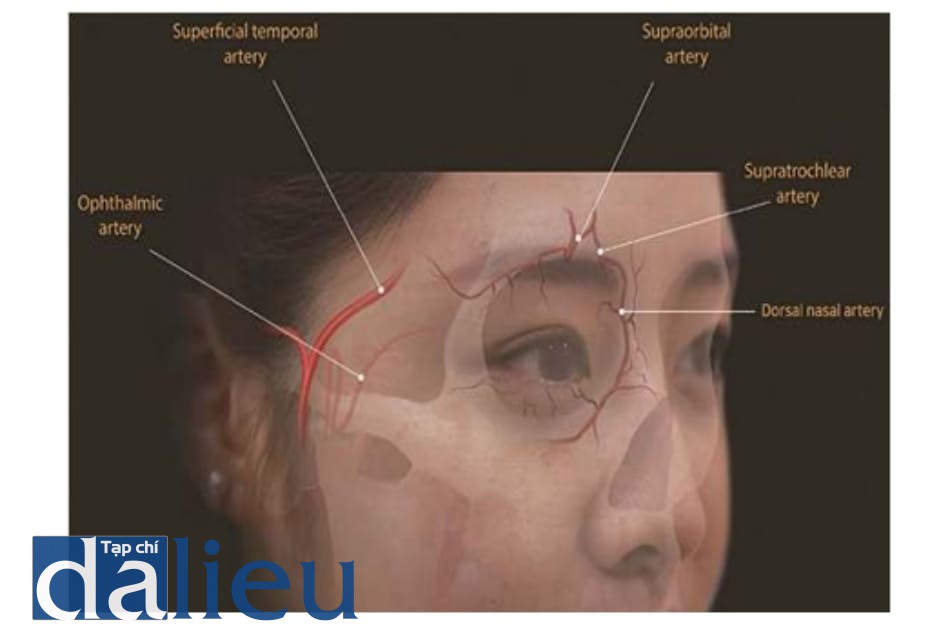
Động mạch mắt là nhánh đầu tiên của động mạch cảnh trong và tạo thông nối với các động mạch thái dương nông, động mạch góc, động mạch mũi ngoài và động mạch dưới ổ mắt, phát sinh từ động mạch cảnh ngoài. Các mạch quan trọng nhất là động mạch trên ròng rọc, động mạch trên ổ mắt và động mạch mũi ngoài.
Rối loạn thị giác nghiêm trọng nhất liên quan đến tắc động mạch võng mạc trung tâm. Khi chất filler trào ngược gần động mạch võng mạc trung tâm, động mạch mi sau có khuynh hướng bị tắc nghẽn và nhồi máu mạch mạc xảy ra (Hình 6.4).

| Tuổi/ Giới | Loại filler | Khu vực | Vị trí | Triệu chứng đầu | Triệu chứng cuối | Chẩn đoán | Toàn thân | Đau mắt | Sụp mi | Cử động nhãn cầu | Hoại tử da | Nước | |
| 1 | 48/M | HA | Diện trên gốc mũi và má | Phải | Giảm thị lực Giảm thị trường | Decreased vision | BRAO | – | – | – | – | – | Đức [2] |
| 2 | 30/F | HA | Chóp mũi | Trái | NLP | NLP | CRAO | Đau đầu | + | + | + | + | Hàn Quốc [3] |
| 3 | 44/F | HA | Mũi | Trái | Giảm thị lực | 20/1000 | AION | Đau đầu | – | – | – | – | Trung Quốc [4] |
| 4 | 45/F | HA | Vùng quanh mắt | Phải | Đếm ngón tay | Đếm ngón tay | CRAO | – | – | – | – | – | Trung Quốc [4] |
| 5 | 25/F | Trán | Trái | Cử động tay | 2/1000 | Chưa rõ | – | – | – | – | – | – | Trung Quốc [4] |
| 6 | 38/F | HA | Mí trên | Trái | NLP | NLP | OAO | Chóng mặt nôn ói | – | + | + | – | Trung Quốc [4] |
| 7 | 23/F | HA | Mũi | Phải | NLP | NLP | OAO | Chóng mặt nôn ói | + | + | + | – | Trung Quốc [4] |
| Tuổi/ Giới | Loại filler | Khu vực | Vị trí | Triệu chứng đầu | Triệu chứng cuối | Chẩn đoán | Toàn thân | Đau mắt | Sụp mi | Cử động nhãn cầu | Hoại tử da | Nước | |
| 8 | Young
/F |
HA | Sống mũi | Phải | NLP | NLP | CRAO | ND | + | + | + | – | Hàn Quốc [5] |
| 9 | Late 30s/M | HA | Trán | Trái | 20/30 | 20/25 | BRAO | ND | – | – | – | – | Mĩ [6] |
| 10 | 32/F | HA | Nếp mũi má và diện trên gốc mũi | Phải | NLP | NLP | OAO | + | + | + | + | Hàn Quốc [7] | |
| 11 | 26/F | HA | Nếp mũi má | Trái | Giảm thị lực Giảm thị trường | Giảm thị lực | BRAO | – | – | – | – | – | Hàn Quốc [7] |
| 12 | 26/F | HA | Diện trên gốc mũi | Trái | Giảm thị lực Giảm thị trường | Giảm thị lực | BRAO | – | – | – | – | – | Hàn Quốc [7] |
| 13 | 26/F | HA | Nếp mũi má | Phải | Giảm thị lực Giảm thị trường | Giảm thị lực | – | – | – | – | – | – | Hàn Quốc [7] |
| Bảng 6.2 Các ca tổn thương mắt trong y văn, tháng 9, 2018 | |||||||||||||
- LPCAO Tắc nghẽn khu trú ĐM mi sau GPCAO Tắc nghẽn toàn thể ĐM mi sau
- BRAO Tắc nghẽn nhánh ĐM võng mạc
- CRAO Tắc nghẽn ĐM trung tâm võng mạc
- PION Nhồi máu thần kinh thị sau OAO Tắc nghẽn ĐM mắt
Nếu chất filler được ngăn chặn khỏi việc đi vào nhánh động mạch mắt, trường hợp may mắn, thì có thể tránh được các biến chứng ở mắt, và hoại tử da có thể xảy ra.
Mù mắt liên quan các điều kiện sau:
- Filler được tiêm vào động mạch kết nối với động mạch mắt.
- Toàn bộ đầu kim xuyên thủng lòng động mạch.
- Filler được tiêm chống lại áp lực động mạch.
- Lượng chất filler phải đủ để lấp đầy lòng động mạch từ điểm đâm kim cho đến động mạch võng mạc trung tâm.
Trong điều kiện đầu tiên, chất filler được tiêm vào một động mạch thông nối với động mạch mắt. Động mạch mắt phân nhánh thành các động mạch trên ổ mắt, động mạch trên ròng rọc và động mạch sống mũi, khi đó sự trào ngược có thể dễ dàng xảy ra cho tới động mạch trung tâm võng mạc do chúng được kết nối trực tiếp với nhau. Mặt khác, các động mạch phát sinh từ động
mạch cảnh ngoài như động mạch thái dương nông và động mạch mũi ngoài cũng được kết nối với động mạch mắt nhưng có con đường riêng, khiến cho việc trào ngược vào động mạch mắt ít có khả năng xảy ra. Các nghiên cứu trước đây đã mô tả các trường hợp mù mắt sau khi tiêm vào khu vực thái dương, nhưng vì chúng tôi đã loại trừ các trường hợp ghép vạt mỡ, chúng tôi không gặp phải trường hợp mù mắt do tiêm thuốc (Hình 6.1 và 6.5).

Mù mắt do tiêm nếp mũi má xảy ra trong 8% (4/50) trường hợp trong nghiên cứu của chúng tôi (Hình 6.1). Các động mạch góc và mũi ngoài là các nhánh của động mạch mặt phát sinh từ động mạch cảnh ngoài. Hai mạch này được kết nối với động mạch sống mũi bởi nhánh động mạch cảnh trong. Khi chất filler được tiêm vào động mạch góc và động mạch mũi ngoài, nó có xu hướng chạy theo hướng về phía trước; khi nó đến động mạch sống mũi, nó sẽ chạy theo hướng ngược lại. Đây là cơ chế tương tự ở động mạch thái dương nông kết nối với động mạch trên ổ mắt; nó sẽ chạy theo hướng ngược lại với áp lực động mạch để gây mù mắt. (Hình 6.6).
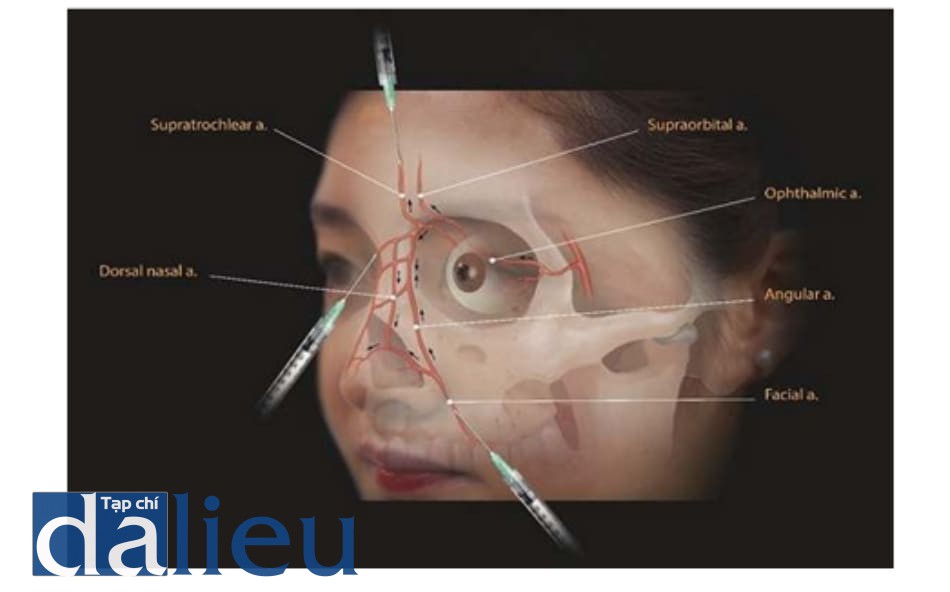
Chất filler được tiêm ở nếp mũi má chạy theo hướng thuận ở động mạch góc và động mạch mũi ngoài; tuy nhiên, khi nó đến động mạch sống mũi, dòng chảy sẽ trào ngược chống lại áp lực để đi vào động mạch mắt. Tuy nhiên, chúng tôi đưa ra giả thuyết rằng các biến chứng mắt trong các trường hợp tiêm nếp mũi má có thể xảy ra vì những lý do sau:
- Một lượng lớn chất filler được tiêm vào nếp mũi má sau đó đi vào động mạch.
- Chỉnh sửa nếp mũi má được thực hiện phổ biến hơn nhiều so với nâng thái dương.
- Áp lực động mạch mũi tương đối thấp và dễ dàng trào ngược. Các trường hợp như trong Hình 6.7 thường gặp phải. Ngay cả khi chất filler không được tiêm trực tiếp vào động mạch mũi, việc tiêm vào các động mạch kết nối như động mạch mũi ngoài hoặc động mạch góc có thể dễ dàng gây ra trào ngược vào động mạch sống mũi. Vì vậy, khi tiêm thuốc vào nếp mũi má, cần thận trọng để ngăn chặn sự xâm nhập vào đường đi của động mạch sống mũi.
Điều kiện thứ hai xảy ra các biến chứng ở mắt là toàn bộ kim phải nằm gọn trong lòng động mạch. Điều quan trọng là áp suất tiêm được truyền vào mạch máu và chất filler có thể di chuyển đến các khu vực bằng áp suất cao. Việc sử dụng kim có đường kính lớn có nguy cơ chấn thương mạch máu cao hơn nhưng giảm nguy cơ kim đâm thủng mạch máu. Do đó, trong trường hợp mạch máu bị thủng bởi kim có đường kính lớn, áp suất được phân phối đều và không thể đến các vị trí xa. Một bài tổng quan y văn cho thấy rằng động mạch trên ròng rọc, động mạch trên ổ mắt, và động mạch sống mũi có đường kính khoảng 1 mm. Một kim có đường kính tương đối lớn (23G) sẽ có đường kính ngoài nhỏ (0,64 mm) có thể được đưa vào động mạch có đường kính 1 mm. Nhiều bác sĩ thích sử dụng kim 27G, có đường kính ngoài 0,41 mm và có thể dễ dàng xuyên vào động mạch (Bảng 6.3, Hình 6.8).


Điều kiện thứ ba của các biến chứng thị giác là cần có đủ áp lực tiêm để vượt qua áp lực động mạch và lực ma sát của thành mạch. Để đến động mạch võng mạc trung tâm, việc trào ngược vào động mạch mắt là cần thiết, đòi hỏi phải tiêm áp lực cao. Trên lâm sàng, một cây kim có đường kính nhỏ được dùng để tạo ra một mũi tiêm áp lực cao. Áp lực cao cần thiết khi tiêm bằng kim đường kính nhỏ so với kim có đường kính lớn.
| Đường kính ngoài (mm) | Đường kính trong (mm) | |
| 18G | 1.27 | 0.84 |
| 19.5G | 0.99 | 0.69 |
| 21G | 0.82 | 0.51 |
| 22G | 0.71 | 0.41 |
| 23G | 0.64 | 0.34 |
| 25G | 0.51 | 0.26 |
| 27G | 0.41 | 0.21 |
| 29G | 0.34 | 0.18 |
| 30G | 0.31 | 0.16 |
Bảng 6.3 Khẩu kính kim
Ngoài ra, khi tiêm chất filler hai pha, kim có đường kính nhỏ có thể bị tắc nghẽn bởi các hạt lớn, do đó cần có áp suất tương đối cao hơn. Nếu cảm nhận được tắc nghẽn trong quá trình tiêm filler, tốt hơn là ngừng tiêm và có thể thay đổi kim.
Điều kiện thứ tư là cần một lượng lớn chất filler để gây nghẽn mạch máu từ điểm đâm kim đến động mạch võng mạc trung tâm. Do đó, khi điểm vào cách xa mắt, khả năng bị mù mắt sẽ thấp hơn. Đồng thời chỉ một lượng nhỏ chất filler cũng có thể dẫn đến các biến chứng khi tiêm thuốc vào mũi, diện trên gốc mũi hoặc vùng quanh mắt vì khoảng cách ngắn.
Liên quan đến các điều kiện này, các vị trí quan trọng nhất là các nhánh của động mạch cảnh trong, đó là, động mạch trên ròng rọc, động mạch trên ổ mắt và động mạch sống mũi là những vị trí nguy hiểm nhất (Hình 6.9). Vì vậy, các bác sĩ lâm sàng phải luôn theo dõi nguy cơ mù mắt khi thực hiện tiêm filler vào mũi, trán, diện trên gốc mũi và các khu vực quanh ổ mắt.

3. Triệu chứng
Đau đột ngột là triệu chứng phổ biến nhất của mù mắt. Nhìn mờ, bán manh, giảm thị lực, hoại tử da và chảy máu cũng có thể xảy ra. Các triệu chứng có liên quan đến các động mạch bị tắc nghẽn do sự trào ngược. Khi chất filler được tiêm vào động mạch trên ròng rọc, động mạch trên ổ mắt và động mạch sống mũi và không thể đến động mạch mắt, thì chỉ xảy ra hoại tử da. Tuy nhiên, khi có nhiều chất filler được đưa vào động mạch mắt, PION, BRAO, CRAO, LPCAO, GPCAO, và OAO có thể xảy ra. Ngay cả khi xảy ra trào ngược vào động mạch cảnh trong, nhồi máu não cũng có thể xảy ra. Do đó, các triệu chứng và đặc điểm hoại tử da có thể chỉ ra động mạch nào đã bị ảnh hưởng (Hình 6.10).
Hồi phục mù mắt rất khó khăn; trong một số trường hợp phục hồi, triệu chứng đầu tiên là mất thị giác một phần. Do đó, tiên lượng có liên quan rất nhiều với các triệu chứng đầu tiên.
LPCAO Tắc nghẽn khu trú ĐM mi sau GPCAO Tắc nghẽn toàn thể ĐM mi sau BRAO Tắc nghẽn nhánh ĐM võng mạc CRAO Tắc nghẽn ĐM trung tâm võng mạc PION Nhồi máu thần kinh thị sau OAO Tắc nghẽn ĐM mắt
|
Điều quan trọng nhất có thể là thời điểm các triệu chứng nói trên xảy ra. Nhiều nghiên cứu đã đề xuất các phương pháp điều trị, nhưng phản xạ ánh sáng đồng tử phải được kiểm tra trước tiên (Hình 6.11). Bước thăm khám này không phải đề chẩn đoán; nói đúng hơn, đây là biện pháp sàng lọc các vấn đề thị lực thực sự. Nếu có giãn đồng tử, ta nên xem xét sử dụng biện pháp tiêm hyaluronidase sau nhãn cầu thay thế.

4. Phương pháp điều trị
4.1. Điều trị khẩn cấp
Không có điều trị nhất định cho các biến chứng ở mắt. Nhiều nghiên cứu đã mô tả các phương pháp điều trị, nhưng không có phương pháp nào dựa trên bằng chứng. Tuy nhiên, các hướng dẫn điều trị sau đây nên được xem xét.
Mục đích của massage mắt là để tái tạo dòng chảy mạch máu bằng chênh lệch áp suất. Timolol làm giảm áp lực nhãn cầu, trong khi acetazolamide làm giảm cả áp lực nhãn cầu và tăng tưới máu võng mạc.
4.2. Tiêm Hyaluronidase sau nhãn cầu
Việc tiêm hyaluronidase sau nhãn cầu là phương pháp điều trị đầu tiên nên được xem xét trong trường hợp có triệu chứng mù mắt. Mặc dù hiệu quả của nó vẫn cần được xác nhận, một nghiên cứu đã báo cáo về việc sử dụng nó để chữa mù mắt. Không phải tất cả các bác sĩ đều quen tay với kỹ thuật này, nhưng nếu phương pháp này có thể chữa các biến chứng, thì nên thực hiện. Chúng tôi khuyến khích các bác sĩ lâm sàng nên chuẩn bị cho biến chứng kinh khủng này bởi vì tiêm nên được thực hiện càng sớm càng tốt.
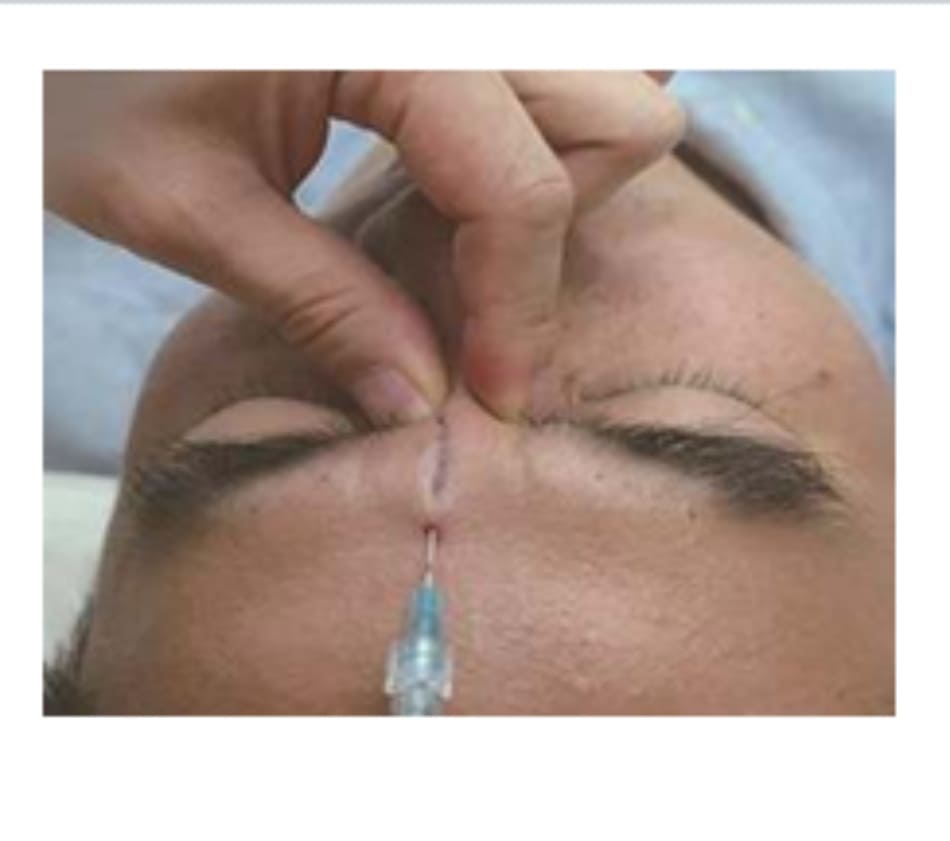
Kỹ thuật: Khoảng cách giữa rìa ổ mắt trước và khoang sau nhãn cầu ít nhất là 25 mm, do đó nên sử dụng kim dài (38 mm). Chiều dài kim nói chung là 18G. Việc sử dụng kim dài 25G hoặc cannula dài cũng được chấp nhận (Hình 6.12). Điểm vào phải là phần ngoài của rìa ổ mắt và xương ổ mắt được đầu kim trượt sát để tiếp cận khoang sau nhãn cầu. Đây không phải là một kỹ thuật khó. Chúng tôi đề nghị các bác sĩ lâm sàng thực hành kỹ thuật tiêm sau nhãn cầu trên xác phẫu tích.

Liều lượng thích hợp để tiêm hyaluronidase sau nhãn cầu vẫn chưa được xác định, nhưng chúng tôi khuyến cáo mũi tiêm đầu là 1500 IU, và mũi tiếp theo là 1500 IU. Các nghiên cứu trước đây đã mô tả việc tiêm 400-800 USP, nhưng do thị trường Hoa Kỳ lưu hành chế phẩm 200 USP/ chai, nên hàm lượng sẽ không đủ. Do đây là biến chứng nguy hiểm, các tác giả khuyến cáo tiêm càng nhiều càng tốt.
Một tác giả gần đây đã gây ra tình trạng mù mắt do tiêm filler trên thỏ, và nhận thấy rằng, tiêm sau nhãn cầu liều hyaluro- nidase 3000 IU giúp đảo ngược tình trạng này.
4.3. Bộ dụng cụ khẩn cấp
Rất quan trọng khi có một bộ cấp cứu sẵn do các bác sĩ thường sẽ hoảng loạn khi biến chứng filler xảy ra, ví dụ như hoại tử da và biến chứng mắt (Hình 6.13).
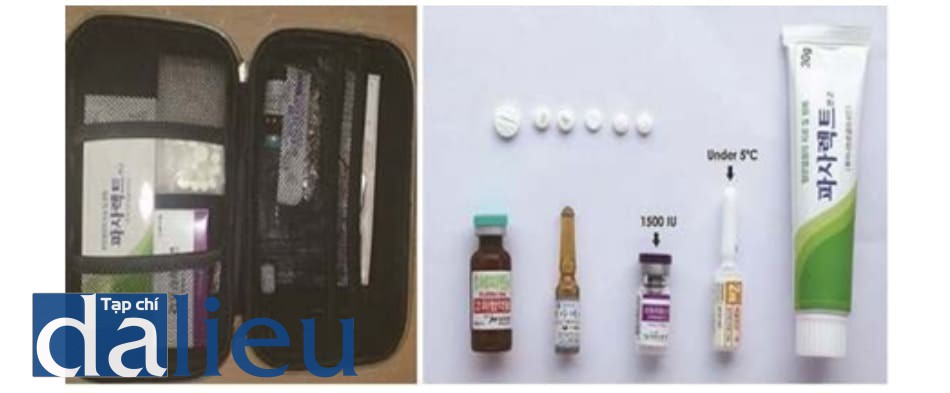
Hiện có thuốc cấp cứu cho mù mắt và hoại tử da. Không nên sử dụng miếng dán nitroglycer- in vì nguy cơ nghẽn mạch, vì vậy bác sĩ nên chuẩn bị sẵn khối kiến thức y khoa của riêng họ.
|
4.4. Giải phẫu
Phòng ngừa quan trọng nhất là kiến thức về giải phẫu. Cụ thể, kiến thức về vị trí của động mạch trên ròng rọc, động mạch trên ổ mắt và động mạch sống mũi là vô cùng quan trọng.
4.5. Chọc hút
5. Phòng ngừa
Phòng ngừa một biến chứng bi thảm như vậy là rất quan trọng. Để phòng ngừa thích hợp, phải sử dụng các kỹ thuật phù hợp. Đây là một vài gợi ý.
Khát vọng trước khi tiêm filler vẫn còn đang bàn cãi. Điều này khá quan trọng khi đầu kim chọc thủng một mạch máu có đường kính lớn, vì các mạch máu có đường kính nhỏ có xu hướng co lại trong quá trình hút, trong khi các mạch máu có đường kính lớn thì không. Ngoài ra, khi kim bị đầy chất filler, rất khó hút máu. Nhiều nghiên cứu đã mô tả rằng không thể thực hiện chọc hút bằng kim có đường kính nhỏ. Một điểm khác là đầu kim di chuyển trong quá trình tiêm, vì vậy việc phòng ngừa hoàn toàn là không thể. Tuy nhiên, đối với các mạch máu có đường kính lớn như động mạch trên ròng rọc, động mạch trên ổ mắt và động mạch sống mũi, nên chọc hút kiểm tra trước khi tiêm filler
5.1. Cannula/Kim lớn
Sử dụng kim lớn so với kim nhỏ vẫn còn gây tranh cãi, nhưng chúng tôi khuyên bạn nên sử dụng cannula hoặc kim có đường kính tương đối lớn (> 23G). Kim có đường kính lớn hơn cần một lực tiêm tương đối thấp. Trên thực tế, áp suất cao là một trong những lý do phổ biến gây ra hoại tử da hoặc mù mắt, vì vậy việc kiểm soát áp lực là rất quan trọng. Ngoài ra, một kim có đường kính nhỏ có thể dễ dàng đi vào mạch máu so với kim có đường kính lớn hơn, tạo ra tắc mạch. Cuối cùng, kim có đường kính lớn có thể được dùng để chọc hút trước khi tiêm filler, vì vậy rất nên sử dụng cannula/ kim 23G hoặc lớn hơn.
5.2. Chèn ép
Phương pháp phòng ngừa dễ dàng nhất là đè đường đi động mạch. Khi tiêm sống mũi, ta nên đè hai bên của động mạch sống mũi. Khi tiêm diện trên gốc mũi, ta nên đè đường đi của động mạch trên ròng rọc; khi tiêm trán, ta nên đè vùng hố trên ròng rọc và hố trên ổ mắt. Hai mạch máu này thông với nhau, nên chặn cả hai rất quan trọng (Hình 6.14 và 6.15).

5.3. Hướng tiêm
Hướng tiêm phải song song với động mạch và hướng từ gần đến xa. Khi hướng tiêm vuông góc với động mạch, xác suất xuyên thủng tăng lên. Và các động mạch có xu hướng nằm nông khi chúng chạy xa, do đó ít có khả năng đâm thủng ở vị trí xa.
Vì vậy, cần tuân thủ quy tắc này, nhưng ở một số nơi như tiêm diện trên gốc mũi, nên thực hiện theo hướng ngược lại và cần thận trọng hơn.
5.4. Epinephrine
Epinephrine gây co mạch, vì vậy có thể hữu ích để tránh tổn thương mạch máu. Nhưng nó cũng không thể phân biệt với dấu hiệu đầu tiên của tắc nghẽn mạch máu do chất filler là sự thay đổi tái nhạt màu da. Dùng epinephrine với lidocaine có các ưu điểm như ít đau, ít chảy máu và ít sưng.
5.5. Kỹ thuật tiêm Filler
Kỹ thuật tiêm mũi đơn và kỹ thuật tiêm theo đường có những ưu điểm và nhược điểm riêng. Kỹ thuật tiêm theo đường không thể tránh mạch máu khi mũi tiêm đầu tiên làm rách mạch máu. Vì vậy, kỹ thuật mũi đơn được ưa thích. Trong khi thực hiện kỹ thuật mũi đơn, chấn thương mạch máu phải luôn được đánh giá trước, và sau đó tiêm một khối lượng lớn vào một vị trí. Trong phương pháp này, cần có khoảng cách 5 giây giữa vết đâm và mũi tiêm để kiểm tra chảy máu. Khi không có chảy máu thì sẽ khá an toàn để tiêm. Quan trọng nhất, nên tiêm vào lớp vô mạch.
5.6. Tiêm nhẹ nhàng
Tiêm với áp lực tối thiểu là cực kì quan trọng. Để giảm áp lực, nên tiêm bằng kim có đường kính lớn và ống tiêm thể tích nhỏ. Dùng kim đường kính nhỏ giúp cải thiện độ chính xác của mũi tiêm, nhưng nó có nguy cơ tổn thương mạch máu. Tiêm nhẹ nhàng và êm hoàn toàn quan trọng.
5.7. Bệnh sử
Tiền căn phẫu thuật trước đó nên được kiểm tra vì hệ mạch máu thông thường đã thay đổi khi phẫu thuật. Ví dụ, nâng trán hoặc nâng mũi bằng ghép thanh độn sẽ làm biến dạng hệ mạch bình thường vì thanh độn và vỏ nang bao quanh. Ngoài ra, các tổn thương phẫu thuật trước đó không linh hoạt, và chất filler sẽ thêm áp lực làm tăng tổn thương mạch máu.
Đặc biệt, những bệnh nhân nâng mũi trước đây bị tổn thương động mạch trụ mũi phải cẩn thận khi tiêm filler.
5.8. Tiêm bằng cannula hoặc kim
Việc lựa chọn kim hoặc cannula luôn luôn gây tranh cãi nhưng nên được lựa chọn bằng cách xem xét ưu điểm và nhược điểm. Kim đường kính lớn (23G) được ưa thích, nhưng rất nhiều bác sĩ thích sử dụng cannula đường kính nhỏ. Ưu điểm và nhược điểm như sau:
Kim đường kính lớn tạo điều kiện đi tới lớp chính xác. Khi người tiêm biết các lớp giải phẫu, chắc chắn sẽ dễ dàng khi sử dụng kim đường kính lớn để xác định vị trí lớp chính xác. Nhưng kim có xu hướng làm hỏng mạch máu và khi di chuyển đầu kim như cannula, chấn thương mạch máu nhiều hơn và nhiều vết bầm tím có thể xảy ra. Vi cannula đầu cùn có ít khả năng chấn thương mạch máu, nhưng vì đầu cùn, nên rất khó xác định vị trí của đầu ở một lớp giải phẫu xác định.
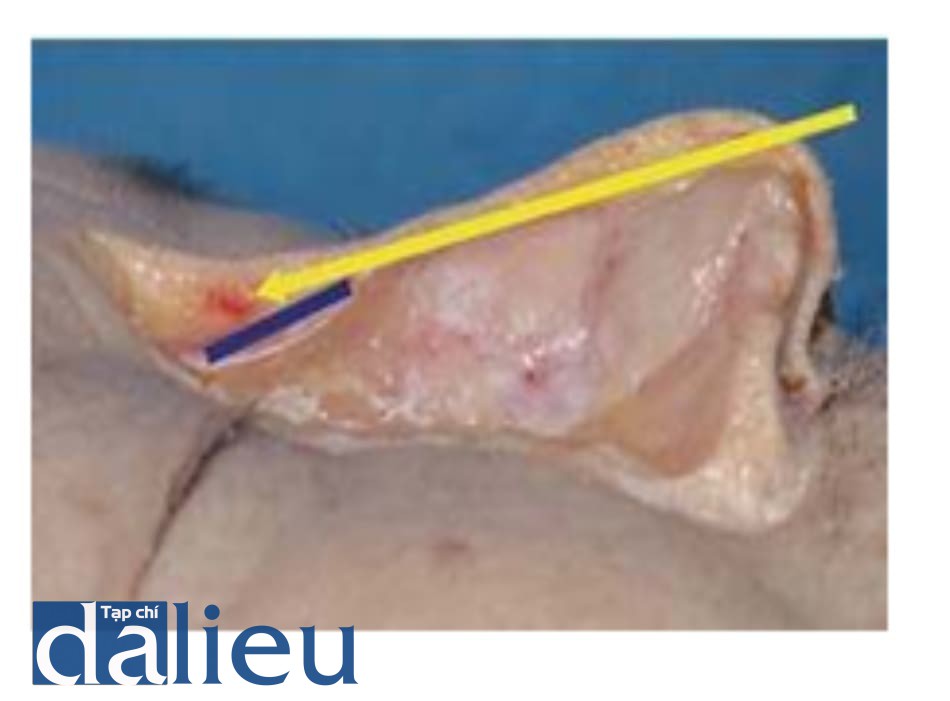
Một trong những lý do cho các biến chứng mắt của phẫu thuật nâng mũi là việc sử dụng cannula cùn tại điểm xâm nhập dưới bóng chóp mũi. Đầu của vi cannula cùn sẽ dài và linh hoạt, có thể khu trú ở lớp dưới da thay vì lớp trên màng xương. Và điều này có thể gây ra tắc động mạch sống mũi và gây mù mắt (Hình 6.16).
|
Do đó, kim 21G được ưa chuộng trong nâng mũi. Kim 21G không linh hoạt và có đường kính lớn, có thể được sử dụng để đi đến lớp chính xác. Tuy nhiên, nhiều bác sĩ ngại sử dụng kim này và sử dụng cannula thay thế nên được cảnh báo. Vi cannula cùn có thể linh hoạt và nằm tại lớp dưới da, do đó gây ra chấn thương động mạch sống mũi.
6. GIỚI THIỆU
- Park KH, Kim YK, Woo SJ, et Iatrogenic occlusion of the ophthalmic artery after cosmet- ic facial filler injections: a na- tional survey by the Korean Ret- ina Society. JAMA Ophthalmol. 2014;132(6):714–23.
- Peter S, Mennel Retinal branch artery occlusion follow- ing injection of hyaluronic acid (Restylane). Clin Exp Ophthal- mol. 2006;34(4):363–4.
- Kim YJ, Kim SS, Song WK, Lee SY, Yoon Ocular ischemia with hypotony after injection of hyaluronic acid gel. Oph- thalmic Plast Reconstr Surg. 2011;27(6):e152–5.
- Chen Y, Wang W, Li J, Yu Y, Li L, Lu Fundus artery oc- clusion caused by cosmetic facial injections. Chin Med J. 2014;127(8):1434–7.
- Kim SN, Byun DS, Park JH, et Panophthalmoplegia and vi- sion loss after cosmetic nasal dorsum injection. J Clin Neuros- ci. 2014;21(4):678–80.
- Carle MV, Roe R, Novack R, Boyer Cosmetic facial fill- ers and severe vision loss. JAMA Ophthalmol. 2014;132(5):637– 9.
- Park SW, Woo SJ, Park KH, Huh JW, Jung C, Kwon OK. Iatrogenic retinal artery occlusion
caused by cosmetic facial fill- er injections. Am J Ophthalmol. 2012;154(4):653–662.e1.
- Kwon SG, Hong JW, Roh TS, Kim YS, Rah DK, Kim SS. Isch- emic oculomotor nerve palsy and skin necrosis caused by vascular embolization after hy- aluronic acid filler injection: a case Ann Plast Surg. 2013;71(4):333–4.
- Kim EG, Eom TK, Kang SJ. Se- vere visual loss and cerebral in- farction after injection of hyal- uronic acid gel. J Craniofac Surg. 2014;25(2):684–6.
- He MS, Sheu MM, Huang ZL, Tsai CH, Tsai Sudden bilater- al vision loss and brain infarction following cosmetic hyaluronic acid injection. JAMA Ophthal- mol. 2013;131(9):1234–5.
- Zhu GZ, Sun ZS, Liao WX, et Efficacy of retrobulbar hyalu- ronidase injection for vision loss resulting from hyaluronic acid filler embolization. Aesthet Surg J. 2017;38(1):12–22.
- Chesnut Restoration of visual loss with retrobulbar hy- aluronidase injection after hyal- uronic acid filler. Dermatol Surg. 2018;44(3):435–7.
- Nonomura S, Oshitari T, Mi- ura G, Chiba A, Yamamoto S. A case of ophthalmic artery occlu- sion following injection of hyal- uronic acid into the glabellar area. Nippon Ganka Gakkai Zasshi. 2014;118(9):783–7.
- Hu XZ, Hu JY, Wu PS, Yu SB, Kikkawa DO, Lu Posterior ciliary artery occlusion caused by hyaluronic acid injections into the forehead: a case re- port. Medicine (Baltimore). 2016;95(11):e3124.
- Lee WS, Yoon WT, Choi YJ, Park Multiple cerebral in- farctions with neurological symptoms and ophthalmic ar- tery occlusion after filler injec- tion. J Korean Ophthalmol Soc. 2015;56(2):285–90.
- Bae IH, Kim MS, Choi H, Na CH, Shin BS. Ischemic oculomo- tor nerve palsy due to hyaluron- ic acid filler injection. J Cosmet 2018;17:1016.
- Ramesh S, Fiaschetti D, Gold- berg Orbital and ocular ischemic syndrome with blind- ness after facial filler injection. Ophthalmic Plast Reconstr Surg. 2018;34:e108–10.
- Schelke LW, Fick M, van Rijn LJ, Decates T, Velthuis PJ, Niessen
- Unilateral blindness following a non-surgical rhinoplasty with filler. Ned Tijdschr Geneeskd. 2017;161(0):D1246.
- Lee JI, Kang SJ, Sun H. Skin necrosis with oculomotor nerve palsy due to a hyaluronic acid filler injection. Arch Plast Surg. 2017;44(4):340–3.
- Chen W, Wu L, Jian XL, et al. Retinal branch artery emboliza- tion following hyaluronic acid injection: a case report. Aesthet Surg 2016;36(7):NP219–24.
- Lin YC, Chen WC, Liao WC, Hsia Central retinal artery occlusion and brain infarctions after nasal filler injection. QJM. 2015;108(9):731–2.
- Kim YJ, Choi Bilater- al blindness after filler in- jection. Plast Reconstr Surg. 2013;131(2):298e–9e.
- Sung MS, Kim HG, Woo KI, Kim Ocular ischemia and ischemic oculomotor nerve pal- sy after vascular embolization of injectable calcium hydrox- ylapatite filler. Ophthalmic Plast Reconstr Surg. 2010;26(4):289– 91.
- Hsiao SF, Huang YH. Partial vision recovery after iatrogen- ic retinal artery occlusion. BMC 2014;14:120.
- Chou CC, Chen HH, Tsai YY, Li YL, Lin HJ. Choroid vascular occlusion and ischemic optic neuropathy after facial calcium hydroxyapatite injection- a case BMC Surg. 2015;15:21.
- Marumo Y, Hiraoka M, Hashimoto M, Ohguro H. Visual impairment by multiple vascu- lar embolization with hydroxy- apatite Orbit.2018;37(3):165–70.
- Sung WI, Tsai S, Chen Ocu- lar complications following cos- metic filler injection. JAMA Oph- thalmol. 2018;136(5):e180716.
- Roberts SA, Arthurs Severe visual loss and orbit- al infarction following perior- bital aesthetic poly-(L)-lactic acid (PLLA) injection. Oph- thalmic Plast Reconstr Surg. 2012;28(3):e68–70.
- Chen YH, Tsai YJ, Chao AN, Huang YS, Kao Visual field defect after facial rejuvenation with botulinum toxin type A and polyacrylamide hydrogel injection. Plast Reconstr Surg. 2010;126(5):249e–50e.
- Silva MT, Curi Blind- ness and total ophthalmople- gia after aesthetic polymeth- ylmethacrylate injection: case report. Arq Neuropsiquiatr. 2004;62(3B):873–4.
- Kubota T, Hirose H. Perma- nent loss of vision following cos- metic rhinoplastic surgery. Jpn J 2005;49(6):535–6.
Tham khảo thêm một số bài viết cùng chủ đề