Bài viết Các biến chứng sau điều trị làm đầy da là gì và cách xử trí như nào? được biên dịch từ Sách “HƯỚNG DẪN THỰC HÀNH: QUY TRÌNH LÀM ĐẦY DA” của tác giả Rebecca Small và Dalano Hoang.
Bệnh ban đỏ tạm thời, sưng, đau, và bầm tím được dự kiến với các phương pháp điều trị làm đầy da, và được coi là một phần của việc theo dõi hàng ngày hơn là các tác dụng phụ. Những vấn đề và đề xuất quản lý này được xem xét trong phần Tiếp theo và Quản lý phần Giới thiệu và các Khái niệm nền tảng.
Mỗi sản phẩm chất làm đầy da có tác dụng phụ cụ thể và các biến chứng liên quan đến việc sử dụng chúng. Phần sau tập trung vào các biến chứng được thấy với axit hyaluronic (HA) và calcium hydroxylapatite (CaHA), liên quan đến các sản phẩm làm đầy da khác, có tiểu sử an toàn tương đối tốt. Các biến chứng liên quan đến sản phẩm nghiêm trọng như phản ứng u hạt là cực kỳ hiếm gặp với chất độn da tạm thời như vậy, và thường được báo cáo với chất độn da vĩnh viễn như silicon, polymethyl methacrylate (ArteFill®), và một số chất làm đầy bán vĩnh viễn nhất định như axit poly-L-lactic (Sculptra®).
1. Các biến chứng
- Bầm tím rộng hoặc đôi khi khi tụ máu
- Sự nhấp nhô của chất làm đầy có thể nhìn hoặc sờ thấy
- Bất đối xứng, quá mức hoặc thiếu cân đối
- Không thể đoán trước thời gian duy trì của chất làm đầy, có ngắn hơn hoặc dài hơn dự đoán
- Hiệu ứng Tyndall (đổi màu xanh)
- Sự di chuyển hoặc đùn của chất làm đầy
- Vết sưng kéo dài hoặc nặng
- Ban đỏ kéo dài
- Tăng sắc tố mô và khả năng giảm sắc tố hiếm gặp
- Nhiễm trùng (ví dụ, kích thích bệnh giộp da hoặc Zô na, nhiễm khuẩn)
- Mụn nhọt, u nang, và nốt sần
- U hạt
- U gai sừng
- Thiếu máu mô và hoại tử da
- Mù
- Phản ứng dị ứng quá nhạy cảm (ví dụ: nổi mề đay, phù mạch và khả năng kiểm soát phản vệ)
- Sẹo
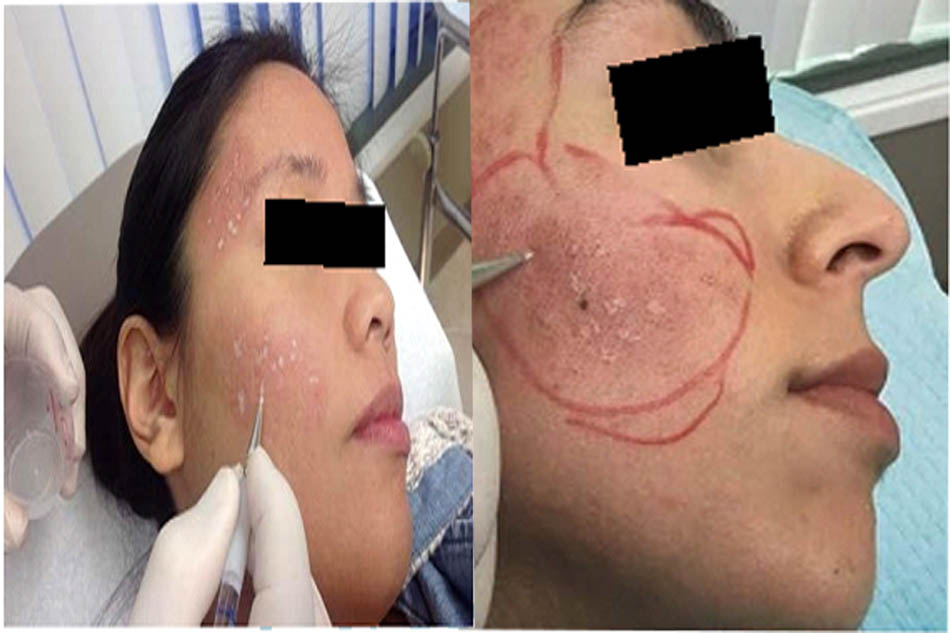
Bầm tím rộng (Hình 1) có thể xảy ra khi chất làm đầy da được tiêm vào một khu vực rộng lớn, khi phương pháp hình Quạt hoặc tiêm chéo rộng được thực hiện, hoặc nếu một mạch máu lớn bị vỡ. Nó xảy ra thường xuyên nhất ở những bệnh nhân dùng thuốc chống viêm như acid acetylsalicylic (Aspirin). Chảy máu ngoài mạch có thể di chuyển đến các khu vực phụ thuộc, được nhìn thấy vài ngày sau vết bầm đầu tiên. Việc sử dụng kim tiêm nhỏ với kỹ thuật tiêm nhẹ nhàng, và tránh các loại thuốc chống viêm và các loại thuốc khác có tác dụng chống đông trước khi làm thủ thuật, có thể giúp giảm vết thâm tím. Bầm tím có thể ngụy trang bằng trang điểm. Xem phần Tiếp theo và Quản lý trong phần Giới thiệu và các Khái niệm nền tảng để biếtthêm thông tin về bầm tím và kiểm soát nó.
Sự mấp mô của chất làm đầy được thấy tại thời điểm, hoặc ngay sau khi điều trị, là một biến chứng liên quan đến kỹ thuật tiêm và liều lượng. Nó thường được gây ra bởi vị trí của chất làm đầy quá bề ngoài hoặc không đồng đều. Các chất làm đầy da với sự hỗ trợ cấu trúc nhiều hơn, chẳng hạn như CaHA, có nhiều khả năng gây ra sự gập ghềnh hơn các chất làm đầy da mỏng hơn, dễ dát mỏng hơn như HA. Sự mấp mô và các khu vực quá mức giải quyết như lượng chất làm đầy giảm bớt. Nếu bệnh nhân bị đau, những bộ chất làm đầy này thường có thể được chỉnh sửa với sự nén mạnh mẽ của người trị liệu (xem Nguyên Tắc Tiêm Chung trong phần Giới Thiệu và các Khái Niệm Nền Tảng). Nén có thể dẫn đến bầm tím, và gây tê tại chỗ có thể được yêu cầu tại thời điểm nén chất làm đầy để tạo sự thoải mái cho bệnh nhân. Sự cắt bớt phần lớn các chất làm đầy với một con dao và biểu hiện sản phẩm cũng đã được báo cáo. Ngày càng có nhiều nhà cung cấp sử dụng hyaluronidase (5-20 đơn vị ban đầu) để điều chỉnh các chất HA cũng như điều trị các biến chứng HA khác như tổn thương mạch máu (xem phần Hyaluronidase sau).
Bất đối xứng và thiếu hiệu quả từ lượng tiêm không cân bằng hoặc tiêm quá ít chất làm đầy da. Những biến chứng này có thể xảy ra với bệnh nhân có biểu hiện sưng ngắn trong khi điều trị làm đầy da; tuy nhiên, chúng thường liên quan đến kỹ năng và kinh nghiệm của những người tiêm. Thêm chất làm đầy có thể cần thiết cho việc điều chỉnh và điều quan trọng là phải thảo luận về khả năng này với bệnh nhân trước khi điều trị làm đầy da ban đầu do chi phí liên quan đến thủ tục không được dự kiến trước này.
Thời gian tồn tại của chất làm đây da có thể không thể dự đoán được, ngắn hơn hoặc dài hơn so với dự đoán, và có thể thay đổi theo thời hạn được FDA phê chuẩn của sản phẩm làm đầy da. Thời gian tồn tại trong mô có xu hướng giảm với lượng tiêm nhỏ, khu vực điều trị di động cao, và ở những bệnh nhân có sự trao đổi chất cao.
Hiệu ứng Tyndall, được xem là sự đổi màu xanh trên da, có thể xảy ra với vị trí bề mặt của HA ở những vùng da mỏng, chẳng hạn như rãnh dưới mắt. Các khu vực có hiệu ứng Tyndall có thể được quản lý bằng cách nén, tiêm hyaluronidase hoặc điều trị bằng laser Q-switched 1064 nm.
Di chuyển chất độn da có thể thực hiện với dịch vụ mát-xa tích cực sau phẫu thuật. Do đó, nên chỉ dẫn cho bệnh nhân tránh sờ vào vùng điều trị. Sự đùn có thể xảy ra ngay sau khi điều trị từ một vị trí tiêm kim.

Sưng kéo dài có thể được nhìn thấy trong tối đa 4 tuần sau khi điều trị ở một số bệnh nhân, không kèm theo sự chảy xệ, đau hoặc sưng. Vết sưng thường nhỏ nhưng rõ rệt. Vết sưng kéo dài phổ biến hơn nếu vết thâm tím xảy ra khi điều trị. Các thuốc kháng histamine dạng uống và cứng (ví dụ: cetirizine 10 mg, một viên mỗi ngày) có thể được sử dụng cho đến khi hết sưng (xem phần Chăm sóc sau điều trị trong phần Giới thiệu và các Khái niệm nền tảng). Trong trường hợp hiếm hoi của các phản ứng quá mẫn nặng và dị ứng, chẳng hạn như nổi mề đay và phù mạch, tiêm bắp steroid (dexamethasone 8 mg) tiếp theo là uống steroid (prednisone 60 mg mỗi ngày giảm dần trong 1-2 tuần) có thể cần thiết.
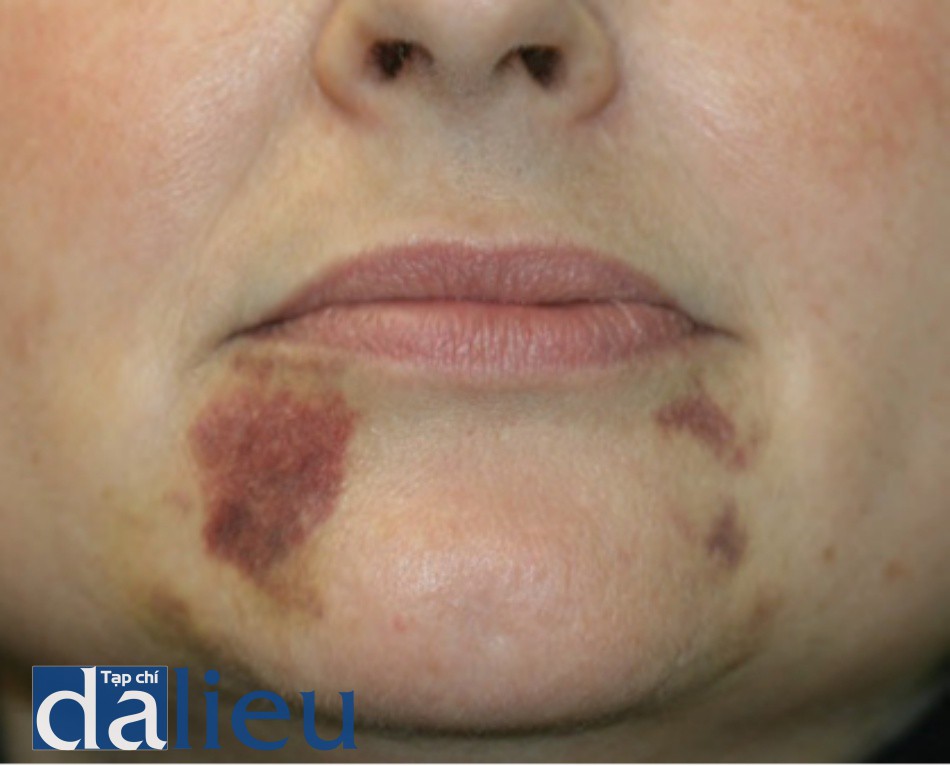
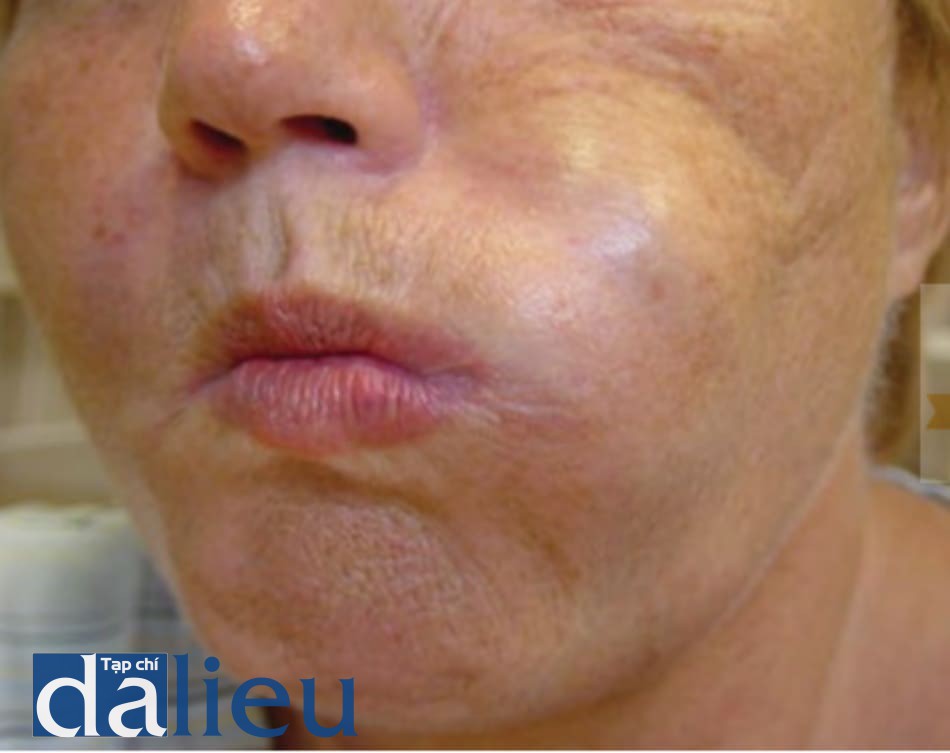
Ban đỏ kéo dài mà không có dấu hiệu khác của đau, chảy xệ, da gồ ghề, hoặc sưng, có thể được xem là sự đè lên nhau của nhiều mạch vùng điều trị làm đầy da (Hình 2 và 3). Laser hoặc thiết bị ánh sáng xung cường độ cao cụ thể để giảm mạch máu

™, một chất độn collagen bán vĩnh viễn).

có thể có hiệu quả trong việc giảm ban đỏ. Ban đỏ kéo dài có thể kích thích tăng sắc tố sau viêm, có thể điều trị bằng các sản phẩm làm sáng da tại chỗ như hydroquinone.
Nhiễm trùng, như tái phát chứng giộp ra hoặc Zô na có thể xảy ra, và có thể được ngăn ngừa bằng thuốc kháng virus dự phòng (valacyclovir 500 mg, một viên hai lần mỗi ngày, uống 2 ngày trước khi điều trị và 3 ngày sau điều trị). Bất cứ lúc nào lớp ngoài da bị nhiễm khuẩn hoặc nhiễm nấm là có thể. Xử lý trước khu vực tiêm đầy đủ có thể làm giảm nguy cơ lây nhiễm da với mầm bệnh. Miệng chứa rất nhiều vi khuẩn và đảm bảo rằng kim được thay giữa tiêm môi và tiêm da khác cũng có thể giúp giảm nguy cơ nhiễm trùng.
Ban đỏ, mụn mềm, và nốt sần được coi là các trường hợp nhiễm khuẩn (Hình 4). Chúng có thể xảy ra ngay lập tức sau khi điều trị hoặc có thể bị trì hoãn đến một năm hoặc lâu hơn. Kiểm soát thường bao gồm một khóa học 6 tuần về kháng sinh với macrolid (ví dụ: clarithromycin 500 mg, một viên hai lần mỗi ngày) hoặc một tetracycline (ví dụ: minocycline 100 mg, một viên hai lần mỗi ngày). Các nốt sần sùi được rạch ra, hút ra và nuôi cấy trước khi bắt đầu dùng kháng sinh. Hyaluronidase có thể được tiêm vào vùng nốt ban đỏ nếu sử dụng chất làm đầy da HA. Có bằng chứng mới cho thấy các nốt u ban đỏ khởi phát muộn có thể là do màng sinh học, là các tập hợp vi sinh vật trong các lớp phủ bảo vệ dính có thể bám dính vào các cơ quan ngoài cơ thể. Các màng sinh học có thể khó nắm bắt với các phương pháp nuôi dưỡng tiêu chuẩn và có khả năng kháng thuốc kháng sinh cao. Chúng xử lý một khi chất làm đầy phần ngoài da đã biến mất. Các nốt mềm ban đầu khởi phát muộn được điều trị như trên, và giới thiệu đến một bác sĩ phẫu thuật thẩm mỹ có thể cần thiết cho việc cắt bỏ nếu nốt không thể xử lý được.
U hạt là một biến chứng trì hoãn thường xuất hiện dưới dạng các nốt mềm có hoặc không dị thường, xuất hiện 2 năm sau điều trị. Chúng phổ biến hơn với chất làm đầy da vĩnh viễn (Hình 5) và các chất làm đầy bán vĩnh viễn nhất định. Một số u hạt tự hết, trong khi những người khác yêu cầu tiêm steroid hoặc cắt bỏ phần thương tổn và tư vấn cho việc quản lý được khuyến cáo nếu tổn thương này bị nghi ngờ. Một số sản phẩm làm đầy da nhất định có tỷ lệ mắc bệnh u hạt và các nhà cung cấp có thể cần

cẩn thận cân nhắc rủi ro để tăng tỷ lệ có lợi khi xem xét việc sử dụng chúng. Sculptra, ví dụ, có tỷ lệ mắc u hạt báo cáo cao tới 13% (Hình 6).
U gai sừng, là khối u biểu mô lành tính, có thể phát sinh do phản ứng với chấn thương và đã được báo cáo sau điều trị làm đầy da (Hình 7). Những tổn thương này có thể là khó khăn để điều trị và bạn nên tìm kiếm sự tư vấn về kiểm soát nếu các tổn thương hiếm gặp này phát sinh.

L. Baumann, M.D.).
Thiếu máu cục bộ mô, hoặc giảm lượng máu cung cấp cho mô, là một biến chứng nghiêm trọng có khả năng gây hoại tử mô (Hình 8). Lưu lượng máu bị xâm nhập vào vùng điều trị có thể là do mô thừa với chất làm đầy da hoặc tiêm vào mạch máu. Thiếu máu cục bộ thường xuất hiện như một mô hình lưới có thể xâm nhập hoặc bạc trắng của vùng bị ảnh hưởng, có hoặc không kèm theo đau. Nó có thể được nhìn thấy tại thời điểm tiêm làm đầy da, hoặc bị trì hoãn và đã được báo cáo lên đến 6 giờ sau khi điều trị. Các khu vực có nguy cơ cao cho sự tổn thương mạch máu bao gồm, nhưng không giới hạn, những điều sau đây:
Ấn đường. Tắc mạch máu của động mạch trên ổ mắt đã được báo cáo. Ngoài ra, đây là một khu vực đầu nguồn với lưu thông máu hạn chế và dễ bị tổn thương mạch máu do mô thừa với chất làm đầy da. Mù do tắc động mạch võng mạc đã được báo cáo với với việc điều trị làm đầy da ở khu vực này.
Cánh mũi. Cánh mũi và đầu mũi chủ yếu được cung cấp bởi động mạch mũi bên. Sự hoại tử của cánh mũi đã được báo cáo với phương pháp điều trị làm đầy da của nếp gấp mũi – má.
Nếp gấp – môi hàm ngoài. Khu vực này có nguy cơ bị thiếu máu cục bộ và hoại tử do làm đầy mô với chất độn da hơn là tiêm vào mạch máu.

Các thân của môi. Các động mạch nằm sâu vào niêm mạc trong môi và có nguy cơ nguy hiểm cho việc tiêm chất làm đầy vào trong mạch dưới da.
Thiếu máu cục bộ được kiếm soát khẩn cấp vì nó có thể tiến triển nhanh chóng đến hoại tử mô. Nếu thiếu máu cục bộ xảy ra sau đây được khuyến cáo như là một phần của sự kiểm soát:
- Ngừng tiêm ngay lập tức.
- Cố gắng tái phân bố mạch bằng cách xoa bóp chặt và mạnh các mô thiếu máu cục bộ.
- Sử dụng gói nhiệt.
- Dùng 2 viên aspirin có thể nhai 325
- Sử dụng thuốc giãn mạch, chẳng hạn như thuốc mỡ nitroglycerine (Nitro-Bid® 2% khoảng 1 inch) bao bọc bởi ni lông vào vùng bị ảnh hưởng. Nitroglycerine có thể làm giảm huyết áp và các dấu hiệu quan trọng có thể cần được theo dõi.
- Nếu sử dụng chất làm đầy da HA, thực hiện xét nghiệm da hyaluronidase và nếu sau 5 phút, tiêm 30-50 đơn vị hyaluronidase vào vùng điều trị và dọc theo mạch máu trong vùng điều trị (xem phần Hyaluronidase sau).
- Bạn có thể liên hệ với phòng cấp cứu tại địa phương và / hoặc bác sĩ phẫu thuật ở địa phương nếu thiếu máu cục bộ không nhanh chóng được giải quyết.
Có thể hữu ích khi có tập hợp các nguồn cung cấp để điều trị thiếu máu cục bộ trong một bộ tắc mạch máu khẩn cấp (xem phần Giới thiệu và các khái niệm nền tảng, Hình 16). Tất cả các bước được liệt kê trước đó có thể không được yêu cầu cho mọi trường hợp thiếu máu cục bộ. Ví dụ, thiếu máu mô khu vực nếp gấp môi – hàm dưới, thường là do mô thừa, thường giải quyết bằng cách ngừng tiêm và xoa bóp. Tuy nhiên, thiếu máu cục bộ của cánh mũi, có nhiều khả năng là tắc mạch máu, có thể yêu cầu tất cả các bước trên để đạt được sự tuần hoàn mạch máu. Theo dõi vùng thiếu máu cục bộ và theo dõi sát sao được đề xuất. Nếu xảy ra trường hợp thiếu máu cục bộ, hãy thay đổi chất làm đầy da của bệnh nhân hướng dẫn chăm sóc tại nhà để tránh đông khu vực bị tổn thương mạch máu. Sự hoại tử có thể được trông thấy một vài ngày đến vài tuần sau một sự thiếu máu cục bộ. Da không nguyên vẹn được điều trị bằng cách chăm sóc độ ẩm vết thương bằng cách sử dụng thuốc mỡ kháng sinh cho đến khi lành.
Phòng ngừa tiêm trong mạch máu có thể gây khó khăn với chất làm đầy da. Do tính nhớt của chất làm đầy da và kim khổ nhỏ được sử dụng để tiêm, nguyện vọng trước khi tiêm để đảm bảo mạch máu chưa được thăm dò là không khả thi với các thủ tục làm đầy da. Ngoài ra, máu “Đi ngược” trong trung tâm kim cũng không được nhìn thấy nếu một mạch máu vô tình được thông với chất làm đầy da. Áp lực pit tông nhẹ nhàng, giữ cho kim di chuyển trong quá trình bơm làm đầy da và sử dụng lượng chất bảo quản da thận trọng để điều trị có thể làm giảm nguy cơ thiếu máu cục bộ do tiêm tĩnh mạch hoặc tràn mô.
Sẹo hiếm gặp với phương pháp điều trị làm đầy da, nhưng có thể xảy ra với bất kỳ sự tiêm nào, đặc biệt nếu việc điều trị phức tạp do nhiễm trùng. Bệnh nhân có tiền sử bị phản ứng quá mức như sẹo phì đại và sẹo trâu có nguy cơ gia tăng. Các lần tiêm thực hiện với kim tiêm khổ rất lớn, chẳng hạn như những người được tiêm chất làm đầy da tự hủy, có thể được kết hợp với sẹo (Hình 9).

tham khảo thêm một số bài viết cùng chủ đề