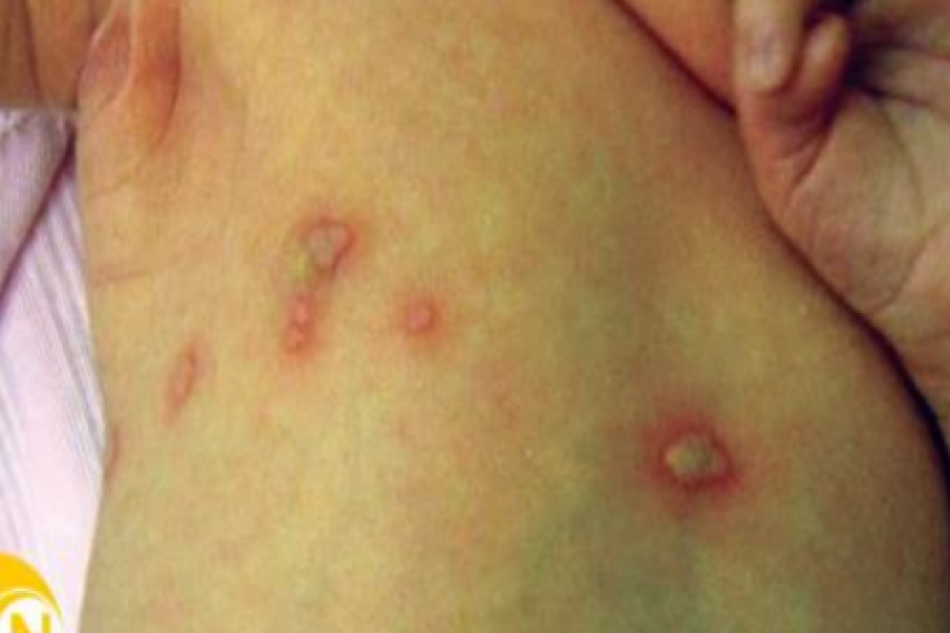
Viêm nang lông được coi là tình trạng da có tính chất gia đình, liên quan đến nhiễm trùng và viêm nang lông. Quá trình viêm này có thể dẫn đến các phản ứng của da, bao gồm phát ban sẩn, mụn mủ, ban dạng chàm, ngứa, PIH, và sẹo.
Trong nhiều thể của viêm nang lông (eosinophilic pustular folliculitis, folliculitis decalvans, herpetic folliculitis, and more), giả viêm nang lông (PFB) là 1 trong những tình trạng mà bác sĩ da liễu hay gặp và điều trị. Giống như tên gọi, PFB không phải là viêm nang lông thực sự bởi vì nguyên nhân gây bệnh không phải là vi sinh vật. Hơn nữa, tình trạng này xảy ra thường do lông mọc ngược, diễn ra khá phô biến ở người châu Phi- Mỹ. Nó cũng ảnh hưởng tới những chủng tộc khác, dẫn tới lông quăn dày như ở người Tây Ban Nha và Bồ Đào nha. Người da trắng cũng có thể bị ảnh hưởng. Ở những cá thể bị ảnh hưởng, lông có thể cong trước khi đi ra khỏi nang lông và mọc ở dưới thượng bì, từ đó gây phản ứng viêm.
PFB biểu hiện điển hình là các sẩn nhỏ, đỏ, nổi cao ở trung tâm nang lông, có thể bùng phát sau cạo lông. Ở nam giới, PFB thường xuất hiện ở những vùng tăng sản xuất bã nhờn, như má, quai hàm, cằm và cổ. Sau kì kinh, phụ nữ có thể xuất hiện PFB bởi vì sự thay đổi hormone làm tăng mọc lông ở mặt. Hơn nữa, PFB có thể tới những vùng có lông tơ (như cổ, ngực, lưng, tay và chân) ở cả 2 giới. Ngược lại, hiếm khi nhìn thấy viêm nang lông (hoặc mụn) ở vùng không có lông, không tiết dầu bởi vì những vùng này thiếu hoạt động của tuyến bã và lông trưởng thành. Hình 6.13 và 6.14 cho thấy bệnh nhân có PFB.
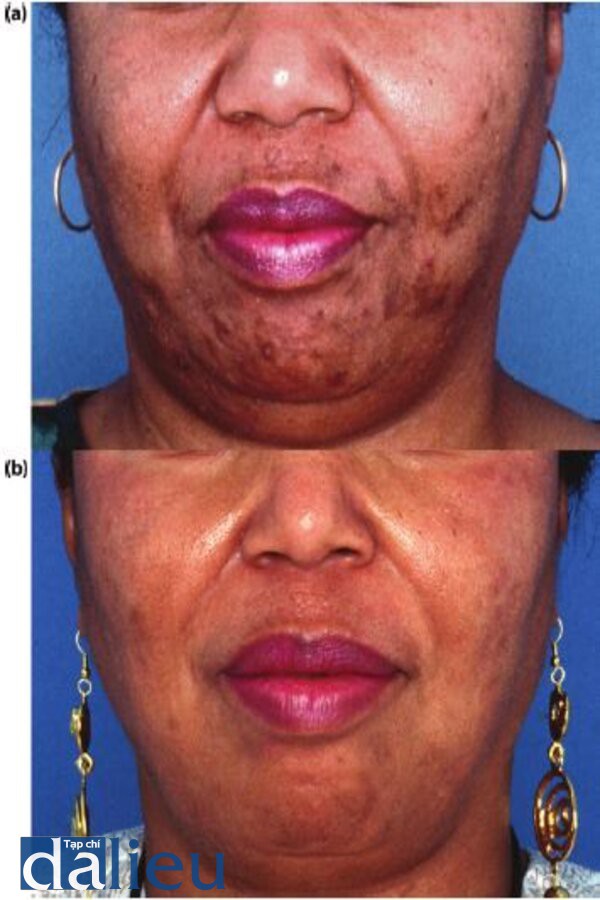
Hình 6.13 (a) Bệnh nhân có phân loại da đen ( trung bình), dày và dầu. Cô ấy được chuẩn đoán là viêm nang lông giả, sẹo sớm do da bị trầy xước và nhổ lông bằng nhíp, và tăng sắc tố sau viêm nặng, (b) 5 tháng sau. Bệnh nhân được thực hiện “Phục hồi sức khỏe làn da có HQ” tập trung vào sửa chữa, tẩy da chết , blending (tretinoin và HQ), ổn định tế bào hắc tố thượng bì và trị mụn. Cô ấy dùng isotretinoin 20mg/ ngày, đồng thời với thuốc thoa.
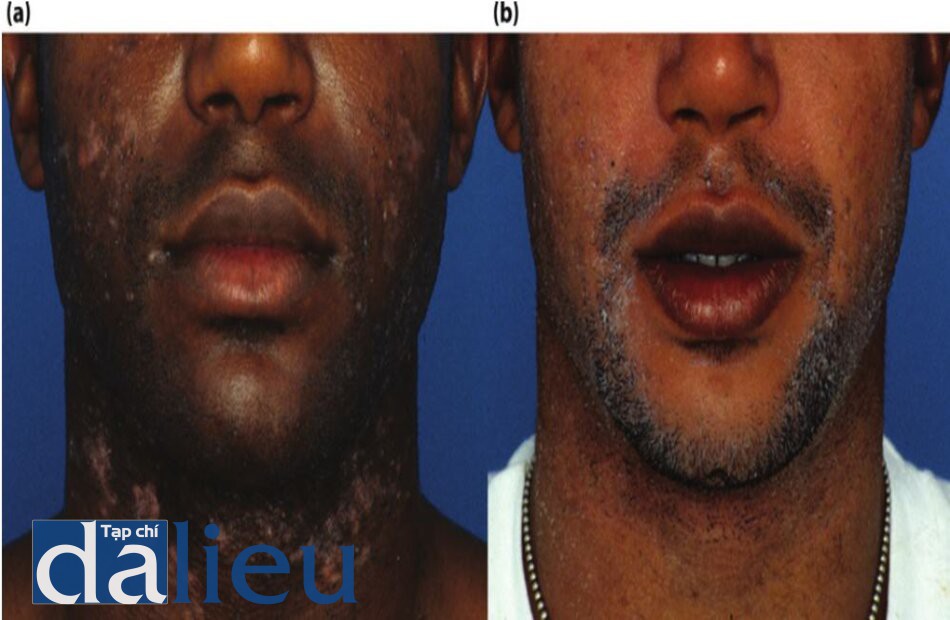
Hình 6.14 (a) Bệnh nhân được phân loại da đen( trung bình), dày trung bình và dầu. Anh ấy được chuẩn đoán viêm nang lông giả (PFB), mụn viêm, tăng sắc tố và giảm sắc tố sau triệt lông bằng laser, (b) Sau khi hoàn thành điều trị. Bệnh nhân được làm — HQ- based zo medícalll và đirợc nhổ lông quặm. Anh ấy cũng được điều trị với isotretinoin, 20 mg/day, trong 5 tháng. Chú ý tới sự hồi phục màu sắc da bình thường và sự biến mất của cả mụn và PFB.
Nguyên nhân của giả viêm nang lông
Nguyên nhân của viêm nang lông là nhiễm trùng, bít tắc, kích ứng từ các bệnh da khác như lupus đỏ mạn tính và lichen phẳng. Trong PFB, cạo lông gần, cũng như nhổ và giật lông bằng nhíp, có thể làm cho sợi lông cong ở thân nhưng nhọn đầu, và khi chúng mọc, sẽ quay lại trong lớp bì (đôi khi xung quanh thượng bì). Đặc biệt, khi sử dụng dao cạo lưỡi đôi, lưỡi dao thứ nhất sẽ đẩy những sợi lông nhỏ ra khỏi nang lông. Lưỡi dao thứ 2 sẽ cắt chúng, nhưng sau đó những sợi lông sắc bén sẽ quay trở lại nang lông và mọc lên theo hướng cong. Điều tương tự xảy ra khi một người kéo căng da khi cạo để cạo gần hơn. Khi sợi lông mọc lên, sẽ xảy ra phản ứng của cơ thể với vật lạ, bao gồm viêm nang lông và phát ban giống mụn . Sau đó, tiến triển thành nhiễm trùng, hầu hết nhiễm khuẩn trong trường hợp này liên quan đến cạo lông hoặc đổ mồ hôi nhiều. Quá trình viêm sẽ làm phá hủy nang lông và dẫn đến hình thành sẹo,(bao gồm sẹo lồi và sẹo phì đại), rụng tóc và tăng sắc tố sau viêm.
Chuẩn đoán viêm giả nang lông
Việc chuẩn đoán PFB phụ thuộc vào biểu hiện lâm sàng, vị trí và kiểu tổn thương quan sát được về mặt này, các đặc điểm tổn thương của PFB có thể xuất hiện như đỏ, hồng ban hoặc sẩn tăng sắc tố ở vị trí nang lông. Thông thường, có thể nhìn thấy lông mọc ngược bên trong sẩn. Để đi tới gốc rễ của vấn đề, việc khai thác tiền sử bệnh nhân đã sử dụng bất cứ phương pháp cạo lông nào là cần thiết.
PFB và các thể khác của viêm nang lông đôi khi khó chuẩn đoán vì viêm nang lông thường xảy ra đồng thời với các tình trạng da khác và bệnh hệ thống. Ví dụ, thể viêm nang lông lây nhiễm hay gặp phổ biến ở bệnh nhân có suy giảm miễn dịch, chẳng hạn như béo phì hoặc viêm da cơ địa. Tương tự, quá trình viêm do tiết bã hoặc mụn thường làm nặng viêm nang lông, giải thích tại sao bệnh nhân thường có cả mụn và viêm nang lông. Tương tự như vậy, ở da đầu và ngực, viêm nang lông gần như luôn đi cùng viêm da tiết bã. Thêm nữa, viêm nang lông (và mụn) thường xảy ra khi có hội chứng hormone và sau khi sử dụng steroid.
Ngăn ngừa và điều trị viêm nang lông
Thông thường, cách tiếp cận tốt nhất là phòng ngừa PFB (Bảng 6.8).
Để phòng ngừa PFB khi cạo lông không ở vùng mặt (như ngực, nách, tay, chân), bệnh nhân nên làm những bước sau đây hằng ngày trước và sau 3 ngày cạo lông:
- Cọ rửa vùng cần làm( để giải phóng lông bị mắc kẹt)
- Thoa chất làm se khít sáng và tối ( đê kiểm soát dầu và vi khuẩn)
- Sử dụng công thức lột dịu nhẹ và phục hồi hàng rào bảo vệ da
Để điều trị sự bùng phát của PFB, hướng dẫn bệnh nhân làm theo Box 6.14. Để điều trị thành công PFB, đòi hỏi phải điều trị đồng thời các vấn đề đi kèm như mụn. Hơn nữa, viêm da tiết bã liên quan đến viêm nang lông ở vùng da đầu, bác sĩ có thể kê đơn các sản phẩm thoa thích hợp (bao gồm dầu gội ) và isotretinoin trong trường hợp nặng.

. Dày sừng nang lông
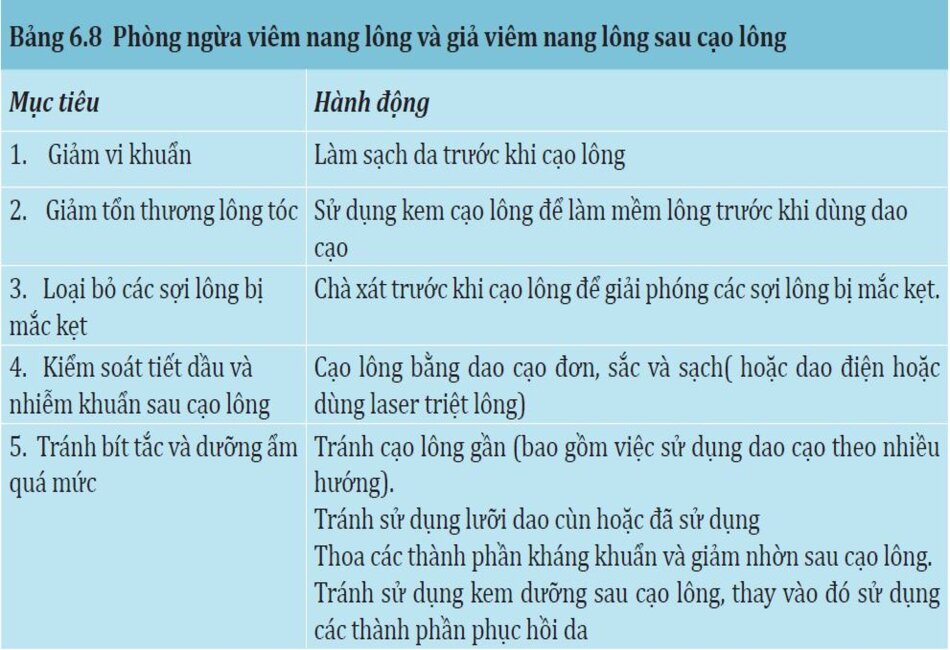
Dày sừng nang lông (KP) thường được gọi là “da gà” bởi vì vùng bị ảnh hưởng thường bị “nổi gai ốc” dai dẳng(Hình 6.15). KP thường biểu hiện thành nốt nhỏ tập trung thành mảng lớn (1 tới 3 mm), sẩn nhạt màu, che phủ nang lông. KP thường xuất hiện ở cánh tay và đùi, và thường biểu hiện ở tuổi 14-25. Nó cũng có thể lan rộng ra lưng trên, mông, và vai, và trong những trường hợp hiếm gặp, nó có thể có ở má với khoảng hồng ban và mảnh, thường nhìn thấy ở trẻ nhỏ và tuổi teen. Khoảng 50% số trẻ em và 40% số người lớn bị KP (nam và nữ ngang nhau). Bệnh được cho là di truyền trội trên nhiễm sắc thể thường.
KP là tình trạng da mạn tính, không thể chữa khỏi hoàn toàn, nhưng có thể kiểm soát bằng cách điều hòa bằng thuốc thoa. Mặc dù KP thường không có triệu chứng, nhưng bệnh nhân thường bị trầy da khi cố gắng loại bỏ chúng. Điền này khiến cho tình trạng này trầm trọng hơn và có nguy cơ làm không đều màu và để lại sẹo. Nếu như không điều trị, tình trạng này vẫn tồn tại và có thể mất dần vào cuối đời, mặc dù chúng có thể tái phát lại.
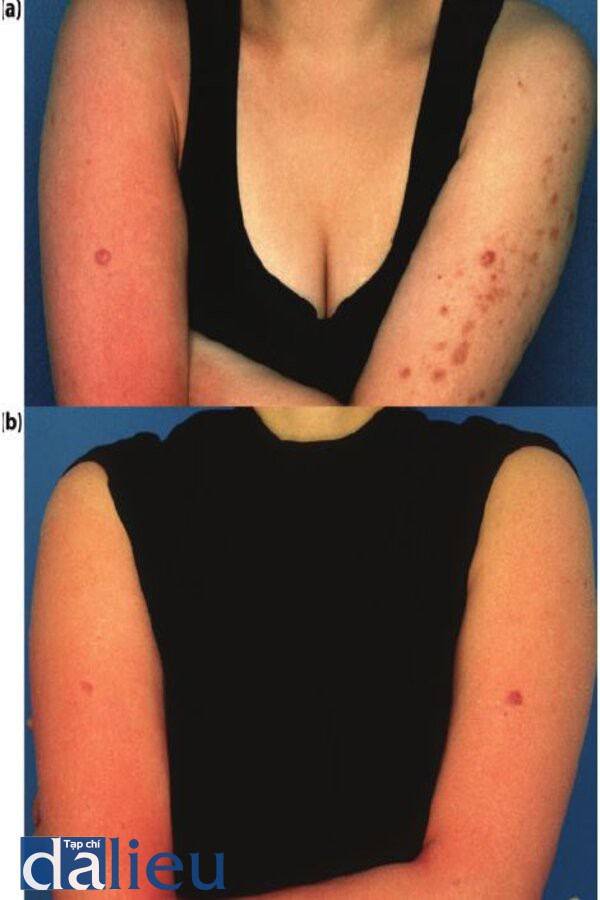
Hình 6.15 (a) Bệnh nhân được chuẩn đoán có dày sừng nang lông. Tay phải của cô ấy được điều trị tích cực với zo body renewal protocol gồm 1) Thoa peel trong suốt trong 3 giờ sau đó rửa vào buổi tối 2) Oraser Body Emulsion Plus lotion để đổi mới thượng bì vào buổi sáng và tối; và 3) Retamax (1% retinol) thoa buổi tối. tay trái của cô ấy không được điều trị. (b) 12 tuần sau điều trị với cùng liệu trình (cả cánh tay). Chú ý tới sự cải thiện của đỏ da, và kết cấu của tay được điều trị. Sau khi hoàn thành, bệnh nhân chỉ sử dụng Oraser Body Emulsion Plus, thoa sáng và tối.
Nguyên nhân của dày sừng nang lông
Không ai biết chính xác nguyên nhân của KP. Tuy nhiên, các chuyên gia đều tin rằng đó là kết quả của sự phối hợp giữa gen, khô da, da tăng nhạy cảm và chà xát. Những yếu tố thường gặp gây nên KP bao gồm những yếu tố sau:
- Tiếp tục chà xát da với quần áo chật và thô ráp (áo sơ mi, jeans)
- Tắm nước nóng quá mức
- Cọ rửa da quá mạnh (thường với xơ mướp)
Những yếu tố trên có thể kích thích tế bào sừng sản xuất quá mức và việc tích lũy quá nhiều tế bào sừng xung quanh miệng nang lông, tạo thành những nốt của KP. Cùng với tăng sừng, soi kính hiển vi cho thấy tổn thương có dày da nhẹ và bít tắc tại nang lông. Sự giãn rộng của các mạch máu nhỏ, nông cũng có thể xảy ra dẫn đến hiện tượng da đỏ. Thêm vào đó, những chấm đỏ hoặc nâu được hình thành bên dưới các tế bào sừng là do viêm nang lông.
Điều trị dày sừng nang lông
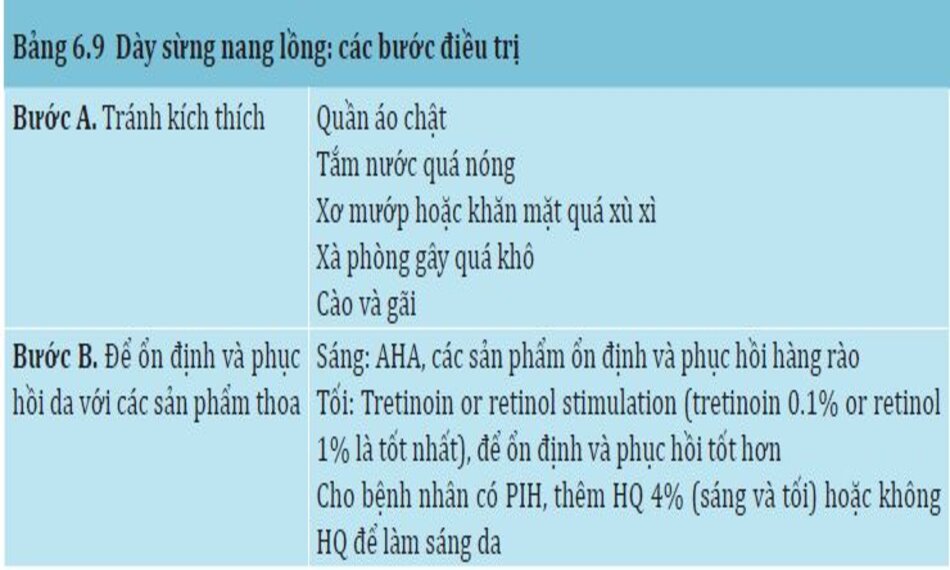
Giống như PFB, điều trị KP đòi hỏi bệnh nhân phải loại bỏ các yếu tố nguy cơ (Bảng 6.9, Bước A) bất cứ khi nào có thể và sử dụng thuốc thoa một cách cẩn thận (Bảng 6.9, bước B). Mục tiêu điều trị KP gồm làm mềm bề mặt lớp sừng, lấy đi lớp tế bào sừng tích tụ trên bề mặt da, và phục hồi lại quá trình sừng hóa bình thường, từ đó phục hồi lại chức năng hàng rào bảo vệ. ở những vùng này, dùng thuốc mạnh vào buổi sáng và kích thích tăng sinh vào buổi tối, những phản ứng của da( như hồng ban và bong da) sẽ xảy ra, bệnh nhân sẽ nhanh thấy sự cải thiện. Bằng việc đi theo những bước được mô tả ở đây, bệnh nhân sẽ thấy da trở về bình thường trong 2-3 KMCs (12 to 18 tuần), trong những trường hợp nặng, thực hiện thêm 1-2 lần peel hóa học sẽ đạt được kết quả mong muốn.
Nguồn tham khảo: The art of Skin Health Restoration and Rejuration
Biên dịch bởi: Tapchidalieu.com
Link bài viết: https://tapchidalieu.com/viem-nang-long-va-gia-viem-nang-long/