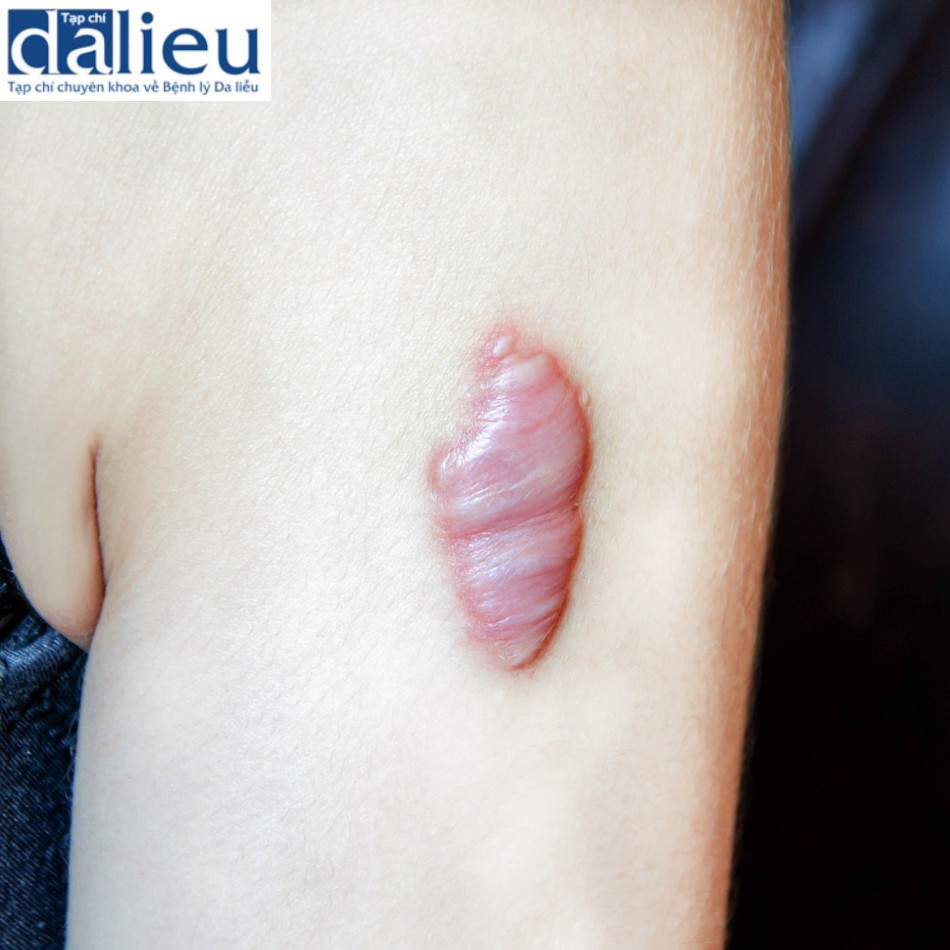
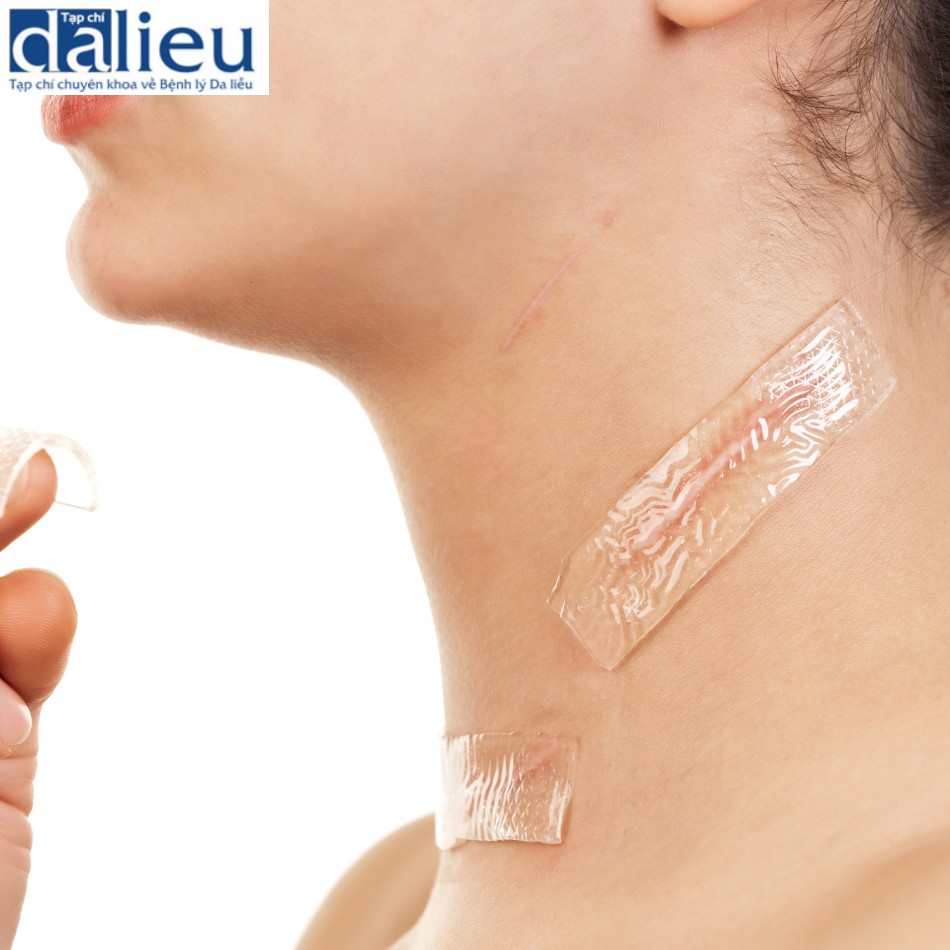
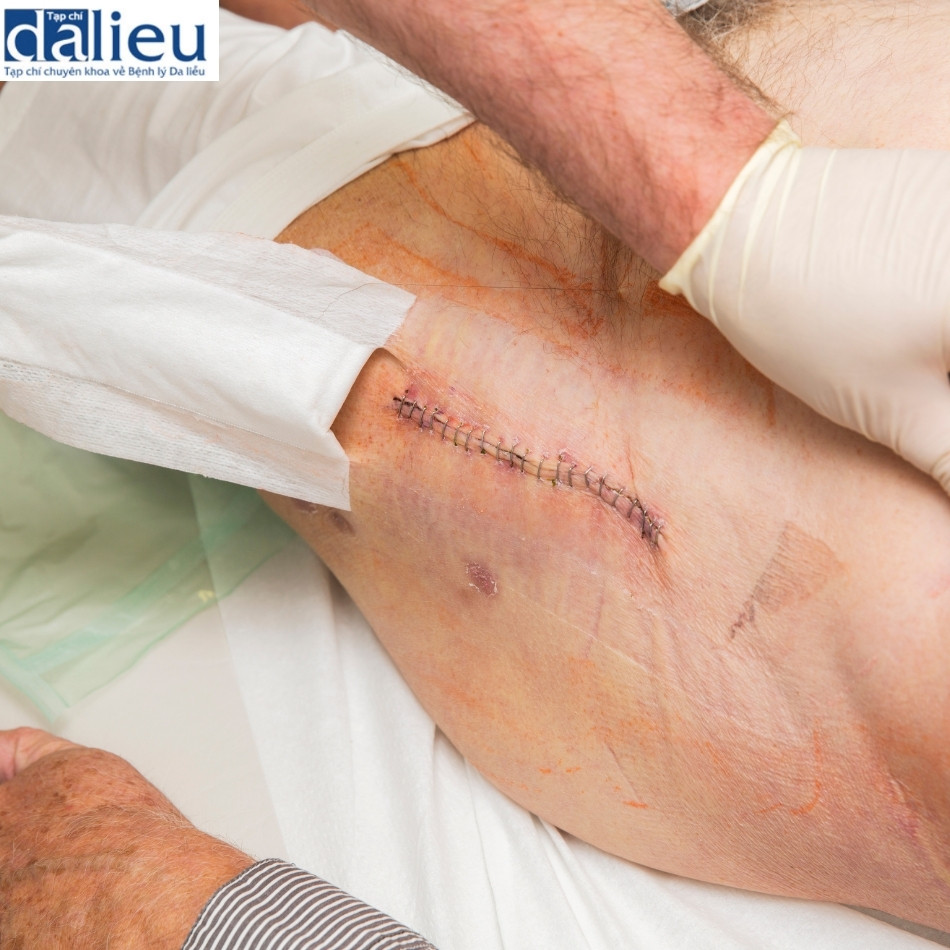
Vai trò của laser trong triệt lông
Cũng như giảm sắc tố, tẩy lông bằng ánh sáng dựa trên độ tương phản của sắc tố giữa nang lông và biểu bì (Box 12.4). Melanin là gốc mục tiêu, và sự khuếch tán nhiệt từ melanin trong tế bào đáy và có thể từ thân lông là cần thiết cho sự phá hủy nang lông. Tiêu diệt hoàn toàn lớp nhú hạ bì đảm bảo triệt lông vĩnh viễn. Mục đích điển hình cuối cùng là hoạt động của lông ở bề mặt và phù nê quanh nang lông (PFE). Tùy thuộc vào thời lượng xung, mật độ năng lượng, độ dày của lông và màu lông, các mức độ PFE khác nhau được quan sát. Xung dài hơn, sợi lông sáng mỏng hơn và mật độ năng lượng thấp hơn có liên quan đến việc giảm PFE. Trong những năm đầu giảm lông bằng laser, vĩnh viễn loại bỏ lông là mục tiêu điều trị. Tuy nhiên, khi lĩnh vực này phát triển, nên cũng đã phát triển về khả năng bền lâu và số lượng buổi điều trị cần thiết, kết quả điều trị không chỉ phụ thuộc vào độ dày và màu sắc của lông và các thông số laser mà còn trên khu vực giải phẫu cụ thể, mà còn phụ thuộc tuổi và giới tính của bệnh nhân. Dựa trên tài liệu đánh giá và kinh nghiệm lâm sàng, vùng bikini và vùng nách là những vùng có thể dự đoán thành công nhất cho giảm lông bằng laser. Các vùng khác được điều trị tốt là chân và tay. Lưng nam giới cho thấy nhiều kết quả khác nhau, với nhiều bệnh nhân yêu cầu duy trì điều trị ngay cả sau sáu buổi điều trị cách nhau từ 2 đến 3 tháng. Khuôn mặt của phụ nữ cho thấy sự thay đổi lớn nhất sau điều trị.

Nói chung, các thông số laser tối ưu để tẩy lông có mục tiêu có chọn lọc là hành lông trong khi vẫn bảo tồn biểu bì (Hình 12.7). Các xung ngắn hơn tạo ra đỉnh nhiệt độ cao hơn nhưng có thể dẫn đến hiện tượng bay hơi thân lông trong suốt quá trình xung sao cho phần sau của năng lượng xung không được áp dụng để làm nóng nang lông. Các xung dài hơn đã được chứng minh là tạo ra phạm vi tổn thương nhiệt còn sót lại lớn hơn; tuy nhiên, sự mật độ năng lượng phải lớn hơn nhiều để đạt được ngưỡng T (nhiệt độ cần thiết cho quá trình chết của tế bào nang lông), đặc biệt đối với những sợi lông mỏng và nhẹ hơn.
Một số lượng lớn các thiết bị đã được áp dụng trong việc tẩy lông bằng laser. Các laser ruby ban đầu đã được thay thế phần lớn bằng laser alexandrite xung dài, 810-nm diode, và laser Nd: YAG, cũng như IPL. Kích thước điểm lớn hơn đã được cho phép để có thời gian điều trị nhanh hơn (xác định bằng cm2 / s). Đánh giá về laser triệt lông và các cân nhắc cụ thể được tìm thấy trong ấn phẩm của Ross và các đồng nghiệp. Trọng tâm của việc tẩy lông bằng laser đã được tối ưu hóa sự làm nóng nang lông, nhưng các hiện tượng như kích thích tăng trưởng nghịch lý do laser gây ra (PLIGS) và các vùng giải phẫu kháng thuốc đã chuyển hướng xem xét sang sinh học về lông.
Khoảng thời gian tối ưu cho laser triệt lông đã được xác định dựa trên Mô hình toán học về chu kỳ lông. Mô hình cho thấy rằng các khoảng thời gian dài hơn được chỉ định cho các khu vực có giai đoạn ngừng phát triển lông dài hơn. Đối với các loại da I đến IV, IPL, laser alexandrite và 810-nm diode đều có thể được áp dụng với phạm vi an toàn hợp lý, trong đó khả năng triệt lông bằng laser ít hơn là gây tổn thương biểu bì. Đối với da loại V hoặc VI, laser 1,064-nm phù hợp với một phạm vi an toàn lớn hơn nhiều. Ngoài ra, ở những bệnh nhân rám nắng và ở những vùng có nồng độ melanin cao hơn (vùng mu), tia laser có bước sóng dài hơn có thể được sử dụng với ít nguy cơ gây tổn thương biểu bì hơn.

Dierickx c. Những cân nhắc lý thuyết khi triệt lông bằng laser. Dermatol Clin. 1999; 17 (2): 333-355, viii.)
Một số IPL có tính năng tay cầm với bộ lọc hoặc điều chế xung có thể thay đổi quang phổ phát xạ về phía tia hồng ngoại. Các tay cầm có thể được áp dụng an toàn trên hầu hết các loại da. Tuy nhiên, nếu chủ yếu điều trị cho bệnh nhân da sẫm màu, laser 1.064 nm là lựa chọn tốt đầu tiên. Bởi vì tia laser 1,064 nm cung cấp một tỷ lệ tuyệt vời giữa hành lông và nhiệt biểu bì, ngay cả với da sáng hơn, người ta gợi ý rằng tia laser 1,064 nm là tia laser đầu tiên lý tưởng đê tẩy lông bằng laser trong bất kỳ phương pháp nào, ngay cả với những bệnh nhân có da sáng hơn. Tuy nhiên, các tia laser Nd: YAG điểm lớn hơn có xu hướng đạt cực đại ở khoảng 70 J / cm2, mật độ năng lượng chứng tỏ không đủ khả năng phá hủy những sợi lông sáng hơn (từ vàng đến nâu cát). Các nghiên cứu đã khám phá việc phân phối tuần tự và đồng thời hai bước sóng (755 vả 1,064 nm) để tẩy lông bằng laser đối với một số bệnh nhân da sẫm màu và màu lông sáng hơn. Trong những trường hợp này, hỗn hợp 80/20 của 1,064 đến 755 nm đạt được sự kết hợp tối ưu giữa triệt lông, bảo vệ biểu bì và khả năng chịu đau. Đặc điểm của laser được sử dụng để tẩy lông được hiển thị trong Box 12.5.

PLIGS đã trở thành một vấn đề lớn, đặc biệt là ở các vùng da mặt của phụ nữ (Hình 12,8). Hầu hết các trường hợp này xảy ra khi lông mỏng hơn ở má, vùng cổ và vùng da bị cháy nắng đã được điều trị. Trong một số trường hợp, ngay cả những khu vực liền kề khu vực được điều trị đã mọc nhiều lông hơn, điều này cho thấy rằng sự tán xạ ánh sáng dưới bề mặt với độ lưu huỳnh thấp hơn có thể kích thích mọc lông một cách nghịch lý. Hầu hết mọi thiết bị laser đã được báo cáo là một nguyên nhân. Các khắc phục bao gồm làm mát khu vực lân cận, sử dụng mật độ năng lượng ngày càng tăng và hoặc độ rộng xung ngắn hơn, sử dụng các bước sóng khác nhau, làm cho lần bắn thứ hai đi qua khu vực trong cùng một phiên điều trị và bệnh nhân quay trở lại sau 1 tuần điều trị cho lần điều trị thứ hai. Theo cách thứ hai, một giả thuyết cho rằng việc điều trị ban đầu tạo ra sự biệt hóa của nang lông, khiến nó dễ bị tổn thương do tia laser hơn 1 tuần sau đó. PLIGS không có xu hướng cải thiện một cách tự nhiên. Mặc dù một số phòng khám đã loại bỏ tẩy lông mặt ở phụ nữ nói chung, nhưng hầu hết các cơ sở tiếp tục thực hiện tẩy lông bằng laser nhưng giới hạn điều trị ở những vùng lông dày hơn, tránh những vùng và loại lông dễ bị hiện tượng này nhất. Các nghiên cứu báo cáo sức mạnh tổng hợp giữa Vaniqua (Allergan, Inc., Irvine, CA), một loại kem tẩy lông theo toa, và triệt lông bằng laser và điều trị kết hợp này là một lựa chọn cho những bệnh nhân bị PLIG. Spironolactone, chất này đối kháng với nội tiết tố nam tại cấp độ da để trực tiếp ngăn chặn sự phát triển của lông mới, cũng có thể được sử dụng kết hợp với điều trị bằng laser.
Đau khi điều trị bằng laser có thể thay đổi nhưng có xu hướng tỷ lệ thuận với độ dày, màu sắc và mật độ của lông. Nó thường xảy ra khi điều trị râu của đàn ông (thường chỉ được điều trị bằng PFB) gây ra cơn đau lớn nhất. Thuốc gây tê tại chỗ thường đủ đê giảm đau, mặc dù một số bệnh nhân nhạy cảm có thể cần uống thuốc giảm đau hoặc thuốc giảm lo âu. Đối với một số loại và vùng lông, laser 1.064 nm có xu hướng tạo ra nhiều khó chịu hơn so với tia laze 755 và 810 nm. IPL nói chung có xu hướng ít gây khó chịu nhất. Một ngoại lệ cho 1.064 tia laser gây đau đớn nhất là các tình huống trong đó lông mỏng và sáng không tạo ra đủ nhiệt trong các nang. Nói chung, miễn là các sợi lông đủ dày, các xung dài hơn có xu hướng gây đau nhiều hơn các xung ngắn hơn.

Vai trò của laser trong tái tạo bề mặt da
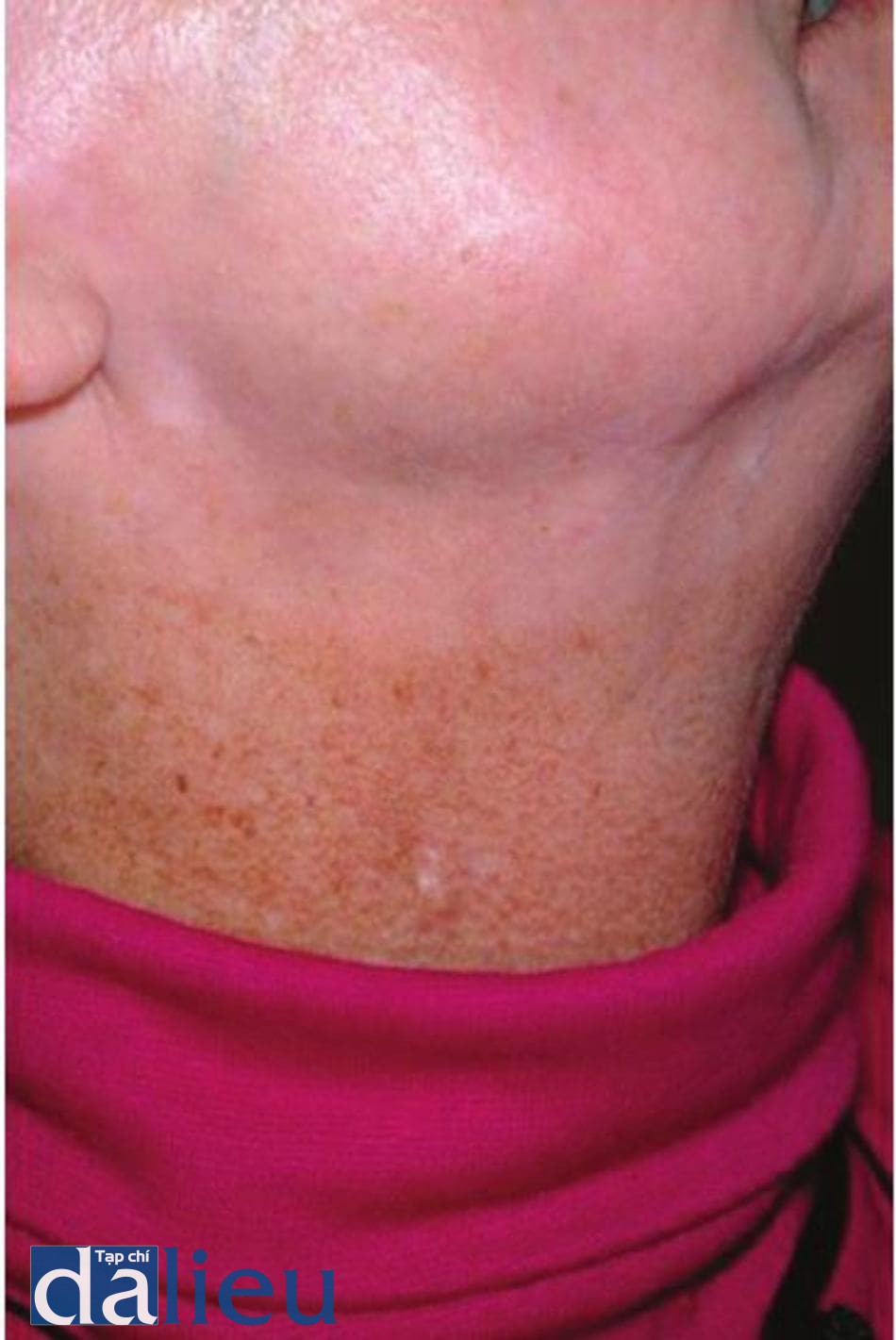
Cho đến năm 2006, tái tạo bề mặt da bằng laser đã được thực hiện một cách hợp lý, và hiệu quả, rủi ro và khoảng thời gian phục hồi có xu hướng tỷ lệ thuận với tổng độ sâu của tổn thương. Một số tác dụng phụ góp phần làm giảm các trường hợp tái tạo bề mặt bằng laser toàn mặt từ năm 1994 đến năm 2000. Nhiễm trùng, ban đỏ kéo dài, đau và sẹo không phải là hiếm gặp. Tuy nhiên, một tác dụng phụ lâu dài là giảm sắc tố, có xu hướng xảy ra dọc theo đường viền hàm bên và vùng quanh miệng (Hình 12.9). Ngoài ra, độc tố thần kinh và chất làm đầy axit hyaluronic sau này đã được đưa vào lĩnh vực thẩm mỹ, cho phép laser tái tạo bề mặt chỉ đóng vai trò bổ sung cho quá trình trẻ hóa da. Bắt đầu vào năm 1997, các nhà điều tra báo cáo kết quả đầu tiên của Laser không xâm lấn không phân đoạn. Thuật ngữ làm nóng da có chọn lọc đã được giới thiệu, trong đó laser, sử dụng nước làm chất mang màu, được kết hợp với làm mát bề mặt để thay thế biểu bì và làm nóng một phiến da dưới bề mặt từ 200 đến 800 pm bên dưới lớp biểu bì. Bước sóng từ 1,320 đến 1,540 nm được áp dụng với các thiết bị. Cuối cùng, cải đặt cao hơn dẫn đến mức độ đau không thẻ chấp nhận được và tác dụng phụ. Nhưng khi các thông số giảm, nếp nhăn và sẹo mụn cải thiện rất nhỏ nên chỉ có các công cụ hình ảnh tinh vi có thể cho thấy những thay đổi này. Hầu hết các thiết bị này không còn được sản xuất nữa.
Laser phân đoạn không xâm lấn
Đến năm 2006, phương pháp trẻ hóa phân đoạn không xâm lấn (NAFR) đã được giới thiệu và tiếp tục thành công. NAFR phụ thuộc vào các bước sóng được nước hấp thụ tương đối yếu. Không giống như các thiết bị không phân đoạn của chúng, các cột vi mô nhỏ của tổn thương do nhiệt được tạo ra với đường kính từ 100 đến 300 pm. Mật độ (hoặc phần trăm mặt cắt ngang) có xu hướng dao động từ 10% đến 50% mỗi lần điều trị. Laser phân đoạn đầu tiên có sẵn trên thị trường là Fraxel Restore (Solta Medical, Hayward, CA). Tia laser này phát ra bức xạ 1,550- nm với các đốm đường kính 120 pm ở năng lượng xung điển hình. Thiết bị sử dụng công nghệ quét độc đáo (hệ thống theo dõi quang học thông minh [IOTS]) đặt các chùm tia lên da một cách ngẫu nhiên khi các đầu lăn bao phủ bề mặt da. Nhiều lần bắn được thực hiện cho đến khi mật độ đặt trước, được xác định bởi mức độ điều trị, đạt được. Máy quét có thể đo tốc độ qua da và điều chỉnh tỷ lệ chùm tia để phù hợp với tốc độ. Mặc dù về mặt quang học, kích thước chùm vi mô không đối, với năng lượng xung ngày càng tăng, vùng tổn thương nhiệt tăng lên. Người ta cho rằng điều kiện có những thay đổi vi mô sâu hơn (sẹo mụn) được điều trị tốt nhất bằng mật độ thấp hơn và năng lượng xung cao hơn, trong khi các bất thường bề mặt nông (rối loạn sắc tố và nếp nhăn) được xử lý tối ưu bằng năng lượng xung thấp hơn và mật độ cao hơn. Các bổ sung gần đây hơn cho trang bị phân đoạn không xâm lấn là laser Palomar 1,540-nm (Palomar Medical Công nghệ, Burlington, MA); Mosaic laser (Lutronic, Inc., Fremont, CA); Laser CO2 Cynosure Affirm (Sentient Medical Technologies, Kamas, UT); và Lumenis ResurFX mới (1.565 nm) (Lu- menis Ltd., Yokneam, Israel). Những laser sử dụng chế độ dập trong đó chùm tia lớn hơn được tách thành chùm tia nhỏ bởi một thấu kính nhiễu xạ.
Khi áp dụng laser phân đoạn, các điểm cuối nhìn thấy được khá mơ hồ, do đó người thực hiện phải dựa vào “công thức” để trẻ hóa thành công. Người thực hiện phải theo dối số lần bắn để không vượt quá tổng mật độ bề mặt quan trọng. Làm mát hàng loạt, thông qua sử dụng thường xuyên con lăn tiếp xúc hoặc thông qua không khí lạnh được làm lạnh, có ích cho việc bảo vệ da tổng thể và giảm đau. Các chỉ định cho laser phân đoạn không xâm lấn rất rộng rãi, nhưng ba chỉ định “trẻ hóa” phổ biến nhất là làm mờ nếp nhăn, giảm sắc tố và sẹo. Giảm nếp nhăn đạt được sau một số lần điều trị, thường cách nhau khoảng 1 đến 3 tháng, khi độ sâu và mật độ cao hơn được áp dụng. Trong trường hợp khác, mật độ và độ sâu thấp hơn có thể được áp dụng với các thiết bị gia đình hoặc các công nghệ tại các phòng khám kém mạnh mẽ hơn trong đó phương pháp điều trị thậm chí có thể được áp dụng hàng ngày
Laser phân đoạn xâm lấn
Laser tái tạo bề mặt phân đoạn xâm lấn (AFR) phát ra bức xạ ở bước sóng 2.790 nm, 2.940 nm, hoặc 10.600 nm. Độ hấp thụ tương đối của nước lớn hơn khoảng 1 đến 2 bậc so với NAFR. Các loại tổn thương do thiết bị AFR tạo ra có thể được chia thành 1) vết thương hẹp hơn (loại phổ biến nhất) và 2) loại vết thương bề mặt rộng hơn (đường kính 500 đến 1.500 pm). Trong trường hợp thứ nhất, độ sâu vượt quá chiều rộng của tổn thương và có biểu hiện tương tự như quạt gió trên bãi cỏ. Trong trường hợp thứ hai, tổn thương tương tự kiểu “lá súng trên ao”.
Sử dụng hợp lý laser phân đoạn và các ứng dụng phổ biến
NAFR là một cách tiếp cận thiết thực hơn cho bệnh nhân vì các tác dụng phụ khi hồi phục thường chỉ giới hạn ở ban đỏ và sưng tấy. Ngoài ra, NAFR có thể kết hợp với các thủ tục khác; ví dụ, ở một bệnh nhân bị giãn mao mạch và lentigines, một laser IPL, KTP hoặc PDL có thể được áp dụng ngay trước khi thực hiện NAFR. Tương tự, chất độc thần kinh và chất làm đầy có thể được sử dụng trước khi làm thủ thuật. Những thiếu sót liên quan đến NAFR bao gồm:
- 1) loại bỏ nếp nhăn quanh miệng kém;
- 2) chỉ cải thiện một phần sắc tố quá mức;
- 3) có thể tình trạng nám da trở nên tồi tệ hơn, đặc biệt là với mật độ và năng lượng xung cao hơn;
- và 4) mức độ đau khác nhau.
Ngoài ra, trong một số trường hợp, các đợt bùng phát mụn trứng cá xảy ra trong giai đoạn theo dõi cấp tính. Mặc dù thông thường cần nhiều buổi điều trị trẻ hóa, nhiều bệnh nhân hài lòng với chỉ một lần điều trị miễn là việc điều trị đó được lặp lại hàng năm. Trong một phương pháp tiếp cận, ba đến sáu lần điều trị được thực hiện với khoảng thời gian từ 1 đến 2 tháng, với khả năng cao là một loạt điều trị lặp lại sẽ áp dụng từ 1 đến 2 năm một lần.
Thông thường, cách tiếp cận với từng bệnh nhân dựa trên sự biểu hiện “mỹ dung” chính xác, sự sẵn lòng của bệnh nhân để chấp nhận chất làm đầy và chất độc thần kinh như một phần của “giải pháp”, các tia laser có sẵn trong thực hành, và sự dung nạp trong thời gian chết.
Mục tiêu là phát huy thế mạnh tương ứng của các biện pháp can thiệp. Ví dụ, ở một bệnh nhân 55 tuổi có nếp nhăn sâu quanh miệng và nhiều vết lentigines, trước tiên bác sĩ nên xác định mối quan tâm chính của bệnh nhân. Ví dụ, nếu nếp nhăn quanh miệng đặc biệt khó chịu, có thể áp dụng laser C02 hoặc laser erbium thông thường xung quanh miệng và laser phân đoạn xâm lấn trên phần còn lại của khuôn mặt.
Độc tố thần kinh và chất làm đầy có thể được áp dụng trong cùng một buổi điều trị. Nếu bệnh nhân có ít thời gian để phục hồi, một chương trình công nghệ ánh sáng VIS kết hợp với NAFR có thể được áp dụng. Box 12.6 cung cấp một bản tóm tắt về việc sử dụng tia laze phân đoạn.
Nguồn tham khảo: The art of Skin Health Restoration and Rejuration
Biên dịch bởi: Tapchidalieu.com
Link bài viết: https://tapchidalieu.com/vai-tro-cua-laser-trong-triet-long-tai-tao-be-mat-da/