Không giống như các phản ứng sau điều trị ngay lập tức và những phản ứng xuất hiện tương đối sớm trong thời gian lành bệnh và là tạm thời và giải quyết một cách tự phát, những phản ứng chậm trễ, không lường trước là những biến chứng thực sự xuất hiện sau đó và có thể dài hạn. Các biến chứng phổ biến hơn trong thể loại này là phản ứng phì đại, sẹo lồi, giảm sắc tố, mất sắc to và lộn mi.
1.Phản ứng phì đại
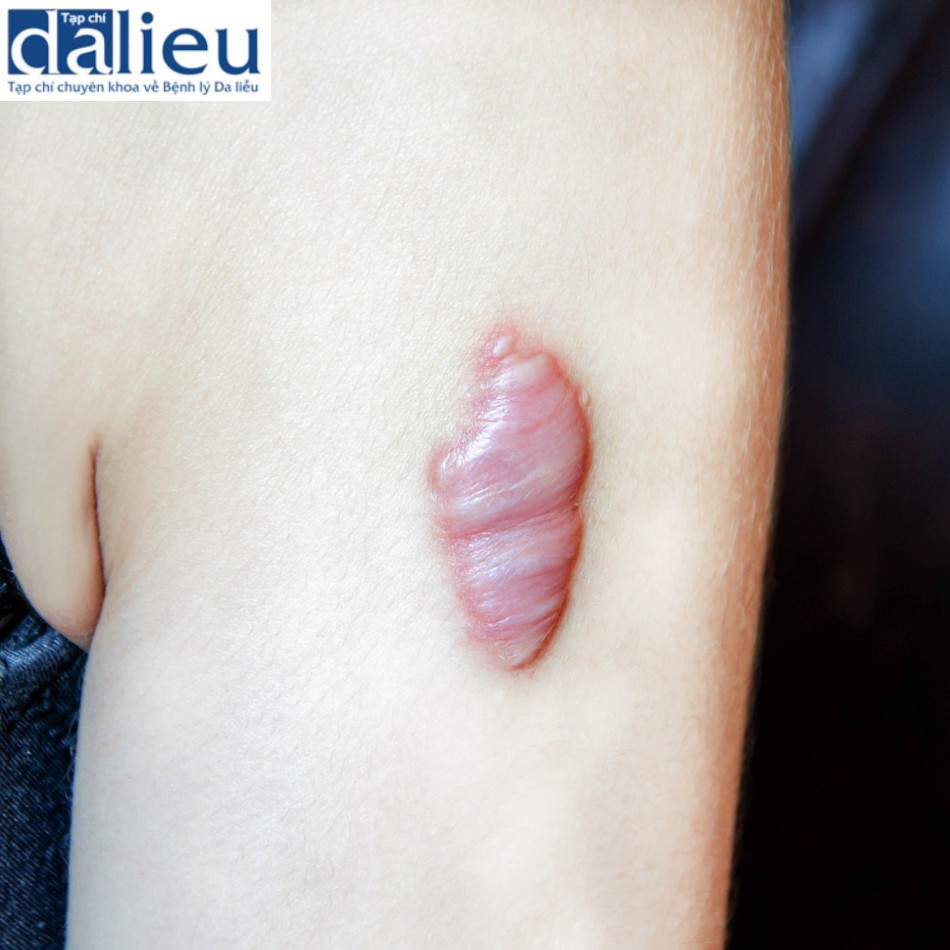
“Phản ứng” phì đại khác biệt với sẹo phì đại hoặc sẹo lồi. Chúng là những mảng ban đỏ, cứng, chắc, có thê phẳng hoặc nối lên, xuất hiện ở dạng một đường vạch hoặc như rắc đá cuội hoặc được nhóm lại thành mảng và có thể bị ngứa. Các khu vực phì đại thường được phân định rõ ràng vả có giới hạn về tăng trưởng. Các khu vực dễ bị tổn thương nhất là môi trên, má và mí mắt dưới, đặc biệt là ở những khu vực được điều trị bằng lột da hóa học hoặc laser xâm lấn thâm nhập đến độ sâu dưới IRD. Khu vực có các vảy hoặc vết nứt lâu ngày, các vị trí mả bệnh nhân đã gãi hoặc bóc vả các khu vực bị nhiễm trùng thứ cấp trước đó cũng có nguy cơ. Phản ứng phì đại thường có thể được phát hiện từ 2 đến 3 tuần sau khi tái biểu mô hóa. Đồng thời ban đỏ có thể có hoặc không. Béo vùng da này cho thấy kết cấu dày hơn so với vùng da xung quanh. Dưới độ phóng đại, các khu vực phì đại xuất hiện dưới dạng các mảng sần sùi, như hạt ngọc trai với các sợi nhỏ, nổi lên hoặc sân.
Các phản ứng phì đại đôi khi có thể giải quyết chậm mà không cần điều trị, những việc giải quyết có thể nhanh chóng thông qua áp dụng tiêm corticosteroid vào trong vết thương hoặc bôi ngoài da. Một loại kem steroid mạnh, chẳng hạn như clobetasol, nên được tự do áp dụng hai lần mỗi ngày và xoa bóp vào các khu vực bị ảnh hưởng ngay sau khi phản ứng đã được xác định. Băng tâm flurandrenolide, dán trước khi đi ngủ, sử dụng một liều steroid ổn định có thể giúp giải quyết nhanh chóng. Tiêm steroid (ví dụ, triamcinolone acetonide ở nồng độ 10 mg / mL) vào lớp đệm của các khu vực dày lên là hữu ích. Cố gắng tránh tiêm steroid vào da bình thường vì điều này có thể gây ra teo. Phương pháp điều trị kết hợp với thuốc nhuộm xung đèn flash (FLPD) điều trị bằng laser và tiêm steroid trong miệng cũng có thể có hiệu quả. Điều trị bằng laser nên được thực hiện cách nhau 2 tuần kể từ khi tiêm steroid bởi vì nhiệt tạo ra bởi tia laser làm bất hoạt steroid. Tiêm steroid vào trong vết thương giúp làm dịu và thu nhỏ phản ứng phì đại, làm cho các phương pháp điều trị laser tiếp theo hiệu quả hơn. Với điều trị thích hợp, phản ứng phì đại thường biến mất nhanh chóng mà không để lại sẹo (Box 11.5). Hình 11.14 cho thấy một phản ứng phì đại sau khi điều trị bằng laser phân đoạn CO2 mà không chăm sóc da trước đó.
2.Sẹo lồi
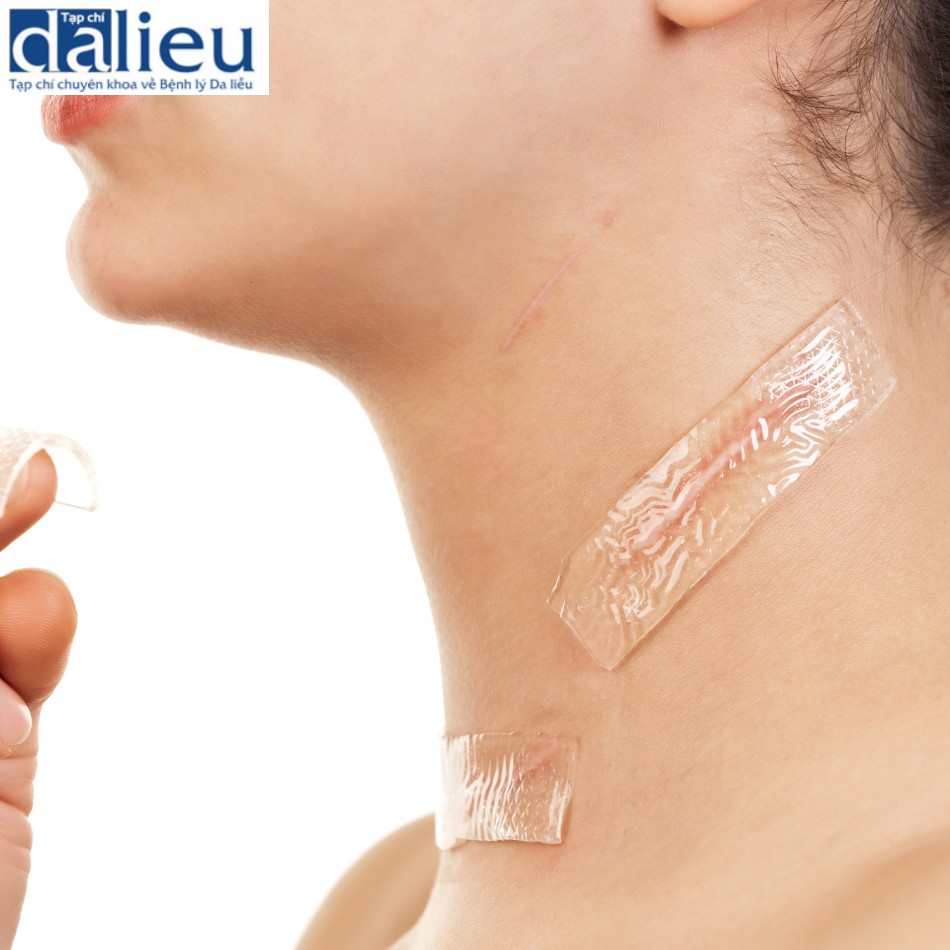
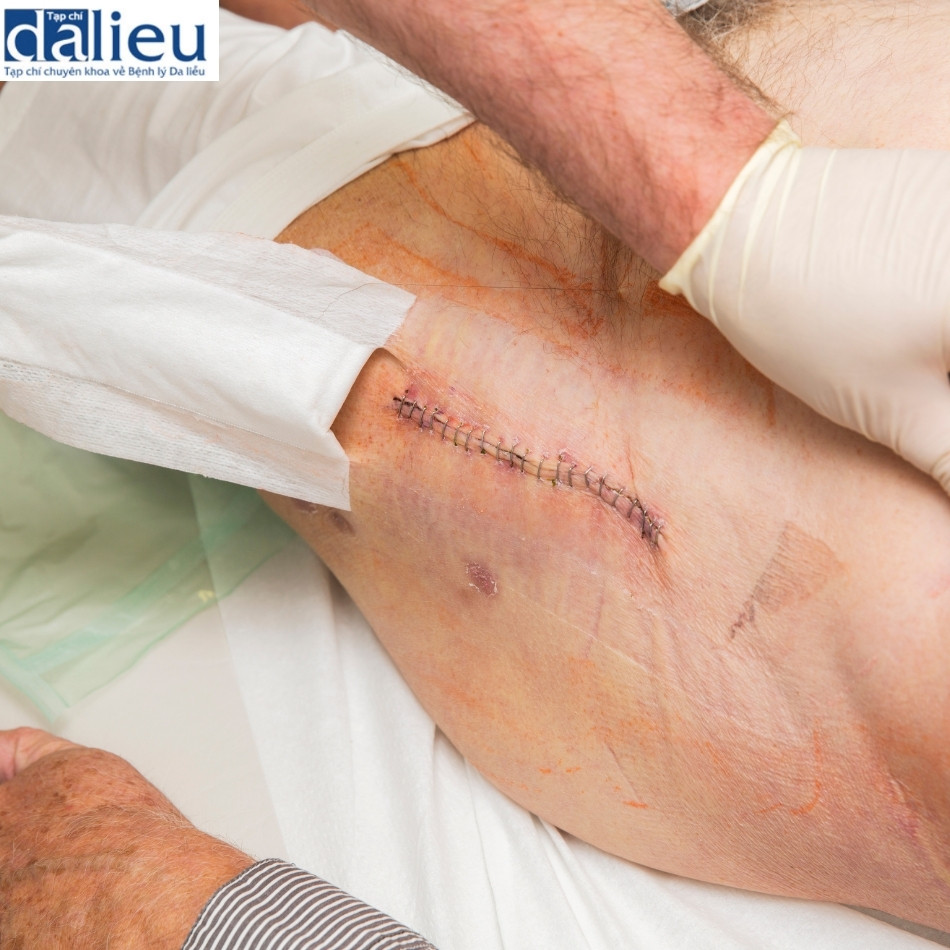
Sẹo lồi (sẹo phì đại) nên được nghi ngờ ở những vùng có biểu hiện ban đỏ khu trú dày lên và dai dẳng sau một quy trình (Box 11.6). Các khu vực bị ảnh hưởng dày lên nhanh chóng tạo ra sự phát triển giống như khối u vượt ra ngoài vùng biên của tổn thương bao gồm các vùng da bình thường. Ban đỏ, dị dạng, và da xung quanh thường bị co lại, đồng thời có triệu chứng ngứa và đau. Sẹo lồi có nhiều khả năng hình thành sau một quy trình trung bình đến sâu ở vùng môi trên, đường viền hàm, vai, lưng và ngực và ở những người có tiền sử chữa lành không điển hình hoạt hình thành sẹo lồi ở nơi khác. Sẹo lồi hiếm khi hình thành sau khi lột da mức độ PD hoặc IRD. Tỷ lệ hình thành sẹo lồi cao hơn nhiều ở người da đen và người châu Á (5% đến 10%) hơn bệnh nhân da trắng với da sáng (1% đến 2%). Nhiễm trùng, nứt nẻ hoặc các khu vực đóng vảy mà bệnh nhân đã gãi trong giai đoạn lành bệnh cũng có nguy cơ hình thành sẹo lồi. Hình 11.15 cho thấy một bệnh nhân với phản ứng phì đại và sẹo lồi sau khi điều trị bằng laser C02 phân đoạn mà không cần chăm sóc da trước đó. Hình 11.16 cho thấy một bệnh nhân có phản ứng phì đại và sẹo lồi sau khi lột TCA độ sâu trung bình mà không cần dưỡng da trước đó. Hình 11.17 cho thấy một bệnh nhân bị sẹo lồi sau khi lột da TCA độ sâu trung bình.




Điều trị sẹo lồi nên tích cực và bắt đầu càng sớm càng tốt sau khi phát hiện. Chủ ý tiêm steroid (triamcinolone acetonide ở nồng độ 10 mg / mL) vào chất nền của các khu vực dày lên là liệu pháp chính ban đầu; Việc tiêm thường được lặp lại sau mỗi 3 đến 4 tuần, nếu cần thiết. Trong giai đoạn đầu, sẹo lồi nên được che phủ bằng miếng gel Silicon càng nhiều càng tốt. Nếu sự phát triển của sẹo lồi không được kiềm chế sau lần tiêm triamcinolone acetonide (Kenalog) đầu tiên, ta nên chuyển sang tiêm trong da triamcinolone hexacetonide (Ariston), 20 mg / mL, pha loãng thành 10 mg / mL hoặc trong trường hợp nặng, không pha loãng. Phải cẩn thận khi tiêm triamcinolone hexacetonide vì nó là một steroid rất mạnh cũng có thể gây teo da. Tiêm 0,5 đến 1 mL vào vùng tổn thương mỗi 4 đến 6 tuần lả tối đa. Tiêm xen kẽ triamcinolone acetonide với triamcinolone hexacetonide rất hữu ích trong trường hợp sẹo lồi lớn.
Đối với sẹo lồi phát triển sớm, tái tổ hợp interferon alfa-2b (Intron A), một protein hòa tan trong nước thực hiện hoạt động của nó bằng cách liên kết với các thụ thể cụ thể trên bề mặt tế bào, là một phương pháp điều trị thay thế. Các vấn đề nội bào xảy ra sau liên kết bao gồm cảm ứng enzym, ức chế tăng sinh tế bào, ức chế sản xuất collagen, giảm các hoạt động điều hòa miễn dịch, và ức chế sự nhân lên của virut trong các tế bào bị nhiễm virus. Một liệu 1 triệu đơn vị quốc tế (IU) được tiêm trong một lần điều trị, lặp lại ba lần mỗi tuần, không vượt quá tổng cộng 5 triệu IU mỗi tuần, cả Intron và steroid tiêm trong da có thể được sử dụng đê điều trị cùng một loại sẹo lồi, với steroid tiêm một lần mồi 3 đến 6 tuần và Intron ba lần mỗi tuần. Tuy nhiên, không nên tiêm Intron 3 ngày trước hoặc 3 ngày sau khi tiêm steroid vì thời gian dài giữa các lần điều trị cho phép steroid ổn định trong sẹo lồi trước khi tiêm Intron; nếu cả hai được sử dụng cách nhau ít hơn 3 ngày, Intron sẽ “đào thải”steroid khỏi khu vực nơi nó được tiêm vào. Nén và xoa bóp thủ công vùng sẹo lồi đã được chứng minh là các yếu tố độc lập giúp ngăn chặn sự tiến triển và đẩy nhanh quá trình giải quyết sẹo lồi. Phương pháp điều trị này dựa trên giả định rằng sự tắc nghẽn ngăn chặn hoạt động của nguyên bào sợi, nhưng cơ chế chính xác đã không được xác định. Vì vậy, băng tâm flurandrenolide là một phương pháp hữu ích điều trị sẹo lồi vì nó tạo áp lực cũng như từ từ giải phóng steroid trực tiếp vào sẹo lồi. Điều trị bằng laser FLDP 1 lần 4 đến 6 tuần cho đến khi giải pháp hữu ích trong việc thu nhỏ sẹo lồi, loại bỏ đỏ, và cải thiện kết cấu bề mặt.
3.Sẹo
Sẹo (phá hủy toàn bộ độ dày hoặc bong tróc) là rất hiếm, chỉ xảy ra sau các quy trình sâu, được kiểm soát kém, chẳng hạn như lột da sâu bằng hóa chất, mài da hoặc tái tạo bề mặt bằng laser C02. Sẹo cũng có thể xảy ra sau khi các quy trình sâu được thực hiện trên một vạt da cùng lúc với phẫu thuật căng da . Điêu này là do các quy trình lột da sâu trên một vạt da có thể ảnh hưởng đến việc cung cấp máu cho mô với kết quả lả toàn bộ độ dày bị hoại tử (không có nguồn cung cấp máu thay thế trong những trường hợp này đê ngăn chặn mô hoại tử). Sẹo cũng có thể xuất hiện sau khi bị nhiễm trùng nặng trong giai đoạn lành bệnh. Một số vết sẹo bong tróc xuất hiện dưới dạng vết lõm nhỏ hoặc đường nông có thể là trị liệu sau một vài tháng bằng cách tái tạo bề mặt được lặp lại, “điều trị điểm” với TCA (nồng độ thường lả 30% đến 40%), hoặc lặp lại TCA cho đến hết khu vực đã được xử lý trước đó (nồng độ TCA thường từ 20% đến 30%). Hình 11.18 cho thấy phản ứng phì đại và da tróc vảy sau quy trình căng da mặt.

4.Giảm sắc tố và mất sắc tố da
Giảm sắc tố là do rối loạn chức năng hoặc giảm số lượng tế bào hắc tố hoạt động. Khả năng xảy ra tỷ lệ với độ sâu của quy trình và với độ dày hoặc mỏng cơ bản của da bệnh nhân. Ví dụ, các khu vực giảm sắc tố tương đối phổ biến sau khi điều trị thâm nhập sâu như lột bằng phenol, lột da TCA trung bình đến sâu, mài mòn bê mặt bằng laser C02 và mài da. Bệnh nhân tổn thương da nặng do ánh sáng, da mỏng hoặc yếu hoặc da đã được điều trị trước đó bằng cách mài mòn hoặc phenol dễ bị bong tróc hơn.
Sau khi lột TCA độ sâu trung bình, tình trạng giảm sắc tố được cải thiện theo thời gian trước khi trở thành vĩnh viễn. Giảm sắc tố đôi khi có thể được điều trị thành công bằng cách kích thích tích cực sớm với tretinoin trong 3 đến 4 tháng hoặc tái sử dụng psoralen cộng với tia cực tím A (VÀ) đê tái tạo tế bào hắc tố (Box 11.7). Nếu những điều này không thành công, trộn vả feathering vào các khu vực chưa được xử lý bằng lột da mức độ PD, chẳng hạn như lột da độ sâu có kiểm soát zo, có thể có hiệu quả.
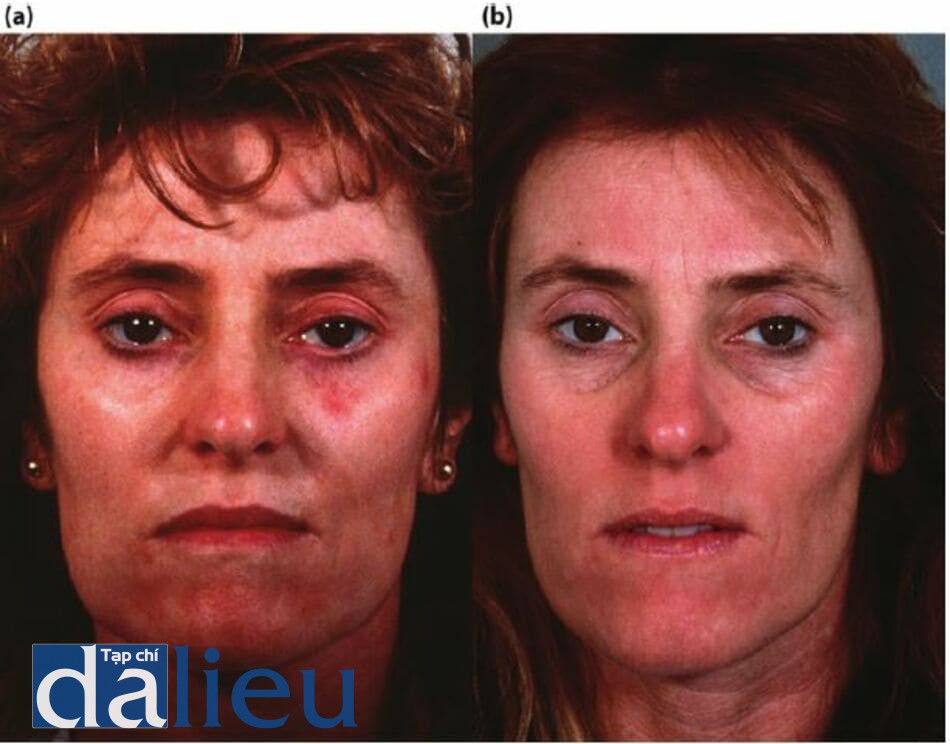
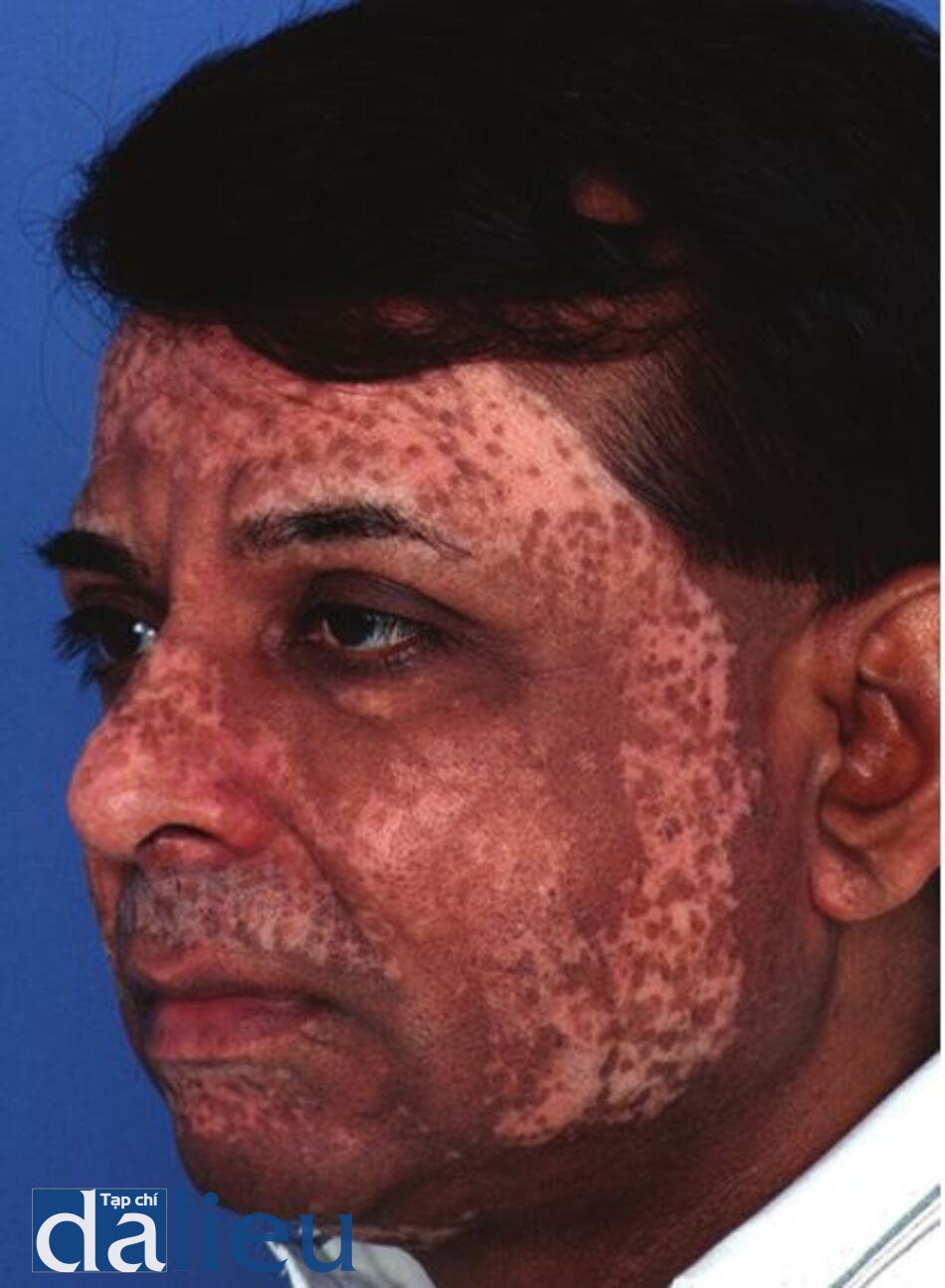
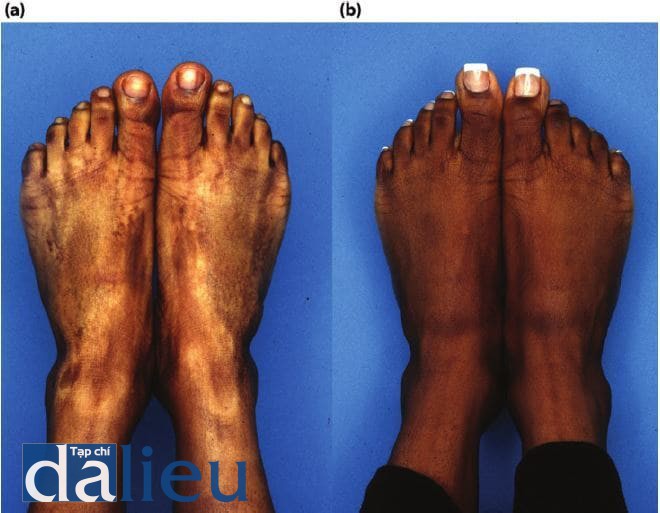
Sự mất sắc tố (mất hoàn toàn màn da) là do sự phá hủy hoàn toàn các tế bào hắc tố bên dưới. Các dát hoặc các mảng rất trắng, có ranh giới rõ ràng, giống như những hòn đảo được bao quanh bởi làn da có màu bình thường, xuất hiện sau các quy trình sâu được thực hiện ở da mỏng, da yếu ở phần cấu trúc phụ, hoặc da bị tổn thương nghiêm trọng. Các khu vực mất sắc tố có thế cũng xuất hiện sau khi giải quyết nhiễm trùng thứ cấp khu trú, biến chứng của các quy trình này. Các phương pháp điều trị để điều chỉnh sắc tố da thường vô ích. Tuy nhiên, có thể cố gắng thực hiện bằng ghép biểu bì hoặc bấm lồ biểu bì và hạ bì, cùng với kích thích tích cực với tretinoin. Giảm sắc tố của các vùng tối xung quanh vùng da trắng để tạo ra màu sắc đồng đều hơn cũng có thể hữu ích nhưng chỉ nên được coi là phương pháp cuối cùng. Nêu sự mất màu phân bố rộng rãi, kem monobenzone 20% (Benoquin) có thể được sử dụng để loại bỏ các vùng da sẫm màu còn sót lại. Tuy nhiên, điều trị các mảng mất sắc tố bằng cách gây ra sự mất sắc tô ở các khu vực da xung quanh (làm cho các mẳng mất sắc tô trước đó xuất hiện ít được chú ý hơn) là một quá trình rườm rà, có các tác dụng phụ độc hại tiềm ẩn và mất nhiêu thời gian để phát huy tác dụng. Hình 11.19 cho thấy một bệnh nhân có loại da phức tạp có biểu hiện mất sắc tô 1 năm sau khi tái tạo bề mặt bằng laser CO2. Hình 11.20 và Hình 11.21 cho thấy bệnh nhân bị giảm sắc tố sau lột da bằng phenol. Hình 11.22 cho thấy một bệnh nhân bị giảm sắc tố trên bàn chân sau khi bị bỏng độ một và độ hai.



5.Lộn mi
Lộn mi (lệch mép mí mắt) có nhiều khả năng xảy ra sau khi các quy trình thâm nhập sâu hơn so với PD được thực hiện trên mí mắt dưới đã lỏng lẻo (kiểm tra mí mắt yếu). Lột da hóa chất hoặc tái tạo bề mặt bằng laser C02 không có chủ ý có thể gây ra tổn thương toàn bộ bề mặt da mỏng và lỏng lẻo của mí mắt, dẫn đến hiện tượng lồi lõm hoặc xơ cứng. Lộn mi thực sự nên được phân biệt với lộn mi sai ở chỗ lộn mi sai có thể xuất hiện mí mắt dưới thứ yếu đến co lại trong thời gian phù nề sau khi lột hoặc trong thời gian đầu se khít sau khi tái tạo bề mặt bằng laser C02. Đê ngăn ngừa sự phát triển, thử nghiệm mi mắt phải được thực hiện trên mọi bệnh nhân đê điều chỉnh độ sâu của quy trình ở vùng mí mắt (Box 11.8). Sự lộn mí thực sự có thể được sửa chữa phẫu thuật bằng ghép da.

- Nguồn tham khảo: The art of Skin Health Restoration and Rejuration
- Biên dịch bởi: Tapchidalieu.com
- Link bài viết: https://tapchidalieu.com/phan-ung-cham-khong-the-du-doan/