Bài viết Biến chứng của tái tạo bề mặt bằng laser không xâm lấn được biên dịch từ Sách “HƯỚNG DẪN THỰC HÀNH LASER THẨM MỸ” của tác giả Dr. Rebecca Small.
1.Biến chứng
- Đau đớn
- ban đỏ kéo dài
- Phù kéo dài
- Đốm xuất huyết và ban xuất huyết
- Mề đay
- Viêm da tiếp xúc
- Sự nhiễm trùng
- ban nhỏ
- Tăng sắc tố
- Giảm sắc tố
- Bỏng
- Sẹo
- Thay đổi hình xăm
- Hiệu quả tái tạo sắp xếp collagen không đầy đủ bao gồm giảm nếp nhăn, nếp gấp, sẹo không nhiều hoặc tái phát sau khi hoàn thành điều trị
- Tái tạo bề mặt sâu hơn dự định
- Giảm lông trong hoặc liền kề khu vực điều trị
- Độc tính từ thuốc gây tê tại chỗ
- Thay đổi chất làm đầy da
- Chấn thương mắt
Các phương pháp điều trị bằng laser không xâm lấn để tái tạo bề mặt da có rủi ro thấp nhất về tác dụng phụ và biến chứng. Mặc dù không thường xuyên, các biến chứng xảy ra thường xuyên hơn với các thiết bị phân đoạn không xâm lấn và thường gặp nhất là tái hoạt động herpes simplex, phun trào mụn trứng cá và PIH. Kiến thức về các biến chứng tiềm ẩn và kiểm soát chúng là rất quan trọng để giúp đảm bảo kết quả tốt nhất có thể.
Ban đỏ tạm thời, phù, ngứa và khó chịu như cháy nắng nhẹ sau khi điều trị là phổ biến và không được coi là biến chứng. Chúng thường kéo dài một vài giờ với laser không phân đoạn. Ban đỏ và phù là nổi bật hơn với laser phân đoạn không xâm lấn thường kéo dài đến 4 ngày; điều này thường được theo sau bởi sự tối màu (được gọi là da màu đồng) của da, khô da và tróc vảy trong 1 – 2 ngày, đại diện cho sự tróc da của các mảnh vụn nhỏ hoại tử biểu bì và da. Xem phần các Theo dõi chung ở trên để kiểm soát.
Đau thường chỉ được báo cáo tại thời điểm điều trị. Đau với laser không phân đoạn là tối thiểu, thường là 2 – 3 (trên thang điểm đau tiêu chuẩn là 1 – 10). Cơn đau có ý nghĩa hơn với laser phân đoạn, điển hình là 5 – 6 và thường cần các biện pháp làm mát ngay sau khi điều trị như chườm đá hoặc máy thổi khí mát. Khiếu nại đau vài ngày sau điều trị là bất thường và nên được đánh giá, đặc biệt là để đánh giá tổn thương nhiệt biểu bì do điều trị quá mức và nhiễm trùng.
Ban đỏ kéo dài và phù kéo dài đến 1 tuần thường xảy ra với các phương pháp điều trị phân đoạn tích cực. Điều trị ở vùng má trên ở mức của mí mắt dưới có thể dẫn đến phù quanh mắt và mí mắt.
Bệnh nhân có tình trạng da ban đỏ như giãn mao mạch, hồng ban trứng cá và đốm da của Civatte có thể biểu hiện ban đỏ sau phẫu thuật kéo dài. Ban đỏ và phù có thể được điều trị bằng cách sử dụng túi chườm đá được áp dụng trong 15 phút một vài lần mỗi ngày, ngủ với đầu ngẩng cao, uống thuốc kháng histamine như cetirizine (Zyrtec®) 10 mg hoặc diphenhydramine (Benadryl®) 12,5 – 25 mg, và thuốc cortico- steroid tại chỗ 2 lần/ngày chẳng hạn như steroid cường độ thấp (ví dụ như hydrocortisone 2.5%) hoặc steroid cường độ trung bình (ví dụ triamcinolone acetonide 0,1%) tùy theo mức độ nghiêm trọng.
Ban đỏ kéo dài và phù kéo dài hơn 1 tuần không phải là bình thường và có thể là dấu hiệu của viêm da tiếp xúc, tổn thương do nhiệt do điều trị quá mức hoặc nhiễm trùng.
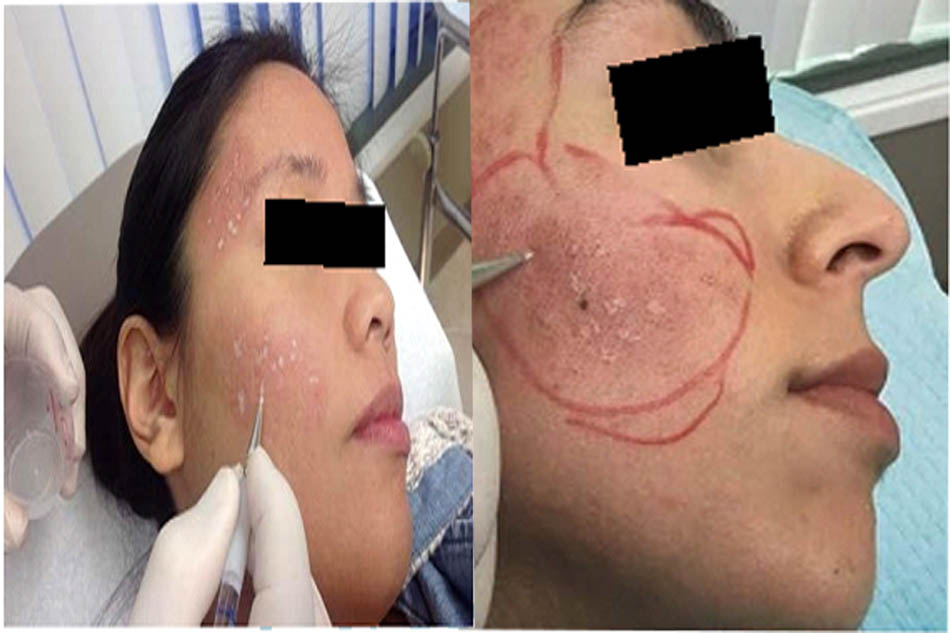
Đốm xuất huyết có thể được nhìn thấy với độ ảnh hưởng cao đặc biệt là ở những vùng da mỏng như cổ (Hình 13) và vùng quanh mắt. Ban xuất huyết có thể xảy ra với các laser có bước sóng ngắn hơn, chẳng hạn như laser 532 nm và xung nhuộm, đặc biệt là khi độ rộng xung ngắn và / hoặc độ ảnh hưởng cao được sử dụng.
Đốm xuất huyết thường mất 3 – 5 ngày để giải quyết và ban xuất huyết có thể mất tới 2 tuần. Sử dụng kích thước điểm lớn hơn, độ ảnh hưởng thấp hơn và băng ép da có thể làm giảm tỷ lệ ban xuất huyết với các tia laser có xu hướng dễ bị hình thành ban xuất huyết. Ban xuất huyết tự hết một cách tự nhiên trong vòng 3 tuần.
Ban xuất huyểt có thể gây đau khổ cho bệnh nhân và chỉ ra cho bệnh nhân nếu nó xảy ra và đưa ra một sự giải quyết làm trấn an để bệnh nhân yên tâm. Các sản phẩm đặc trị như arnica và vitamin K có thể được sử dụng một cách hạn chế trong việc ngăn ngừa và điều trị ban xuất huyết.
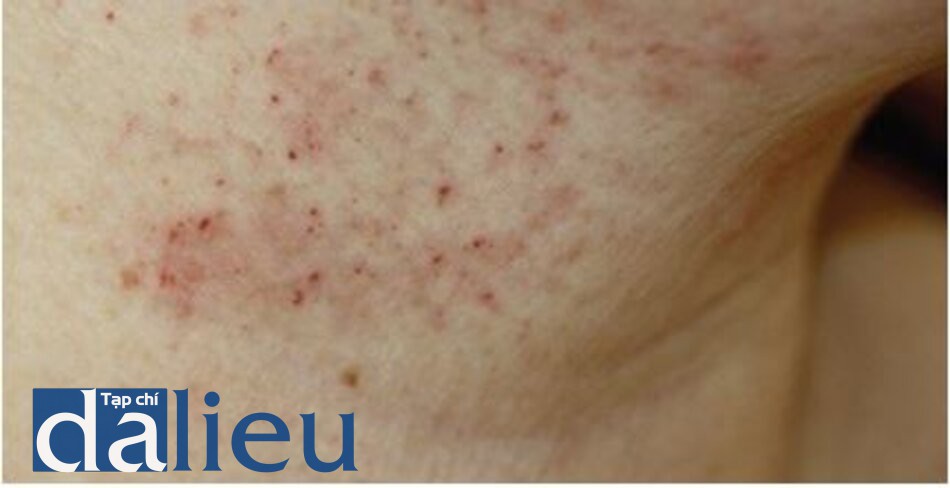
Mề đay ở vùng điều trị có thể được nhìn thấy ngay sau khi điều trị bằng laser không xâm lấn (Hình 14). Sau khi được xác định, bệnh nhân hình thành nổi mề đay khi đáp ứng với điều trị bằng laser có thể được điều trị trước bằng thuốc kháng histamine đường uống như cetirizine 1 giờ trước khi điều trị để làm giảm đáp ứng histamine và dùng kem bôi steroid tại chỗ sau điều trị (xem ở trên để biết liều).
Viêm da tiếp xúc là không phổ biến với các phương pháp điều trị bằng laser không xâm lấn nhưng là một điều cần cân nhắc trong cài đặt làm ban đỏ nặng hơn hoặc ngứa sau điều trị. Da được điều trị dễ bị kích ứng từ các chất khác nhau có trong các sản phẩm bôi ngoài da như chất bảo quản và nước hoa. Các loại thuốc thảo dược và vitamin không kê đơn như vitamin E và các sản phẩm lô hội là nguyên nhân phổ biến của viêm da tiếp xúc. Nếu nghi ngờ viêm da tiếp xúc, các sản phẩm bôi ngoài da tại chỗ sau điều trị sẽ bị ngưng sử dụng. Một loại thuốc mỡ hoặc kem bôi corticosteroid tại chỗ được sử dụng hai lần mỗi ngày như steroid có hiệu lực thấp (ví dụ, hydrocortison 2,5%) hoặc steroid có hiệu lực trung bình (ví dụ, triamcinolone acetonide 0,1%) tùy theo mức độ nghiêm trọng trong 5 ngày hoặc cho đến khi vấn đề được giải quyết.
Nhiễm trùng có thể là virus, vi khuẩn hoặc nấm và mặc dù chúng rất hiếm, chúng xảy ra thường xuyên hơn với các phương pháp điều trị bằng laser phân đoạn hơn là không phân đoạn. Kích hoạt tái nhiễm lại virus herpes sim- plex hoặc herpes zoster trong điều trị là một trong những biến chứng nhiễm trùng thường gặp nhất và thuốc kháng vi-rút đường uống dự phòng trước điều trị ở những bệnh nhân có tiền sử đã biết làm giảm nguy cơ này (xem phần Danh sách kiểm tra trước điều trị).
Mụn trứng cá là tương đối phổ biến sau khi điều trị bằng laser phân đoạn. Nó thường phát triển trong vài tuần đầu tiên và tự hết. Nếu mụn vẫn tồn tại, một loại kháng sinh đường uống như doxycycline hoặc minocycline (ví dụ: 100 mg 1 viên hai lần mỗi ngày trong 2 tuần) có thể được sử dụng.
Bệnh chốc lở cũng đã được báo cáo sau các phương pháp điều trị laser phân đoạn không xâm lấn trên mặt và tứ chi. Các mầm bệnh chính là Staphylococcus aureus (Staphylococcus aureus kháng methicillin là không phổ biến) và Streptococcus nhóm A, và bệnh chốc lở xảy ra thường xuyên nhất ở những bệnh nhân được biết là người mang mầm bệnh. Cân nhắc sử dụng theo kinh nghiệm doxycycline 100 mg 1 viên uống hai lần mỗi ngày và clindamycin 300 mg 1 viên bốn lần mỗi ngày đối với các trường hợp nghi ngờ nhiễm vi khu- ẩn, có thể được sửa đổi khi cần thiết dựa trên kết quả nuôi cấy. Cần phải tính đến các kiểu kháng kháng sinh tại địa phương khi lựa chọn kháng sinh theo kinh nghiệm.
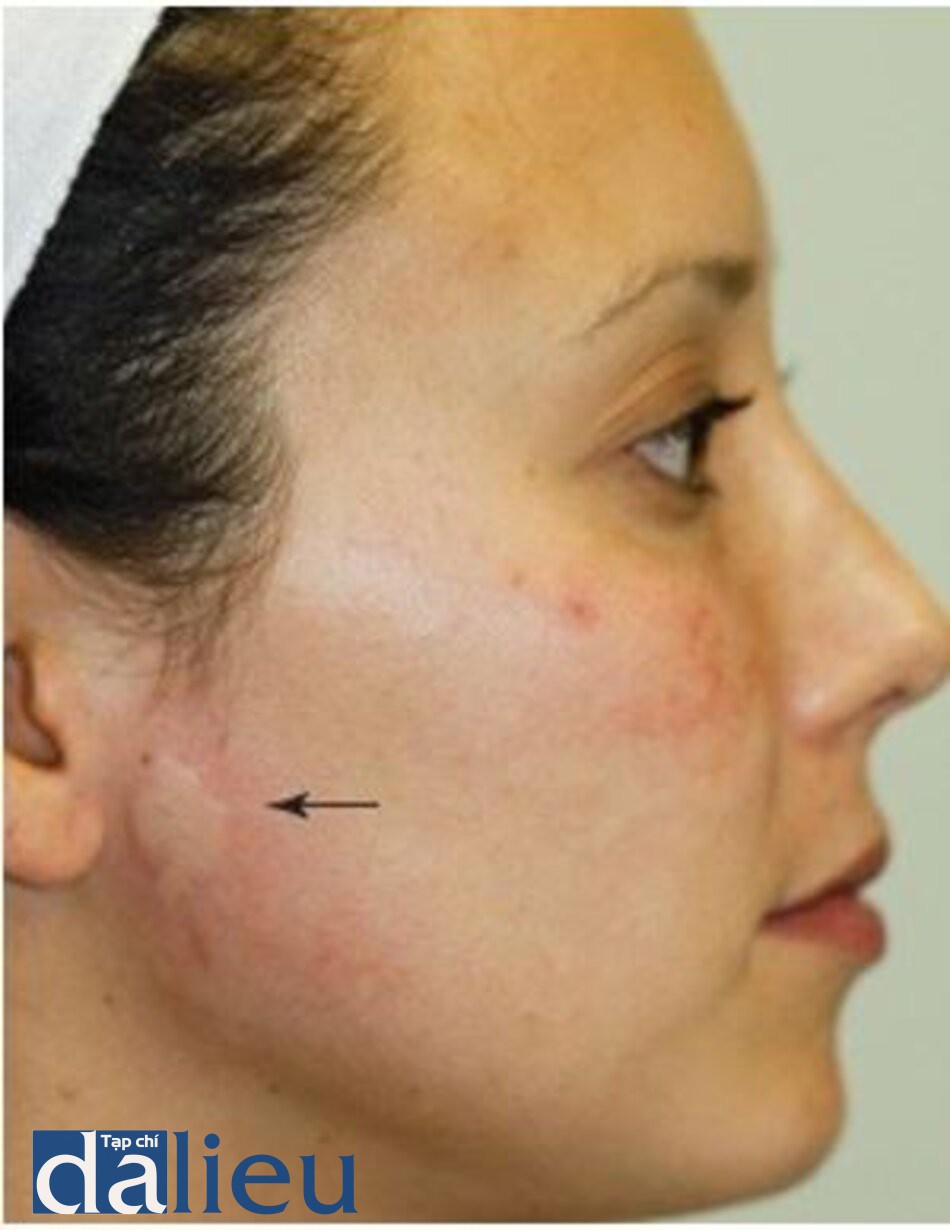
Ban nhỏ là kết quả của sự tắc nghẽn của tuyến bã nhờn và xảy ra phổ biến hơn với các tia laser phân đoạn không xâm lấn. Thuốc mỡ được sử dụng để dưỡng ẩm da có thể làm tắc nghẽn tuyến bã nhờn và góp phần hình thành ban nhỏ. Ban nhỏ thường không tự hết một cách tự nhiên và cần phải sử dụng kim 20G và tách chiết ra (ví dụ, ép nhẹ bằng đầu cây tăm bông) để loại bỏ.
Tăng sắc tố và giảm sắc tố là các biến chứng sắc tố do sự thay đổi màu da dẫn đến thay đổi màu da nền. Bệnh nhân có loại da tối màu theo Fitzpatrick (IV – VI), da màu vàng đồng do quang hóa và da rám nắng có nguy cơ thay đổi sắc tố cao nhất. Chúng xảy ra thường xuyên nhất với việc sử dụng laser phân đoạn và với các thông số điều trị tích cực bao gồm các bước sóng ngắn (ví dụ: 532 nm), độ rộng xung ngắn và độ ảnh hưởng cao. Nguy cơ tăng sắc tố với laser phân đoạn có thể được giảm bằng cách sử dụng cài đặt mật độ MTZ thấp hơn, ít xung hơn và khoảng thời gian giữa các lần điều trị dài; tất cả đều có thể làm tăng số lần điều trị cần thiết để đạt được kết quả mong muốn. Ngoài ra, làm mát quá tích cực cũng có thể dẫn đến thay đổi sắc tố. Tăng sắc tố và giảm sắc tố đã được báo cáo với các laser không phân đoạn do hậu quả của tổn thương biểu bì do sử dụng thuốc xịt làm mát quá mức.
Tăng sắc tố thường tự khỏi sau vài tháng, mặc dù trong những trường hợp hiếm gặp có thể là vĩnh viễn. Chống nắng bao gồm ứng dụng kem chống nắng phổ rộng với SPF 30 có chứa oxit kẽm hoặc titan dioxide và tránh nắng là biện pháp phòng ngừa PIH. Các chất làm sáng da tại chỗ như kem hydroqui- none 4 – 8% hai lần mỗi ngày trong khu vực PIH, và các quy trình lột da bề mặt nông như tổn thương vi điểm và lột hóa chất nhẹ, và chống nắng có thể được sử dụng để điều trị tăng sắc tố.
Giảm sắc tố là một biến chứng quan trọng hơn. Giảm sắc tố thường là tạm thời và có thể tự hết một cách tự nhiên khi tiếp xúc với ánh sáng mặt trời xung quanh, nhưng trong một số trường hợp là vĩnh viễn. Có một vài lựa chọn điều trị cho giảm sắc tố nhưng nó có thể đáp ứng với laser excimer (308 nm) hoặc điều trị UVB dải hẹp. Ngoài ra, da xung quanh các khu vực giảm sắc tố có thể được làm sáng để giảm ranh giới giữa da nền và các khu vực giảm sắc tố.
Bỏng rất hiếm khi sử dụng laser tái tạo bề mặt không xâm lấn nhưng có thể xuất phát từ các thông số điều trị tích cực (độ rộng xung ngắn, độ ảnh hưởng cao và làm mát biểu bì không phù hợp), đặc biệt là với các thiết bị sử dụng bước sóng ngắn (ví dụ, laser 532 nm và xung nhuộm). Áp dụng kịp thời một túi chườm đá bọc cho các khu vực nghi ngờ điều trị quá mức tại thời điểm điều trị mà có ban đỏ và đau đớn nặng có thể làm giảm diện tích chấn thương. Các mụn nước được kiểm soát với việc sử dụng một loại thuốc mỡ giữ lại, như Aquaphor ™ hoặc bacitracin, và được che phủ bằng gạc băng ép và băng giấy. Bệnh nhân được theo dõi trong vài tuần tới về sự hình thành của bong bóng, ban đỏ dữ dội, sự hóa cứng và sẹo.
Hình xăm và các trang điểm vĩnh viễn có các sắc tố mực tập trung và việc điều trị trên chúng có thể làm sáng hoặc bỏng toàn bộ độ dày da, tùy thuộc vào thiết bị được sử dụng.
Tái tạo bề mặt sâu hơn dự định có bằng chứng là sự xói mòn da, đã được báo cáo với phương pháp điều trị bằng laser phân đoạn. Mặc dù đây là một biến chứng hiếm gặp, nó có thể xảy ra với việc chồng lấp xung, số lần phát xung nhiều và ở những vùng da mỏng như cổ và dưới mắt.
Giảm sự phát triển lông trong hoặc liền kề với khu vực điều trị có thể xảy ra. Nên nhấn mạnh nguy cơ này nếu có lông sẫm màu, đặc biệt là khi điều trị lông trên vùng mặt của nam giới khi sử dụng tia laser không phân đoạn nhắm vào melanin (ví dụ: 532 và 585 nm).
Độc tính từ thuốc gây tê tại chỗ được áp dụng trước khi laser phân đoạn đã được báo cáo. Loại bỏ hoàn toàn thuốc gây tê tại chỗ trước khi điều trị laser phân đoạn và áp dụng hạn chế cho các khu vực nhỏ (dưới 400 cm2) có thể làm giảm nguy cơ này.
Việc thay đổi các chất làm đầy da bằng laser không xâm lấn đang gây tranh cãi. Trong khi có một số bằng chứng cho thấy rằng laser không xâm lấn không ảnh hưởng đến chất làm đầy da trong mô, các nghiên cứu khác chỉ ra rằng laser không xâm lấn có thể khiến các sự thể hiện không mong muốn của chất làm đầy da có hình dạng theo khuôn hơn và làm giảm sự xuất hiện của chúng trên da (ví dụ, Q-switched 1064 nm). Chất làm đầy da có thể được thay đổi bằng laser xâm lấn, đặc biệt là ở những vùng da mỏng như vùng dưới ổ mắt.
Sẹo là cực kỳ hiếm gặp với laser không xâm lấn, nhưng có thể xảy ra với các phương pháp điều trị quá mức, đặc biệt là ở các khu vực dễ bị sẹo như xương ức hoặc với các phương pháp điều trị phức tạp do nhiễm trùng. Xem Chương 6 để biết thêm thông tin và kiểm soát sẹo.
Chấn thương mắt có thể tránh được bằng cách đeo kính bảo hộ an toàn với laser thích hợp mọi lúc trong quá trình điều trị, hướng đầu laser ra khỏi mắt và điều trị bên ngoài ổ mắt.
2. Quần thể đặc biệt và những cân nhắc bổ sung
- Phụ nữ mang thai và cho con bú. Phụ nữ mang thai hoặc cho con bú thường không trải qua các điều trị tự chọn như điều trị bằng laser. Một trong những biến chứng tiềm ẩn do đau kéo dài trong quá trình điều trị có thể là ức chế tiết sữa ở phụ nữ đang cho con bú.
- Các loại da tối màu theo Fitzpatrick. Các loại laser không phân đoạn không xâm lấn (1064 nm, 1320 nm, 1450 nm) là an toàn cho mọi loại da. Sử dụng các cài đặt bảo tồn với độ rộng xung dài, độ ảnh hưởng thấp và mật độ thấp giúp giảm nguy cơ biến chứng khi điều trị bằng laser phân đoạn không xâm lấn (1410 nm, 1440 nm, 1540 nm, 1550 nm, 1565 nm, 1927 nm) và laser phụ thuộc vào các nhóm mang màu (532 nm, 585 nm, 595 nm, ánh sáng xung mạnh IPL). Lưu ý rằng 1064 nm là an toàn cho tất cả các loại da và thường được sử dụng ở loại da VI vì nó có độ thâm nhập sâu do bước sóng dài so với các laser phụ thuộc vào nhóm mang màu khác và không được hấp thu cao bởi melanin biểu bì.
- Bệnh nhân nhi. Bệnh nhân nhi thường không phải là ứng cử viên cho phương pháp điều trị bằng laser thẩm mỹ không xâm lấn.
- Trị nám. Phương pháp điều trị nám bằng laser rất khác nhau và công nghệ cụ thể được sử dụng phải được xem xét khi xác định có nên hay không nên thực hiện phương pháp điều trị tái tạo bề mặt không xâm lấn ở bệnh nhân bị nám. Ví dụ, laser 1064 nm cải thiện nám trong khi các phương pháp điều trị lặp đi lặp lại với ánh sáng xung mạnh có thể làm tệ hơn tình trạng tăng sắc tố.
- Các khu vực không thuộc mặt. Các phương pháp điều trị tái tạo bề mặt không xâm lấn thường được thực hiện trên các khu vực không thuộc mặt, chẳng hạn như cổ và ngực. Mặc dù các hồ sơ về an toàn được cải thiện hơn nhiều so với laser xâm lấn, những khu vực này đã bị làm chậm lành vết thương liên quan đến khuôn mặt do có ít các đơn vị bã nhầy hơn và có nguy cơ điều trị quá mức và gây sẹo cao hơn. Nên sử dụng các thông số điều trị bảo tồn ở những vùng không thuộc mặt.
Tham khảo thêm một số bài viết cùng chủ đề: