Bài viết Tìm hiểu các vấn đề về liên quan đến bỏng và sẹo ở trẻ em – Tải file PDF Tại đây.
Tác giả: Mark Fisher
Dịch: Bs. Trương Tấn Minh Vũ
9.1 Giới thiệu
Quá trình lành thương trong thời thơ ấu là một câu chuyện tiếc nuối phản ánh vấn đề sinh học, tiềm năng và sự giới hạn tiềm ẩn của trẻ đang phát triển từng bị thương. Việc quen thuộc với các yếu tố đan xen trong quá trình phát triển là rất quan trọng để hướng dẫn các bác sĩ và phẫu thuật viên trong việc chăm sóc trẻ bị sẹo. Nhìn chung, điều này bao gồm:
1. Bản thân vết sẹo
2. Sự tăng trưởng và phát triển thể chất
3. Sự phát triển nhận thức, xã hội và cảm xúc
Bản thân vết sẹo nói chung là giống nhau ở trẻ em và người lớn về mặt sinh học và bệnh sử tự nhiên. Điểm mấu chốt của sẹo ở trẻ em là cách sẹo tương tác với cơ thể đang phát triển. Nhiều cột mốc phát triển ảnh hưởng đến bệnh sử tự nhiên của vết sẹo cũng như kế hoạch điều trị. Hình 9.1a, b cung cấp cái nhìn chung về mốc thời gian này với một số cân nhắc về phẫu thuật.
9.2 Tổng quan về quá trình phát triển
Trong năm đầu tiên của cuộc đời, sự phát triển diễn ra nhanh chóng và bắt đầu chậm lại ở một mức độ nào đó sau năm thứ hai. Tỷ lệ cũng khác biệt với phần đầu chiếm 19% tổng diện tích bề mặt cơ thể (total body surface area, TBSA) trong năm đầu tiên của cuộc đời nhưng với đùi tương đối nhỏ. Những tỷ lệ này làm cho sẹo rộng ở mặt và da đầu trở nên khó hơn vì liên quan đến tỷ lệ lớn hơn của tổng diện tích bề mặt cơ thể. Trong suốt cuộc đời, thân mình gồm mông và tầng sinh môn chiếm diện tích bề mặt lớn nhất của cơ thể, khoảng 1/3 cơ thể. Đến tuổi dậy thì, tỷ lệ cơ thể thay đổi chủ yếu do những thay đổi tương đối ở kích thước đùi và đầu. Về mặt tái cấu trúc, bắt đầu từ độ tuổi 9–10, đùi trở thành vị trí lấy mô lớn hơn và nhu cầu tái cấu trúc cho đầu ít đòi hỏi hơn vì nó trở thành một phần nhỏ hơn của tổng diện tích bề mặt cơ thể (Hình 9.2), tại thời điểm này BSA của đầu giảm một nửa từ 19% xuống còn 10%.
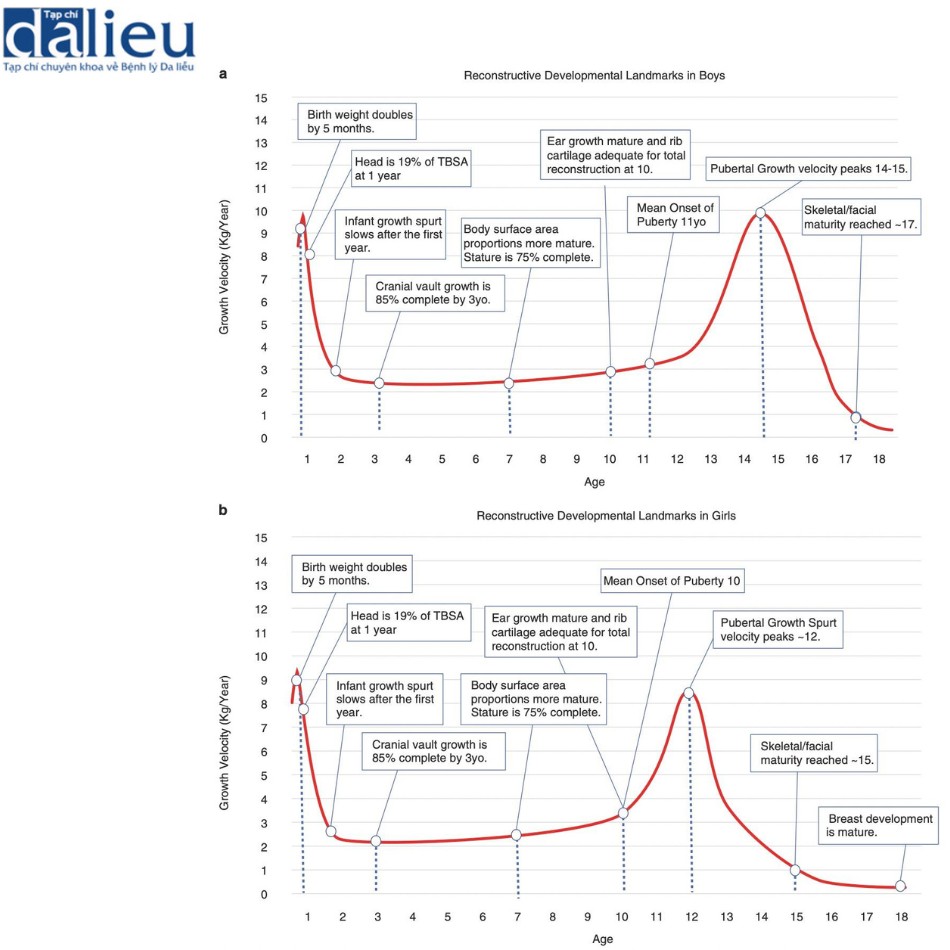
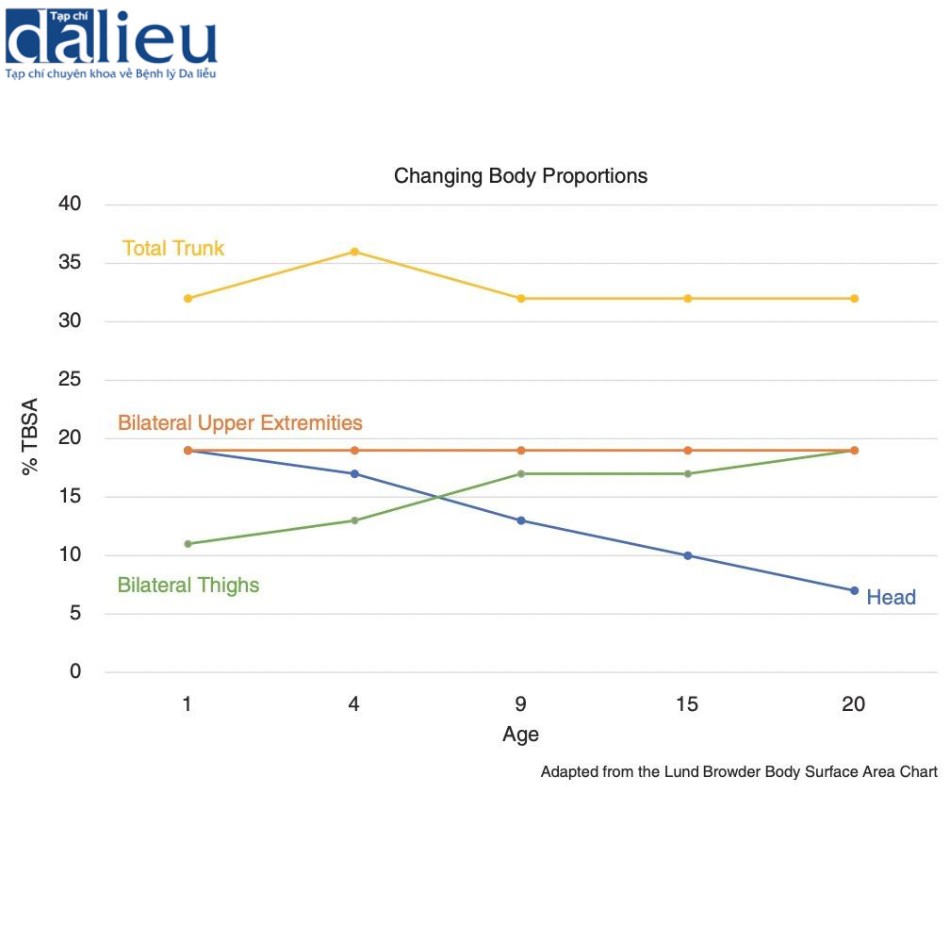
Não phát triển nhanh với vòm sọ đạt 85% sự phát triển của người lớn vào năm 3 tuổi. Sự phát triển của tai cũng nhanh tương tự với 85% sự phát triển đạt được vào năm 4 tuổi. Tuy nhiên, về mặt tái cấu trúc, việc cấu trúc toàn bộ tai đòi hỏi một khung cấu trúc đầy đủ được để lại cho đến năm 10 tuổi khi đầy đủ sụn và sự phát triển của tai đối bên hoàn tất. Tuổi dậy thì bắt đầu vào khoảng 10 tuổi ở bé gái và 11 tuổi ở bé trai, với tốc độ tăng trưởng đạt đỉnh vào khoảng 12 và 14 tuổi. Trong giai đoạn tăng trưởng và phát triển nhanh chóng này, trẻ em có thể chịu sức căng nhiều và sự trầm trọng của hình thành sẹo với mất phạm vi cử động. Sự phát triển ngực xuất hiện khi bắt đầu dậy thì và phần lớn hoàn thiện trong vòng 2–4 năm, đạt đến độ trưởng thành cuối cùng vào năm 18 tuổi. Sự trưởng thành của xương xảy ra vào khoảng 14 tuổi đối với bé gái và khoảng 17 tuổi đối với bé trai. Đây cũng là thời điểm mà sự phát triển của khuôn mặt phần lớn hoàn thiện, thích hợp phẫu thuật chỉnh hàm và mũi.
9.3 Vấn đề về nhận thức, xã hội, cảm xúc
Ngoài khía cạnh thể chất, điều quan trọng là hiểu tác động của sẹo và phẫu thuật đối với trẻ đang phát triển theo quan điểm xã hội, cảm xúc và nhận thức. Sẹo và gánh nặng chăm sóc liên quan điều trị sẹo có thể rất lớn. Giai đoạn từ 6 tháng đến 4 tuổi được cho là thời điểm mà các can thiệp y tế có thể gây căng thẳng do khả năng chăm sóc chưa thành thục.
Gần đây, sự chú ý được hướng đến nguy cơ độc tính thần kinh do gây mê ở não đang phát triển. Sự chết theo chương trình của tế bào thần kinh và giảm sự phát triển synap được chứng minh trong mô hình não chuột đang phát triển trải qua gây mê toàn thân. Thanh thiếu niên có tiền sử gây mê toàn thân trước 4 tuổi được thấy là có chỉ số IQ trung bình giảm gần 1% so với nhóm đối chứng trong một nghiên cứu trên dân số Thụy Điển. Nhưng dữ liệu tốt nhất hiện có về chủ đề này được công bố vào năm 2015. Thử nghiệm gây mê toàn thân so với gây tê tủy sống báo cáo ban đầu về một thử nghiệm có đối chứng ngẫu nhiên ở trẻ sơ sinh trải qua phẫu thuật thoát vị. Không có sự khác biệt nào được chứng minh ở trẻ 2 tuổi trong Thang đánh giá Bayley về sự phát triển của trẻ sơ sinh và trẻ mới biết đi. Do đó, bằng chứng tốt nhất cho đến nay ủng hộ việc cung cấp phẫu thuật theo yêu cầu bao gồm gây mê toàn thân cho ngay cả trẻ nhỏ nhất nếu có một chỉ định mạnh.
Tác động tâm lý của sẹo đối với trẻ em được chứng thực rõ trong y văn. Những trẻ sống sót sau bỏng báo cáo các vấn đề về cảm xúc và hành vi cao hơn với điểm chất lượng cuộc sống liên quan đến sức khỏe thấp hơn, đặc biệt liên quan đến ngoại hình. Sẹo trên mặt có liên quan đến sự suy giảm tương tác xã hội và phát triển. Sẹo biến dạng có thể gây ra đau khổ là điều hiển nhiên, nhưng việc dự đoán tác động của sẹo đối với một bệnh nhân cụ thể là rất khó. Một đánh giá có hệ thống các nghiên cứu nhằm đo lường tác động của sẹo vào năm 2011 chứng minh kết quả trái chiều liên quan đến hình ảnh cơ thể, với một số trẻ bị bỏng báo cáo hình ảnh cơ thể cao hơn so với nhóm đối chứng không bị bỏng. Những phát hiện tương tự đặt ra câu hỏi về giá trị của các phép đo của chúng tôi và thúc đẩy sự phát triển của các phép đo mới mặc dù chúng vẫn đang trong quá trình phát triển. Cuối cùng, tác động xã hội và cảm xúc của sẹo ở trẻ em không được bỏ qua. Ngoài những chú ý trên, các đặc điểm giải phẫu và sinh lý của trẻ em cũng rất quan trọng.
9.4 Da của trẻ em
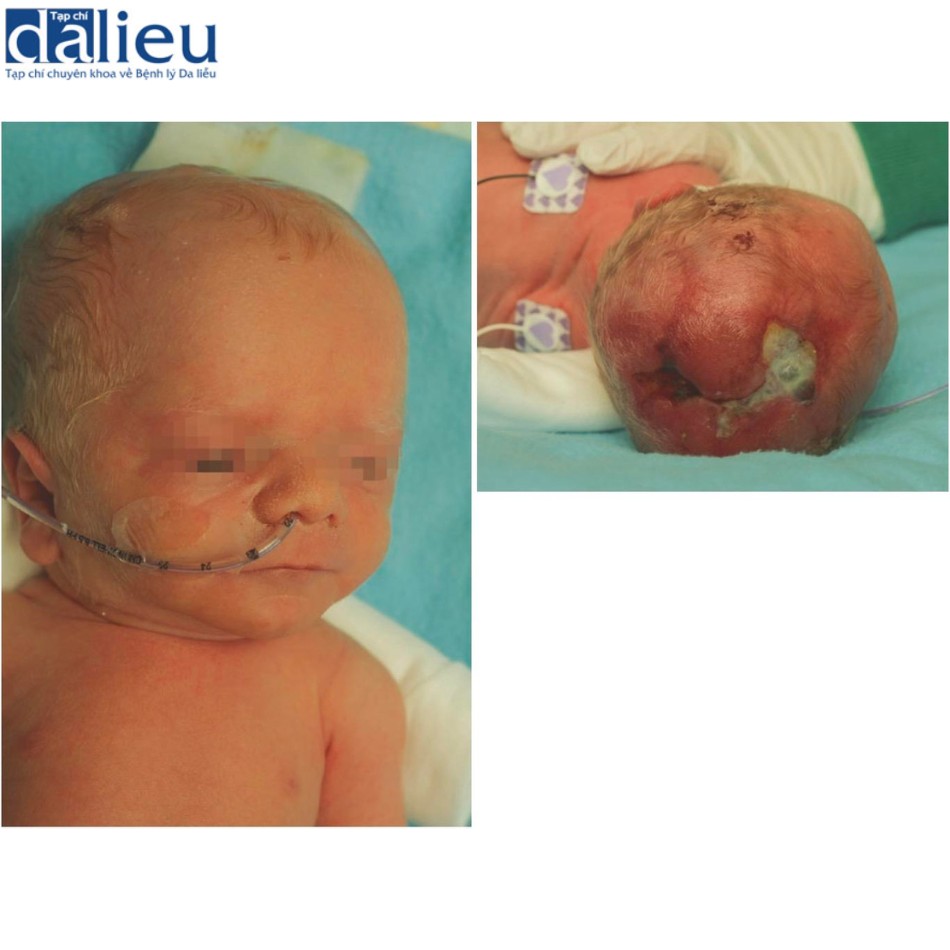
Thai nhi đang phát triển được biết có khả năng tạo ra da mới mà không để lại sẹo sau tổn thương cắt. Tuy nhiên, ở tuần thứ 24 của thai kỳ, khả năng này bắt đầu biến mất. Do đó, sẹo xuất hiện ngay cả ở trẻ nhỏ tuổi nhất bị thương. Hình 9.3 minh họa một trẻ sơ sinh bị chứng bất sản da bẩm sinh cuối cùng lành với một vết sẹo đáng kể.
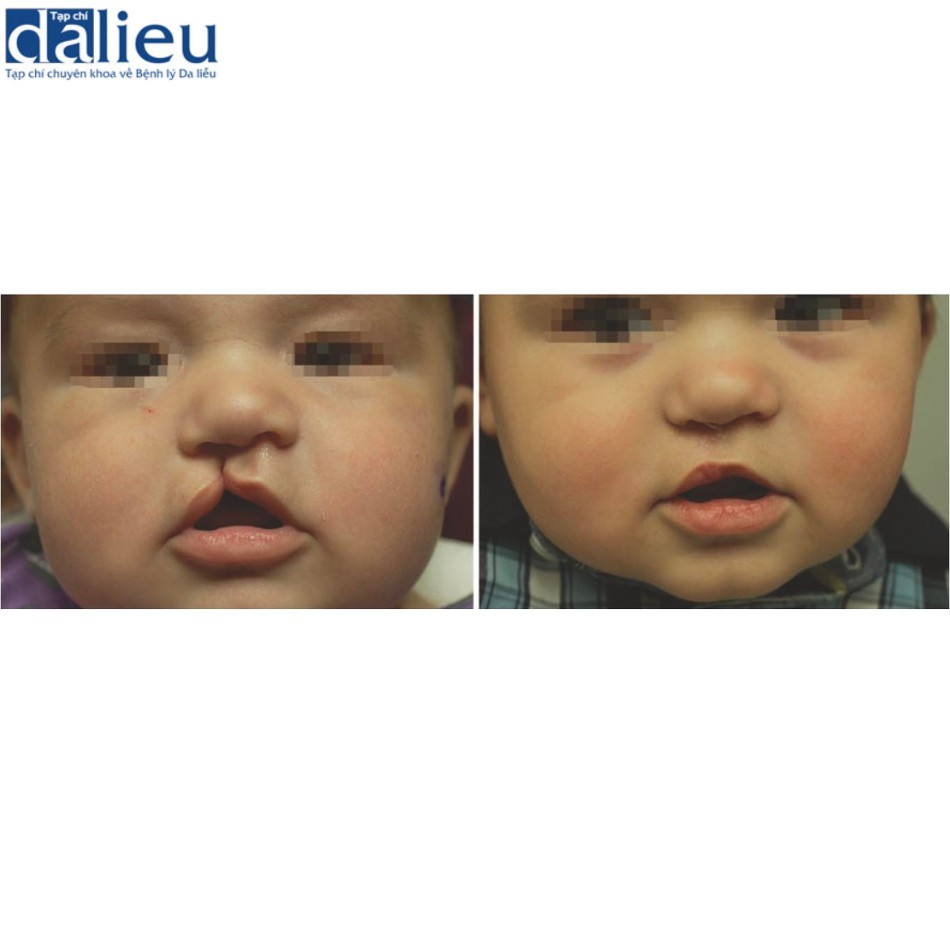
Khi mới sinh, da trẻ sơ sinh có tất cả năm lớp của da trưởng thành mặc dù có nhiều điểm khác biệt so với người trưởng thành. Da ở giai đoạn đầu của trẻ sơ sinh rất mỏng manh, không có độ bền kéo. Da cũng nhạy cảm với kích thích cơ học như chứng co mạch máu được ghi nhận ở các vạt da ở trẻ rất nhỏ. Nguy cơ mất nước da cũng tăng lên do tỷ lệ diện tích bề mặt trên khối lượng cao và chức năng hàng rào tương đối kém hiệu quả của da trẻ sơ sinh. Sau 6 tháng tuổi, trẻ em bắt đầu lành vết thương với sẹo quá mức. Nhiều yếu tố có thể góp phần gây ra hiện tượng này. Vết thương và viêm ở lớp bì lưới sâu có mối tương quan với sự phát triển của sẹo phì đại và sẹo lồi. Vì da trẻ em mỏng nên lớp bì lưới dễ bị tổn thương hơn, dẫn đến tăng nguy cơ sẹo xấu. Sức căng lặp lại cũng dẫn đến xơ hóa vết thương thông qua nhiều cơ chế gây viêm bao gồm các con đường dẫn truyền cơ học. Trẻ em đang lớn rất năng động và có làn da tương đối căng, có thể trở nên căng bệnh lý với những vết thương nhỏ. Do đó, sức căng là tác nhân chính gây ra sẹo bệnh lý ở trẻ em. Sẹo lồi cũng xảy ra ở trẻ em nhưng ít phổ biến hơn ở trẻ nhỏ. Mặt khác, khi sức căng được giải phóng, quá trình lành thương tốt và sẹo tối thiểu có thể được dự đoán như chúng ta biết từ phẫu thuật thông thường như phẫu thuật sứt môi. Hình 9.4 minh họa một ca phẫu thuật sứt môi không hoàn toàn một bên được thực hiện ở trẻ 4 tháng tuổi với rất ít sẹo có thể nhận thấy sau đó.
Tóm lại, nhiều yếu tố khiến sẹo bệnh lý trở thành hậu quả tự nhiên của vết thương ở trẻ em. Da của trẻ mỏng, dễ tổn thương tới lớp bì sâu, dễ tăng sức căng và trẻ em có tiềm năng sinh lý cần thiết để tạo ra một vết sẹo co cứng mạnh. Điều quan trọng nữa là phải nhận ra sự tương tác giữa các yếu tố này với sự phát triển.
9.5 Cơ sở của đánh giá sẹo ở trẻ em
Đánh giá sẹo theo vùng giải phẫu được thảo luận chi tiết hơn bên dưới, nhưng các nguyên tắc chung được trình bày ở đây. Như đã nêu trước đó, hiện tại không có phép đo đánh giá sẹo nào được chấp nhận rộng rãi dành riêng cho trẻ em. Nhưng phép đo được sử dụng phổ biến nhất là thang điểm sẹo Vancouver, bao gồm mạch máu, sắc tố, độ mềm dẻo và độ cao. Các chi tiết thêm nên bao gồm các cấu trúc giải phẫu liên quan. Ở trẻ em, cần lưu ý bất kỳ tác động nào đến sự phát triển và tăng trưởng. Sau đó, kết quả kiểm tra tổng thể được sử dụng để định lượng lượng mô bị thiếu hụt. Cuối cùng, cần ghi lại nhận thức của bệnh nhân và gia đình về vết sẹo, bao gồm các triệu chứng đau hoặc ngứa. Hình 9.5 cung cấp một mẫu đánh giá sẹo bao gồm các vùng này.

Độ chắc chủ quan của sẹo là một thông tin có giá trị nhưng có thể thay đổi. Bilmire lưu ý rằng trẻ em bị bỏng phàn nàn về cảm giác căng cứng trong quá trình phát triển nhanh thường báo cáo sự cải thiện tự nhiên theo thời gian, cho thấy khả năng kéo giãn và phát triển để đáp ứng với sức căng.
Câu hỏi quan trọng đối với các vết sẹo nào là “Mất bao nhiêu mô?” Những vết sẹo không thiếu mô có thể dùng các biện pháp đo lường đơn giản hơn như đè, nẹp, xoa bóp, steroid, tấm silicon và xạ trị với trường hợp sẹo lồi. Các trường hợp được chọn có thể được cắt bỏ và đóng lại nếu kỹ thuật hoặc việc giảm sức căng sau phẫu thuật không đầy đủ. Để xác định nhu cầu về mô cần bổ sung, kết hợp giữa sờ nắn và vận động thụ động phần bị ảnh hưởng thông qua phạm vi cử động giúp cảm nhận rõ về mô bị mất, đến từng centimet vuông. Sẽ hữu ích khi hình dung kích thước của khiếm khuyết xảy ra nếu mô sẹo được rạch và giải phóng cùng với việc phục hồi toàn bộ phạm vi cử động và giảm sức căng. Có thể khó để thực hiện trên trẻ theo cách này tại phòng khám do sự lo lắng và đau, nhưng cần nỗ lực để có được các cuộc kiểm tra tiền phẫu thuật kỹ lưỡng để lập kế hoạch tốt hơn.
Đối với trẻ em bị sẹo lớn, như bỏng, các nhóm nhiều chuyên khoa với sự liên hệ tốt sẽ cung cấp dịch vụ chăm sóc tốt nhất. Khi chiều rộng và chiều sâu chuyên môn kết hợp với dịch vụ chăm sóc hợp lý, nhanh chóng và hiệu quả, sẽ đạt được khối lượng quan trọng tạo nên các trung tâm xuất sắc thực sự.
Xây dựng kế hoạch, thang tái cấu trúc là khái niệm thích đáng đối với sẹo ở trẻ em. Có nhận xét rằng đối với một vấn đề, lựa chọn có độ phức tạp thấp hơn nên được xem xét trước lựa chọn có độ phức tạp cao hơn. Nhưng sẹo thường là vấn đề phức tạp và được điều trị tốt nhất bằng nhiều phương pháp có mức độ phức tạp khác nhau. Do đó, nhiều bậc thang có thể được sử dụng song song hoặc nối tiếp. Chúng ta có thể thấy mình đang lên và xuống thang tùy thuộc vào nhu cầu thay đổi của bệnh nhân theo thời gian. Ví dụ, một bệnh nhân nhất định có thể trải qua laser và quá trình sắp xếp lại mô tại chỗ trong cùng một ca phẫu thuật.
9.6 Mặt và da đầu
9.6.1 Tăng trưởng và phát triển
Xương sọ mặt đang phát triển tăng trưởng thông qua sự kết hợp của quá trình cốt hóa nội màng và nội sụn với hầu hết quá trình phát triển của vòm hoàn thành trong thời thơ ấu trong khi phần lớn quá trình phát triển của khuôn mặt diễn ra vào những năm thiếu niên. Suy giảm do sẹo của sự phát triển vùng sọ mặt xảy ra ở mặt, đặc biệt là mũi và hàm, dẫn đến cắn chéo, cắn hở, hình dạng cung hàm bị bóp lại và suy giảm khả năng vận động hàm và nói. Do đó, các nguyên tắc quản lý sẹo trên mặt ở trẻ em là:
1. Ngăn ngừa suy giảm trong tăng trưởng và biến dạng thông qua can thiệp kịp thời trong quá trình phát triển.
2. Hướng tới mục tiêu sửa chữa dứt điểm khi sự phát triển ổn định, ví dụ như khi bộ xương trưởng thành.
9.6.2 Phân tích khuôn mặt có sẹo
Khi sẹo gây ra biến dạng đáng kể ở trẻ, việc phân tích vấn đề là chìa khóa. Sẹo nghiêm trọng trên mặt có thể là một mạng lưới phức tạp, khó khăn gồm các vấn đề liên quan đến nhau. Phân tích mọi thứ một cách có hệ thống có thể giúp xác định các mục tiêu tái cấu trúc có thể thực hiện được và có thể ưu tiên. Một phương pháp tiếp cận có hệ thống đối với khuôn mặt có sẹo nên bao gồm phân tích tác động của sẹo đối với:
1. Sự che phủ
2. Các điểm mốc xác định
3. Biểu cảm khuôn mặt
4. Thể tích
5. Thở
6. Ăn uống
7. Nói
Phải chỉ ra từng vấn đề này một cách hiệu quả và với mức độ ưu tiên phù hợp. Sai lầm phổ thông là ưu tiên sẹo bề mặt trong khi vô tình làm biến dạng các điểm mốc trên khuôn mặt dẫn đến biến dạng toàn bộ ở bệnh nhân.
9.6.2.1 Sự che phủ
Sự che phủ ở mặt và đầu gồm da và hệ thống phức tạp các lớp cân bao gồm cân cơ sọ, hệ thống cân cơ SMAS và cơ bám da, liên quan chặt chẽ đến các cấu trúc cân cơ và các mặt phẳng sâu hơn của đầu, mặt và cổ. Bàn luận sâu hơn về các lớp này nằm ngoài phạm vi của chương này nhưng phải được hiểu kỹ lưỡng khi có sẹo sâu hơn và rộng hơn.
9.6.2.2 Các điểm mốc xác định trên mặt
Các điểm mốc xác định trên mặt bao gồm các điểm và đường viền có độ tương phản cao mà mắt người xem tự nhiên bị thu hút, xác định khuôn mặt. Mọi họa sĩ chân dung đều hiểu tầm quan trọng của việc xác định đúng những điểm này. Nếu các điểm mốc trên khuôn mặt chính xác, nhiều khuyết điểm khác sẽ bị bỏ qua. Ngược lại, nếu các điểm mốc trên khuôn mặt bị xáo trộn, sự biến dạng nghiêm trọng rất rõ ràng. Các điểm chính có độ tương phản cao trên khuôn mặt bao gồm:
1. Các khe mi mắt, đặc biệt là khi chúng giao nhau với mống mắt.
2. Lông mày.
3. Lỗ mũi và gốc cánh mũi với cái bóng của chúng.
4. Các góc miệng và cái bóng dưới môi trên.
Tầm quan trọng của các điểm mốc này trở nên rõ ràng, ví dụ, khi sức căng dẫn đến tình trạng lộn mi do sẹo, vách mắt trong, gốc cánh mũi không đối xứng hoặc mất đường viền môi trên do biến dạng xương răng, miệng nhỏ hoặc biến dạng trực tiếp của miệng. Hình 9.6 chứng minh rằng việc đơn giản hóa khuôn mặt chỉ bằng các điểm mốc có độ tương phản cao chính sẽ giữ nguyên được sự giống nhau. Hệ quả của sự quan sát này là ngay cả những biến dạng nhỏ của các điểm mốc này cũng có thể làm biến dạng khuôn mặt.

9.6.2.3 Thể tích khuôn mặt
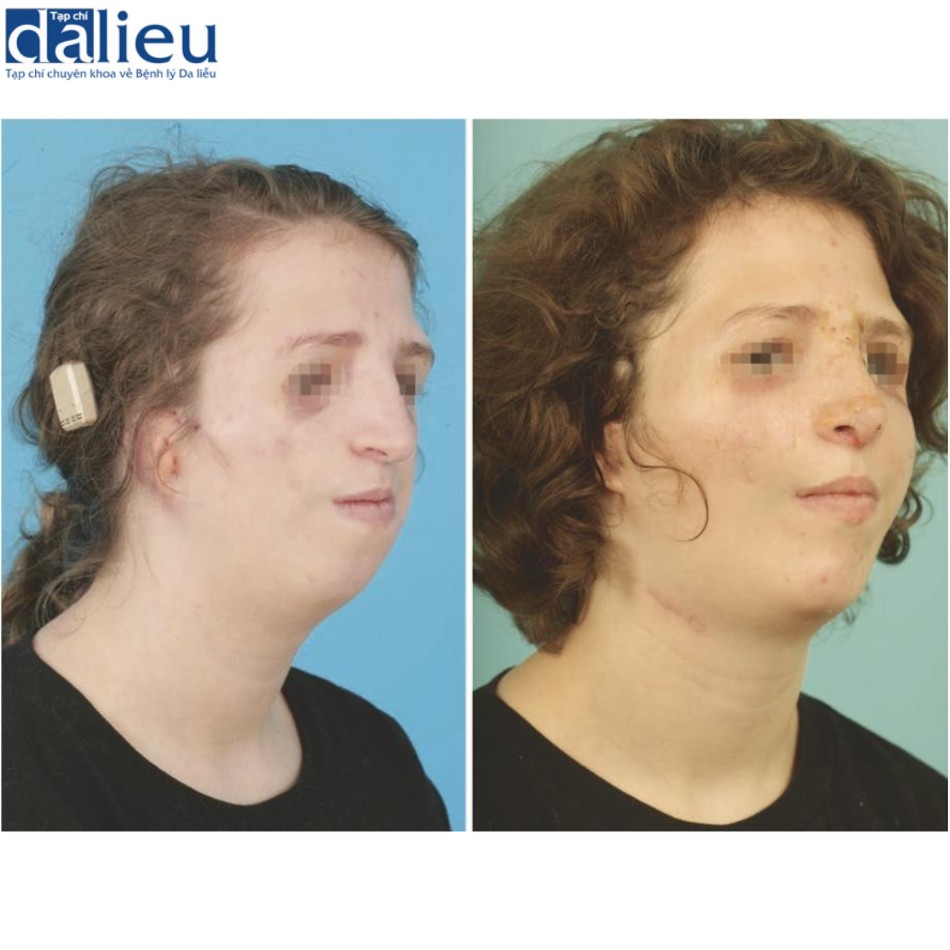
Thể tích khuôn mặt đề cập đến hình dạng ba chiều của khuôn mặt, phụ thuộc vào sự nâng đỡ của xương-răng và khối lượng mô mềm, đồng thời tạo nên nền tảng của khuôn mặt. Sẹo nghiêm trọng ở mặt đang phát triển có thể làm méo mó và cản trở sự phát triển của mặt. Khi điều này xảy ra, cần đưa sẹo vào kế hoạch sửa chữa thể tích khuôn mặt. Ví dụ, một trẻ có xương- răng Angle loại III do sẹo cần phải tiến hành phẫu thuật Le Fort I sẽ cần sửa chữa sẹo bao quanh để tạo điều kiện cho phẫu thuật chỉnh hàm và giảm thiểu nguy cơ tái phát. Hình 9.7 minh họa trường hợp sẹo dày làm hạn chế sự phát triển của hàm trên và hàm dưới gây ra sai khớp cắn và mối quan hệ Angle loại III cần phẫu thuật chỉnh hàm. Nhưng vết sẹo phải được chú ý để tăng cường quá trình này. Hình 9.8, một bé gái mắc hội chứng Treacher Collins, được điều trị tập trung vào việc sửa chữa các tương quan về thể tích nổi bật bao gồm phẫu thuật chỉnh hình hàm mặt, cấy ghép PEEK tùy chỉnh ở gò má, ghép mỡ quanh hốc mắt và phẫu thuật mũi.
9.6.2.4 Biểu cảm khuôn mặt
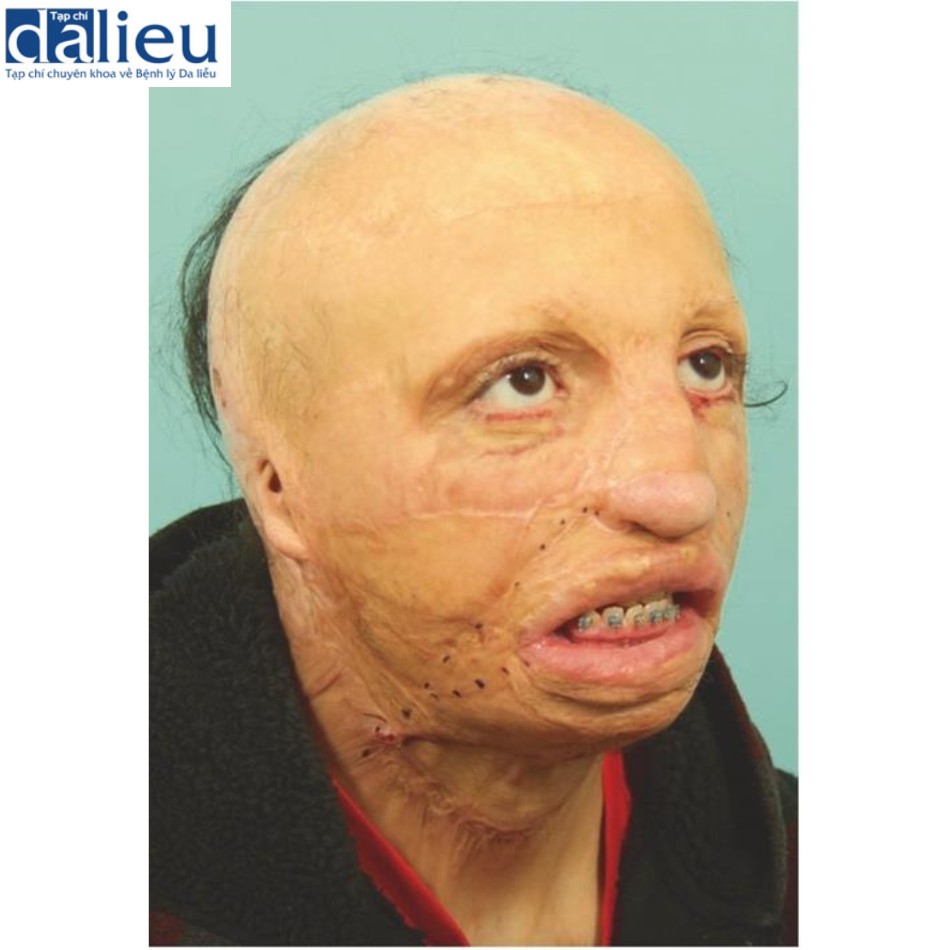
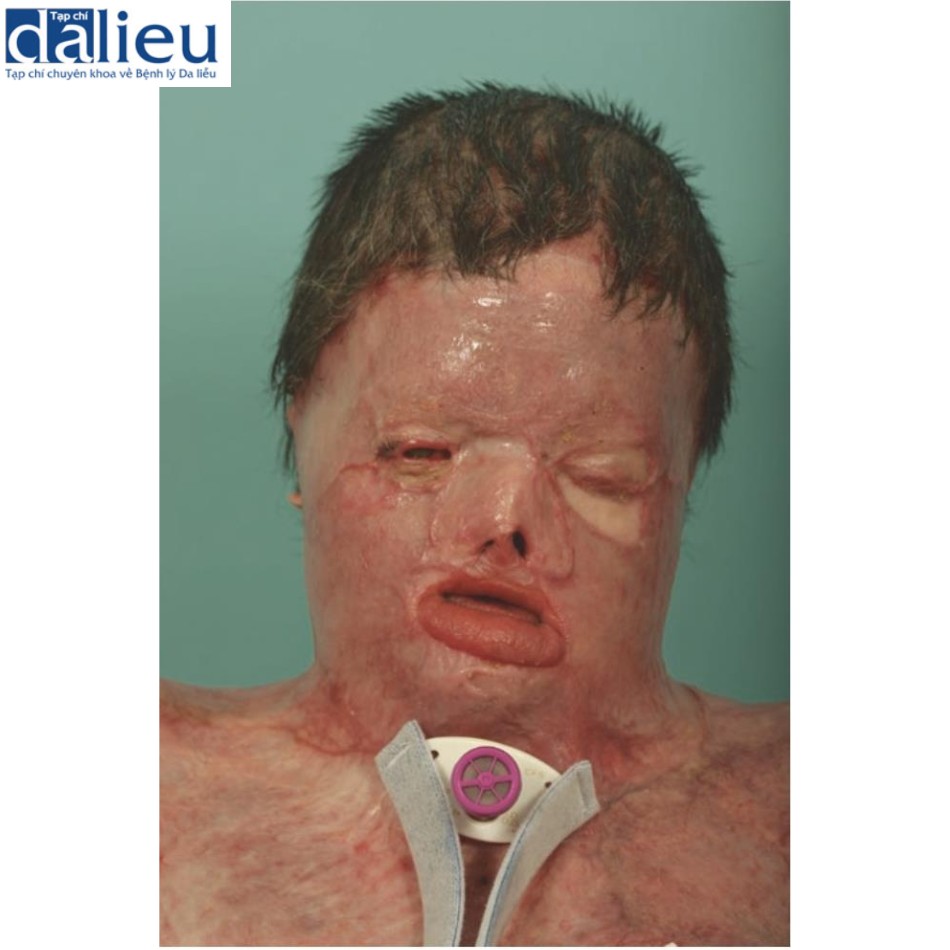
Sẹo cũng có thể làm giảm biểu cảm khuôn mặt do xơ cứng các thành phần sâu hoặc nông của cơ chế biểu cảm khuôn mặt, bao gồm dây thần kinh mặt, cơ biểu cảm khuôn mặt, hệ thống cơ cân nông (SMAS) và da bên trên. Rối loạn biểu cảm khuôn mặt có thể biểu hiện kiểu hoạt hình hoặc trong trường hợp xấu nhất, mất biểu cảm nghiêm trọng do mặt nạ sẹo như trong Hình 9.9.
9.6.2.5 Thở, Ăn, Nói, Nghe
Đôi khi, sẹo rộng như trong bỏng nặng có thể làm suy giảm hô hấp, ăn, nói và nghe qua các vết co cứng và sự suy giảm liên quan đến miệng, cổ và tai. Những vấn đề chức năng này cần được điều trị với mức độ ưu tiên cao nhất.
9.6.3 Điều trị sẹo vùng mặt
Các kỹ thuật tái cấu trúc khuôn mặt ở trẻ em về cơ bản giống như ở người lớn. Sẹo không có thiếu hụt mô được hưởng lợi từ laser và điều trị bổ sung. Một loạt điều trị bằng PDL của Donelan với sự tái sắp xếp mô tại chỗ cho mặt chứng minh sức mạnh của việc kết hợp các kỹ thuật này.
Với sẹo nghiêm trọng hơn, cần phải cung cấp thêm mô. Khi đó, toàn bộ các kỹ thuật phẫu thuật sử dụng khái niệm tái cấu trúc nâng đỡ được cân nhắc. Đây là một sự điều chỉnh của khái niệm bậc thang nhấn mạnh rằng lựa chọn tái cấu trúc tốt nhất không nhất thiết phải là bậc thấp nhất khả thi trên bậc thang.
Quan trọng là laser và các kỹ thuật ít xâm lấn hơn có thể cải thiện tình trạng khiếm khuyết, giúp việc tái cấu trúc sau đó ít đòi hỏi hơn. Khi có tình trạng khiếm khuyết da đáng kể ở khuôn mặt, các lựa chọn bao gồm ghép da toàn bộ độ dày lý tưởng từ phía trên xương đòn như đối với tình trạng lộn mi. Khi cần ghép da lớn hơn, việc mở rộng mô có thể cung cấp mô cần thiết. Khi cần mảnh ghép rất lớn cho khuôn mặt, vấn đề phù hợp màu sắc có thể trở nên ít quan trọng hơn vì những tổn thương lớn có xu hướng có màu sắc không bình thường bất kể thế nào. Vạt khu vực và vạt tự do cũng quan trọng trong vùng này.
Mở rộng mô để điều trị sẹo và tái cấu trúc khuôn mặt ở trẻ em là một công cụ chính, nhưng tỷ lệ đáng kể bị nhô, nhiễm trùng và biến dạng do điều trị gây ra làm giảm nhiệt huyết của nhiều bác sĩ phẫu thuật. Neale và cộng sự công bố một nghiên cứu 37 trường hợp mở rộng mô ở trẻ em cho mặt và cổ vào năm 1992, là bản tóm tắt tuyệt vời và thận trọng về các nguyên tắc thiết kế trong mở rộng mô mặt. Một số điểm chính bao gồm:
1. mở rộng da phía trên đường viền xương hàm dưới cần thực hiện thận trọng vì nguy cơ biến dạng.
2. Vạt đóng theo chiều dọc có thể phải được sửa lại do sự co lại sau đó.
3. Xoay hướng xuống là thích hợp hơn xoay lên khi có thể.
Mặt khác, Bauer chứng minh kinh nghiệm 20 năm trong 995 ca tái cấu trúc dựa trên mở rộng mô trên khắp cơ thể với tỷ lệ biến chứng cực kỳ thấp như được trong báo cáo năm 2004 của ông. Các vạt được mở rộng được sử dụng cho má, cổ và trán với các mảnh ghép toàn độ dày được mở rộng cho các vùng quanh mắt và mũi. Biến dạng so sức căng của các điểm mốc trên mặt với các vạt được mở rộng được tránh bằng cách sử dụng các thiết kế chuyển vị ngược với các vạt tiến triển theo cách giống với các vạt cổ mặt ở giữa.
Một điểm quan trọng cơ bản của các báo cáo này là vị trí bình thường của các điểm mốc định hình khuôn mặt là điều kiện tiên quyết để có một khuôn mặt bình thường. Nếu những nỗ lực nhằm giảm sẹo dẫn đến sự biến dạng của các điểm mốc xác định khuôn mặt, sẽ nhận được một sự biến dạng toàn bộ.
Một loạt các vạt siêu mỏng cho cổ và mặt được mô tả trên khắp thế giới, đặc biệt là trong công trình của Hyakusoku và Ogawa. Trẻ em có thể là ứng cử viên hàng đầu cho các kỹ thuật này vì chúng ít có khả năng bị béo phì. Các vạt da cân thông thường cũng là lựa chọn tốt nhưng chúng có thể cần nhiều ca phẫu thuật cắt giảm khối. Sự tái cấu trúc của lớp mô mềm dẻo bao quanh giúp sự tái cấu trúc răng xương và mũi khả thi trong những trường hợp nghiêm trọng. Sau khi đạt được điều này, các kỹ thuật phẫu thuật chỉnh hình hàm mặt và phẫu thuật mũi được sử dụng.
9.7 Cổ
Cổ là một bộ phận cơ thể tương đối nhỏ ở trẻ em và người lớn và không có nhiều điều đáng nói về mặt phát triển. Tuy nhiên, đây là một vấn đề tái cấu trúc quan trọng vì sẹo nghiêm trọng ở cổ có thể gây ra hậu quả thẩm mỹ và chức năng sâu sắc khi tình trạng sức căng và xơ hóa làm biến dạng khuôn mặt hoặc hạn chế phạm vi cử động. Thật vậy, suy giảm phạm vi cử động kéo dài có thể dẫn đến lác mắt và các vấn đề về mắt khác.
Ở trẻ em, ngay cả chấn thương nhỏ nhất ở da cổ cũng có thể phì đại và ngứa do chuyển động và sức căng của cổ. Các liệu pháp cơ bản tiêu chuẩn như laser và steroid có thể thành công. Nhưng việc tái sắp xếp mô tại chỗ khá hiệu quả và nên được thực hiện sớm nếu không thấy cải thiện.
Sẹo nghiêm trọng hơn ở cổ là sẹo có thiếu hụt mô và liên quan đến các cấu trúc sâu. Thiếu hụt mô ở cổ được xác định khi lớp da bao phủ quá chặt không để cử động trong phạm vi chức năng. Khi trường hợp này xảy ra, tình trạng liên quan đến các cấu trúc sâu là phổ biến. Ngay dưới da là cân cổ nông bao phủ cơ bám da có thể bị sẹo và xơ hóa khá nhiều. Ở những cổ bị co cứng ngoại lệ, sự hợp lưu của các lớp cân trong và phía trên bao động mạch cảnh là các thành phần chính của tình trạng co cứng cần được giải quyết. Giải phóng đầy đủ đòi hỏi phải hiểu rõ về giải phẫu cổ. Điều cũng quan trọng là phải hiểu cách duỗi của cổ, 50% độ duỗi cổ được thực hiện giữa chẩm và C1 và 50% độ xoay xảy ra giữa C1 và C2. Điều này nhấn mạnh tầm quan trọng của cổ trước trên trong việc cung cấp phạm vi cử động. Một hệ quả thú vị là không cần phải di chuyển khí quản để đạt được sự giải phóng.
Nếu thiếu hụt mô được xác định, nguồn mô thay thế phải được xem xét. Ghép da có hoặc không có khung thay thế da là một cân nhắc. Vào những năm 1980, Waymack và cộng sự báo cáo một loạt 143 trẻ em được điều trị bằng phương pháp cắt và ghép da. Tỷ lệ tái phát 63% giảm xuống còn 17% nếu có thể nẹp trong hơn một năm. Khung da được đề xuất như một dự định để giảm tái phát nhưng dữ liệu còn hạn chế. Frame và cộng sự mô tả tỷ lệ tái phát trong phạm vi 25% với tỷ lệ nhiễm trùng khoảng 20% khi sử dụng Integra® để giải phóng khắp cơ thể. Figus và cộng sự báo cáo một loạt trường hợp chứng minh việc cắt bỏ sẹo sau đó là Integra® và ghép da với kết quả ban đầu thuyết phục. Hiệu quả thực sự, độ bền và tỷ lệ nhiễm trùng liên quan đến chất thay thế da vẫn chưa được biết. Nhưng phương pháp này chắc chắn nằm trên thang tái cấu trúc và là một lựa chọn quan trọng khi thiếu nơi lấy da có sẵn.
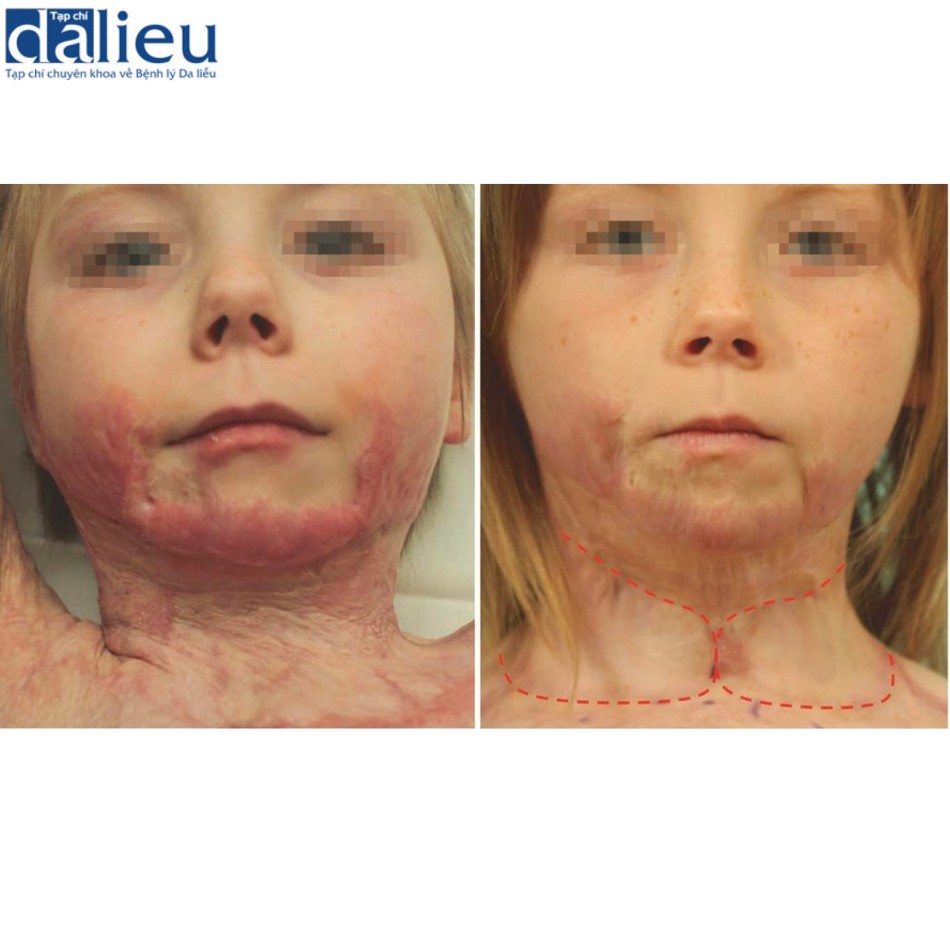
Khi có sẵn mô tại chỗ, người ta nhắc lại các loạt ca kinh điển trong nhiều năm bởi các bác sĩ phẫu thuật như Spence, Feldmanvà Bauer, những người chứng minh sức mạnh của việc mở rộng mô ở ngực và vai để giải phóng cổ. Griskevich chứng minh hiệu quả của nhiều vạt cục bộ lớn ở cổ và các vùng khác. Hình 9.10 minh họa cách vạt chuyển vị được mở rộng (viền màu đỏ) từ phần lưng trên và vai có thể làm giảm sức căng mà khuôn mặt phải chịu từ ngực, dẫn đến việc làm phẳng sẹo trên mặt. Trường hợp này cũng chứng minh sẹo kháng trị trên mặt và cổ có thể cần được chú ý thêm là điều cần thiết.
Ở đỉnh của thang tái cấu trúc, Hyakusoku và Ogawa chứng minh sức mạnh của vạt mỏng lớn đối với việc tái cấu trúc cổ và mặt. Những vạt đáng chú ý này có thể thực hiện được nhờ cầu da để tăng lưu lượng tĩnh mạch, tăng nạp tĩnh mạch xa để cho phép lưu lượng thẳng hiệu quả và làm mỏng có thể giảm các yêu cầu sinh lý trên mảnh vạt. Một thách thức vẫn chưa được giải quyết rõ ràng trong y văn là làm thế nào để áp dụng các kỹ thuật này cho người béo phì. Một phương pháp tiếp cận truyền thống hơn sử dụng chuyển mô tự do được Angrigiani báo cáo vào năm 1994, ghi nhận quá trình tái cấu trúc mạnh mẽ toàn bộ phía trước cổ ở 86 bệnh nhân bằng cách sử dụng vạt xương bả vaicạnh vai mở rộng với trung bình 3 ca phẫu thuật cắt giảm khối. Xét về chất lượng của kết quả cuối cùng, tính lâu bền và khả năng chống tái phát, tái cấu trúc cổ bằng vạt có nhiều ưu điểm.
9.8 Nách
Về mặt phát triển, không có nhiều điều đáng nói về nách trong nhi khoa. Ngực và chi trên chiếm một phần không đổi trong tổng diện tích bề mặt cơ thể trong suốt cuộc đời. Xem xét chính về phát triển liên quan đến sự phát triển của vú.
Khi xem xét các chi nói chung, một nguyên tắc chính là co cứng ở đầu gần thì tác động đến chức năng của chi càng lớn. Do đó, mất phạm vi chuyển động của vai ảnh hưởng sâu sắc đến chức năng của chi trên. Một điều quan trọng nữa là trạng thái gần của vú với hậu quá xóa bỏ sự phát triển của vú ở các sẹo nách lớn hơn. Nhiều tác giả đưa ra các sơ đồ phân loại cho sẹo và co cứng vùng nách. Nhưng chủ đề chung là sẹo và co cứng vùng nách có thể liên quan đến các điều sau đây:
1. Nếp nách trước
2. Nếp nách sau
3. Vòm nách
4. Các mô xung quanh lưng hoặc ngực
Mức độ liên quan sẽ thúc đẩy quá trình ra quyết định. Như Bilmire khuyên, cảm giác căng cứng tự nó không đòi hỏi phải can thiệp phẫu thuật ở trẻ đang lớn. Nhưng các mục tiêu quan trọng của phẫu thuật như sau:
• Duy trì phạm vi chuyển động đầy đủ
• Bảo tồn các mốc giải phẫu như phức hợp núm vú – quầng vú
• Ngăn ngừa và điều trị các biến chứng của sẹo như ngứa, đau và loét
Theo hướng này, Greenhalgh chỉ ra rằng việc giải phóng các vết co cứng vùng nách “ngay khi chúng xuất hiện” có kết quả lâu dài tương tự trong so sánh với một cách tiếp cận bảo tồn hơn là chờ sẹo trưởng thành trước khi can thiệp.
Rạch, giải phóng sẹo và ghép da tách độ dày là một lựa chọn được Palmieri và cộng sự báo cáo, cho thấy kết quả lâu dài ở trẻ em có TBSA trung bình là 40%. Tương tự, loạt bài của Greenhalgh nêu ở trên cũng có rạch và ghép da với kết quả lâu dài. Nhưng ghép da để giải phóng nách có những nhược điểm. Nguyên lý tái cấu trúc của việc thay thế phần giống nhau bằng phần giống nhau sẽ gợi ý rằng da toàn độ dày và mô dưới da sẽ cung cấp khả năng giải phóng nách tốt hơn nếu có thể. Nhiều tác giả cảm thấy rằng ghép da có xu hướng tái phát và kết quả có thể không lý tưởng về mặt thẩm mỹ.
Sẹo và co cứng ảnh hưởng đến một nếp gấp nách đơn lẻ thường được điều trị bằng cách sắp xếp lại mô tại chỗ. Có nhiều thiết kế vạt mạnh mẽ, bao gồm một hoặc nhiều zplasty, 3⁄4 z-plasty của Huang, vạt hình thang của Grishkevich và vạt hình vuông của Ogawa được mô tả trong Hình 9.11. Các dải riêng lẻ ở nách đặc biệt có khả năng điều chỉnh thông qua các vạt tại chỗ vì mô liền kề mỏng, mềm dẻo có xu hướng có sẵn trong vòm nách gần cánh tay. Khi sẹo lan rộng hơn ở phần lớn nách, yêu cầu về diện tích bề mặt có thể vượt quá khả năng sắp xếp lại mô tại chỗ. Trong trường hợp này, nên cân nhắc các lựa chọn tại chỗ hoặc xa hơn. Nhiều loại vạt dựa trên hệ thống dưới vai được sử dụng cho chỉ định này, bao gồm vạt parascapular, vạt scapular, vạt bilobed kết hợp cả hai loại vạt này và vạt xuyên động mạch ngực lưng. Việc mở rộng mô cũng được sử dụng kết hợp với các kỹ thuật này để hỗ trợ đóng vị trí lấy da.
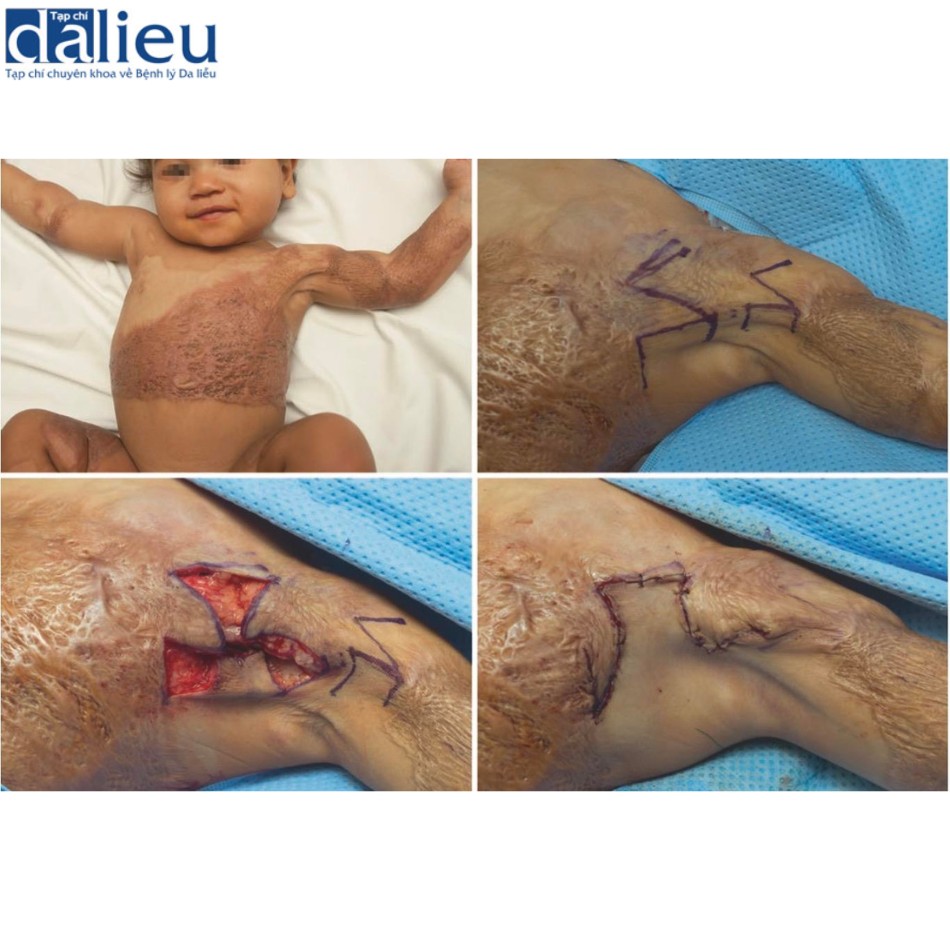
Nhược điểm của việc tái cấu trúc vạt ở nách thường được trích dẫn nhiều nhất là khối lượng quá mức có thể cần phải cắt bỏ sau đó. Trong những trường hợp nghiêm trọng nhất khi thiếu hụt toàn bộ các lựa chọn về nơi lấy da, người ta nghĩ đến việc giải phóng vết mổ và ghép da có hoặc không có chất nền lớp bì. Figus và cộng sự mô tả một trường hợp như vậy.
9.9 Bàn tay
Bàn tay ngay từ khi còn nhỏ là linh hoạt và chịu được sẹo, cho thấy khả năng phục hồi mà không bị cứng sau khi bị biến dạng kéo dài. Quá trình cốt hóa các đầu xương bắt đầu vào năm đầu đời và không hoàn toàn cho đến cuối tuổi thiếu niên. Nguy cơ cứng khớp do chấn thương hoặc bất động tăng lên ở trẻ lớn hơn nhưng vẫn ít hơn ở người lớn. Tuy nhiên, khả năng tuân thủ của bàn tay trẻ em cũng có thể dễ thấy bởi tình trạng biến dạng quá mức có thể là kết quả của vết sẹo không kiểm soát. Rất ít sự khác biệt được ghi nhận giữa các phác đồ điều trị sẹo bàn tay ở trẻ em so với người lớn. Nhưng khả năng phục hồi của bàn tay trẻ em sau khi bị sẹo nghiêm trọng mở ra một số lựa chọn ít có khả năng thành công ở người lớn. Ví dụ, McCauley và cộng sự báo cáo về việc giải phóng hoàn toàn bàn tay của sáu trẻ em có tiền sử tổn thương điện với ghép dây thần kinh bắp chân sau đó lên đến 2 năm sau tổn thương với kết quả tốt. Laser có phần gây thất vọng đối với sẹo lòng bàn tay ở người lớn, điều này có thể ít hơn ở trẻ em.
9.10 Ngực và vú
Cần cân nhắc đối với sẹo ngực ở trẻ em khi kích thước và độ sâu của sẹo đủ lớn để ảnh hưởng đến sự phát triển, thông khí và phạm vi chuyển động của vú. Núm vú nằm ngay bên dưới quầng vú và có đường kính khoảng 5 mm. Sẹo hoặc vết thương gần đó phải được điều trị thận trọng theo cách không gây nguy hiểm cho núm vú. Cũng phải nỗ lực phối hợp để bảo vệ vú khỏi tình trạng biến dạng do sức căng. Đặc biệt trường hợp khi tuyến vú tới 9 đến 12 tuổi với sự khởi đầu của tuổi dậy thì và kích thích buồng trứng. Điều thú vị là núm vú có thể xuất hiện ngay cả khi không có quầng vú rõ ràng.
Các vết sẹo nhỏ hơn và nông hơn được xử lý bằng laser, sắp xếp lại mô tại chỗ và steroid hoặc các điều trị bổ sung khác. Như lưu ý trước đó, laser cũng có vai trò trong việc điều trị toàn diện các vết sẹo lớn. Bệnh nhân trong Hình 9.12 có một vết sẹo lớn chưa trưởng thành ảnh hưởng đến nách, ngực trước và ngực bên. Trong trường hợp này, sự kết hợp của laser PDL và laser CO2 vi điểm cải thiện phần lớn vết sẹo để lại một khiếm khuyết mô ở nách phù hợp để điều trị bằng vạt vùng ở một giai đoạn khác.
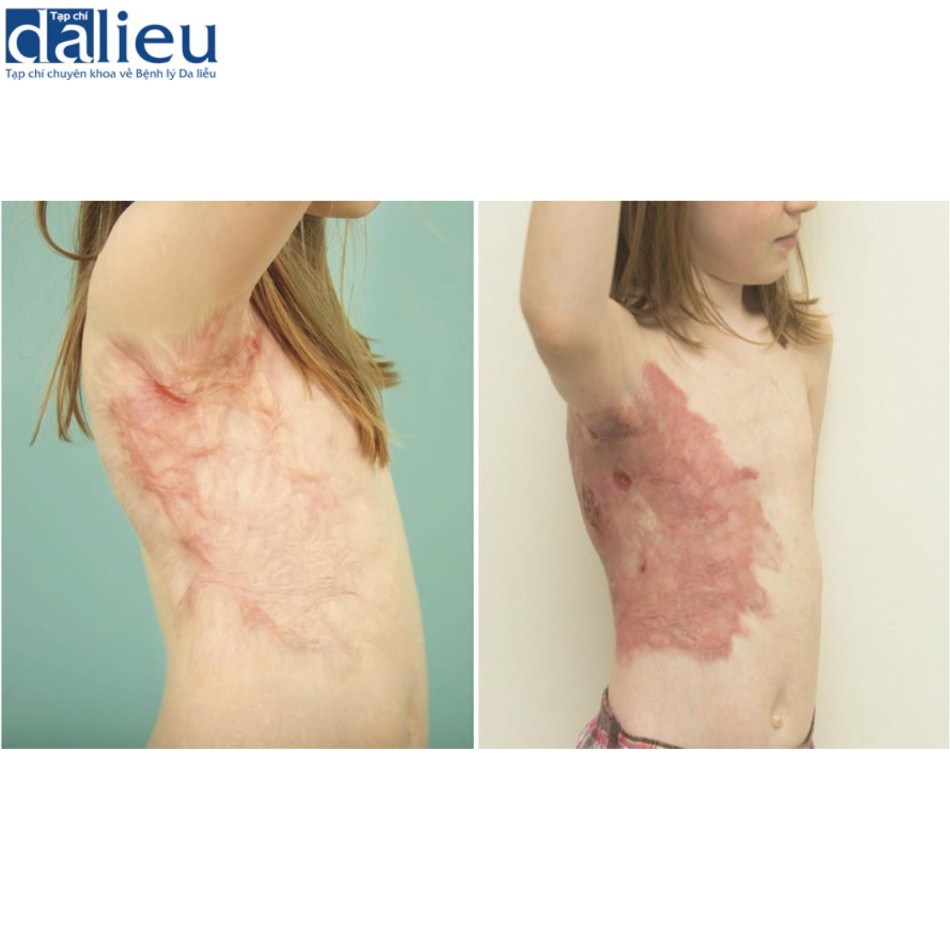
Khi sẹo lớn, nhu mô vú đang phát triển có thể bị kẹt, gây cảm giác khó chịu đáng kể. Việc giải phóng lớp vỏ sẹo được thực hiện khi cần thiết để cho phép mở rộng. Điều này thường được thực hiện ở nếp gấp dưới vú, nhưng cần thêm các vết rạch khi cần thiết để giải phóng vú. Sau đó, các vết thương được ghép bằng các mảnh ghép da tách độ dày. Tất nhiên, toàn bộ các kỹ thuật tái cấu trúc vú đều có sẵn với mục tiêu kết thúc quá trình tái cấu trúc dứt điểm khi quá trình phát triển nhu mô hoàn thiện vào cuối tuổi thiếu niên.
Về phạm vi chuyển động và thông khí, chỉ cần nhấn mạnh rằng một lớp vỏ sẹo co thắt có thể làm suy yếu cả hai. Hình 9.13 minh họa các vết sẹo bỏng từ thời thơ ấu không được điều trị đến tuổi trưởng thành, hạn chế sự giãn nở của lồng ngực.
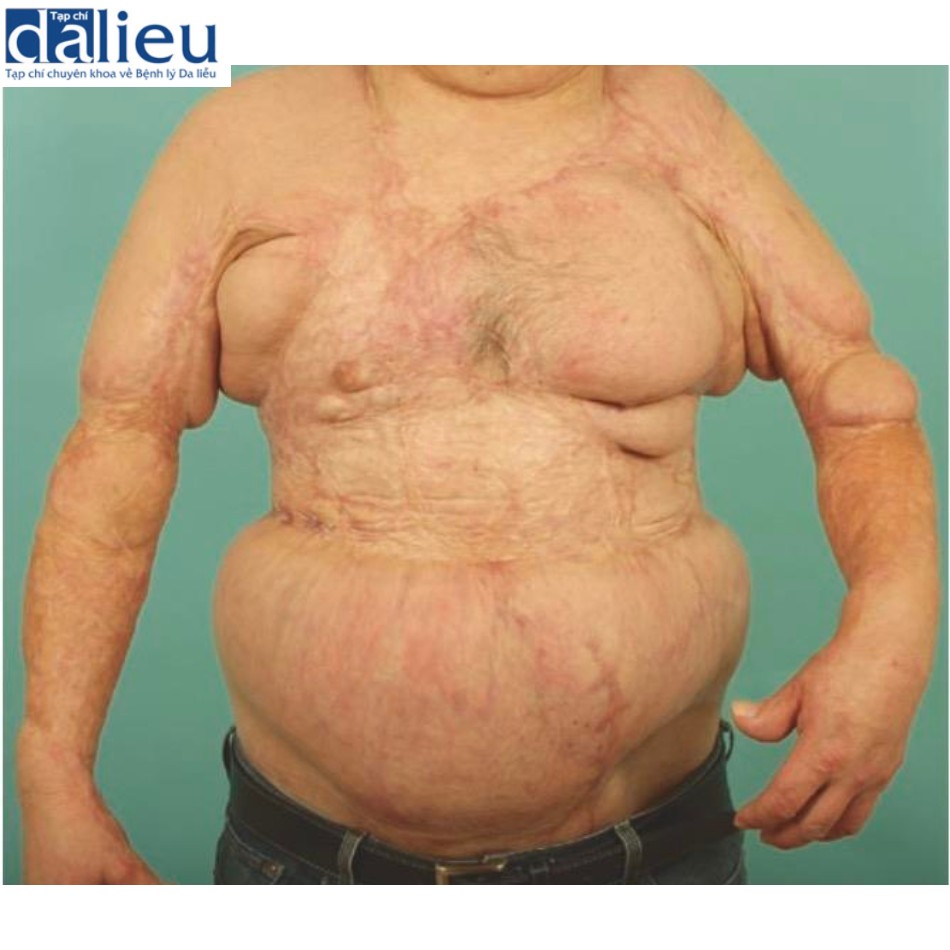
Khi vết sẹo ngực đủ lớn để gây trở ngại cho việc thông khí hoặc phạm vi cử động, nó cũng khó để bị loại bỏ. Trong những trường hợp này, giải phóng bằng laser và rạch da giống như phẫu thuật cắt bỏ mô sẹo, sau đó là ghép da là phương pháp điều trị chính. Các vạt da cân tự do mở rộng mô để tái tạo vú cũng là những cân nhắc. Ghép mỡ được cho là một công cụ để giải phóng dưới da và tái cấu trúc một mặt phẳng trượt. Nhưng vẫn chưa có dữ liệu đáng kể nào để đánh giá giả thuyết này.
9.11 Chi dưới
Theo quan điểm phát triển, chi dưới tương đối nhỏ ở giai đoạn đầu nhưng chiếm tỷ lệ ngày càng tăng trên tổng diện tích bề mặt cơ thể theo thời gian, điều này đặc biệt đúng với đùi như trình bày trước đó. Sẹo rộng như do bỏng có thể gây ra sự khác biệt về chiều dài chi. Cũng như ở các vùng khác, hạn chế về phạm vi cử động là một chỉ số quan trọng để can thiệp. Sự thiếu hụt mô cũng biểu hiện ở các vết loét mãn tính, đặc biệt là ở đầu gối, vùng trước xương chày và gân Achilles. Sẹo chi dưới được theo dõi thường xuyên trong suốt thời thơ ấu và được điều trị như ở người lớn bằng laser, sắp xếp lại mô tại chỗ và vạt nếu cần. Điều thú vị là chúng tôi quan sát thấy các vết loét tự đóng lại chỉ bằng laser. Điều này có thể là do cải thiện tưới máu do giảm sức căng.
9.11.1 Laser
Liệu pháp laser để điều trị sẹo trở thành liệu pháp tiêu chuẩn cho trẻ em bị sẹo có triệu chứng. Nhưng cho đến nay, có rất ít dữ liệu chỉ ra sự khác biệt cụ thể giữa việc sử dụng chúng ở trẻ em so với người lớn. Một ngoại lệ tiềm năng có thể là sẹo ở lòng bàn tay. Người ta thấy rằng tình trạng co cứng ở lòng bàn tay là đáp ứng với liệu pháp laser ở nhiều người lớn, có thể là do nhiều yếu tố nhưng một yếu tố có thể là độ dày của vết sẹo. Điều này ít là vấn đề ở trẻ em do da của trẻ mỏng. Thực vậy, các kinh nghiệm phù hợp với phát hiện này: trẻ em bị sẹo ở lòng bàn tay có đáp ứng ở một mức độ nào đó với laser. Ngoài ra, trẻ em bị sẹo có thể được hưởng lợi từ các đợt điều trị bằng laser lặp lại sau này trong cuộc đời nếu sự phát triển và sức căng kích thích sự tái phát của bệnh lý sẹo.
Laser PDL cải thiện các tính chất gây viêm của sẹo bao gồm đỏ, dễ vỡ và ngứa, đẩy nhanh quá trình trưởng thành. Tùy thuộc vào trẻ, laser PDL có thể được thực hiện mà không cần dùng thuốc an thần. Đánh giá năm 2010 của Donelan thường được trích dẫn và cung cấp một số thông số bắt đầu hợp lý:
• Kích thước điểm: 7 hoặc 10 mm.
• Thời gian xung: 1,5 ms.
• Mật độ năng lượng: – 5–8 J/cm2 với tay cầm 7 mm. – 4–5 J/cm2 với tay cầm 10 mm.
• Thông số xịt lạnh với phun 30 ms và dừng 20 ms.
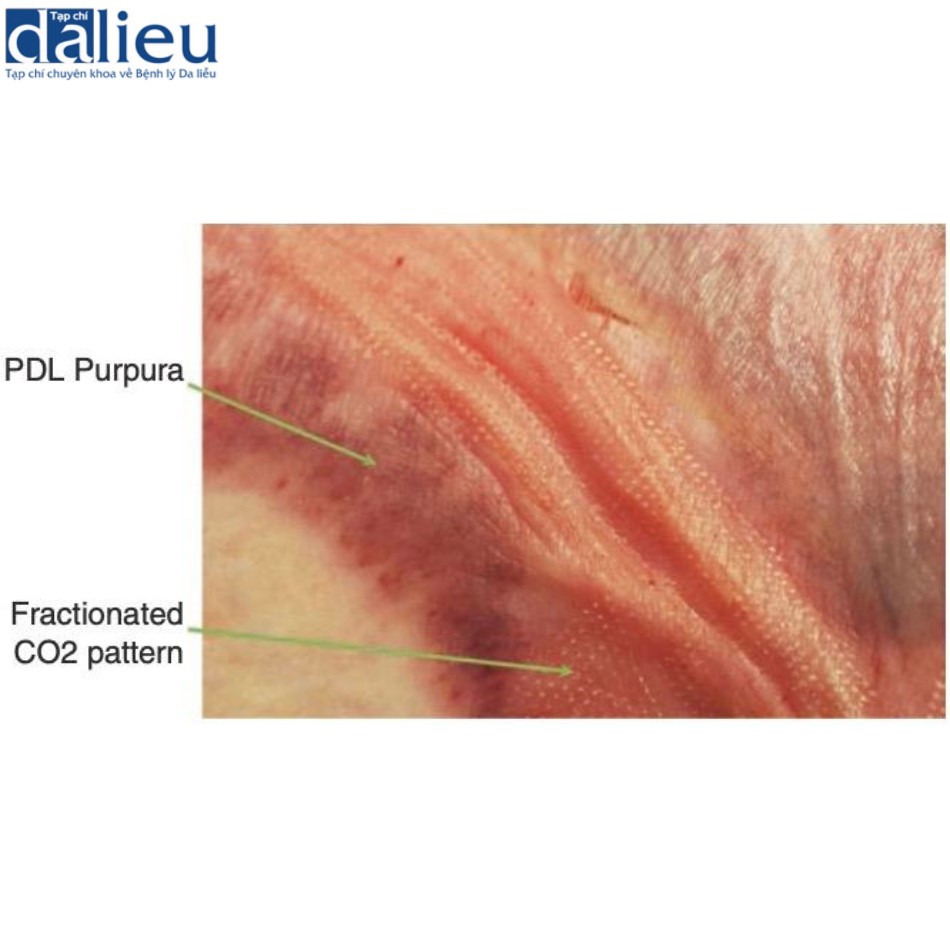
Tương tự, laser CO2 vi điểm trở thành liệu pháp tiêu chuẩn để điều trị sẹo dày ở trẻ em. Thông số phụ thuộc vào độ dày của sẹo và một vết sẹo nhất định có thể được hưởng lợi từ sự kết hợp giữa thông số và mật độ. Hình 9.14 cung cấp hình ảnh cận cảnh về các kiểu hình laser CO2 và laser PDL được sử dụng trong cùng một trường hợp.
Các điều trị bổ sung cho laser bao gồm corticosteroid bôi, tiêm tại chỗ hoặc thuốc chống chuyển hóa cũng là những công cụ có giá trị vẫn đang được nghiên cứu về hiệu quả.
9.12 Kết luận
Tóm lại, trẻ em có khả năng đương đầu với tình trạng sẹo đáng kể do khả năng phục hồi vốn có của chúng. Nhưng việc chăm sóc tối ưu có thể rất thách thức do bản chất năng động của cơ thể trẻ em và nhu cầu đặc biệt của chúng theo quan điểm xã hội, cảm xúc và nhận thức. Tất cả chúng ta đều có thể cố gắng chu đáo và chú ý đến những gì xứng đáng được hưởng của các bệnh nhân trẻ em.
Tài liệu tham khảo
- Lund CCBN. The estimation of areas of burns. Surg Gynecol Obstet. 1944;79:352–8.
- Perrin E. In: Carey W, editor. Developmentalbehavioral pediatrics.4th ed. Philadelphia, PA: Saunders/Elsevier; 2009. p. 329–36.
- Sanchez V, Feinstein SD, Lunardi N, Joksovic PM, Boscolo A, Todorovic SM, et al. General anesthesia causes long-term impairment of mitochondrial morphogenesis and synaptic transmission in developing rat brain. Anesthesiology. 2011;115(5):992–1002.
- Davidson AJ, Disma N, de Graaff JC. Neurodevelopmental outcome at 2 years of age after general anaesthesia and awake-regional anaesthesia in infancy (GAS): an international multicentre, randomised controlled trial (vol 387, pg 239, 2015). Lancet. 2016;387(10015):228.
- Maskell J, Newcombe P, Martin G, Kimble R. Psychosocial functioning differences in pediatric burn survivors compared with healthy norms. J Burn Care Res. 2013;34(4):465–76.
- Van Loey NEE, Van Song MJM. Psychopathology and psychologi- cal problems in patients with burn scars—epidemiology and man- agement. Am J Clin Dermatol. 2003;4(4):245–72.
- Ye EM. Psychological morbidity in patients with facial and neck burns. Burns. 1998;24(7):646–8.
- Lawrence JW, Mason ST, Schomer K, Klein MB. Epidemiology and impact of scarring after burn injury: a systematic review of the literature. J Burn Care Res. 2012;33(1):136–46.
- Tyack Z, Ziviani J, Kimble R, Plaza A, Jones A, Cuttle L, et al. Measuring the impact of burn scarring on health-related quality of life: development and preliminary content validation of the Brisbane Burn Scar Impact Profile (BBSIP) for children and adults. Burns. 2015;41(7):1405–19.
- Finlay V, Burrows S, Kendell R, Berghuber A, Chong V, Tan J, et al. Modified Vancouver Scar Scale score is linked with quality of life after burn. Burns. 2017;43(4):741–6.
- DeJong HM, Phillips M, Edgar DW, Wood FM. Patient opinion of scarring is multidimensional: an investigation of the POSAS with confirmatory factor analysis. Burns. 2017;43(1):58–68.
- Lorenz HP, Longaker MT, Perkocha LA, Jennings RW, Harrison MR, Adzick NS. Scarless wound repair: a human fetal skin model. Development. 1992;114(1):253–9.
- Clarke HM, Upton J, Zuker RM, Manktelow RT. Pediatric free tissue transfer—an evaluation of 99 cases. Can J Surg. 1993;36(6):525–8.
- Huang C, Akaishi S, Hyakusoku H, Ogawa R. Are keloid and hypertrophic scar different forms of the same disorder? A fibroproliferative skin disorder hypothesis based on keloid findings. Int Wound J. 2014;11(5):517–22.
- Huang C, Murphy GF, Akaishi S, Ogawa R, et al. Plast Reconstr Surg Glob Open. 2013;1(4):e25-e.
- Leavitt T, Hu MS, Marshall CD, Barnes LA, Lorenz HP, Longaker MT. Scarless wound healing: finding the right cells and signals. Cell Tissue Res. 2016;365(3):483–93.
- Marco Romanelli VD, Miteva M, Romanelli P. Dermal hypertrophies. In: Bolognia J, Jorizzo JL, Schaffer JV, editors. Dermatology. 3rd ed. Philadelphia ; London: Elsevier Saunders; 2012. p. 1621.
- Bilmire D. Pediatric plastic surgery. In: Bentz ML, editor. Stamford, Conn.: QMP; 2008. p. 267–307.
- Hashem FK, Al Khayal Z. Oral burn contractures in children. Ann Plast Surg. 2003;51(5):468–71.
- Nahlieli O, Kelly JP, Baruchin AM, Benmeir P, Shapira Y. Oro-maxillofacial skeletal deformities resulting from burn scar contractures of the face and neck. Burns. 1995;21(1):65–9.
- Donelan MB, Parrett BM, Sheridan RL. Pulsed dye laser therapy and z-plasty for facial burn scars—the alternative to excision. Ann Plast Surg. 2008;60(5):480–6.
- Gottlieb LJ, Krieger LM. From the reconstructive ladder to the reconstructive elevator. Plast Reconstr Surg. 1994;93(7):1503–4.
- Neale HW, Kurtzman LC, Goh KBC, Billmire DA, Yakuboff KP, Warden G. Tissue expanders in the lower face and anterior neck in pediatric burn patients—limitations and pitfalls. Plast Reconstr Surg. 1993;91(4):624–31.
- Bauer BS, Margulis A. The expanded transposition flap: shifting paradigms based on experience gained from two decades of pediatric tissue expansion. Plast Reconstr Surg. 2004;114(1):98–106.
- Hyakusoku H, Takizawa Y, Murakami M, Gao JH, Takekoshi A, Fumiiri M. Versatility of the free or pedicled superficial cervical artery skin flaps in head and neck burns. Burns. 1993;19(2):168–73.
- Vinh VQ, Van Anh T, Tien NG, Hyakusoku H, Ogawa R. Bipedicled “superthin” free perforator flaps for facial burn scar reconstruction: expanded scope of superthin flaps: a case series. Plast Reconstr Surg Glob Open. 2015;3(8):e493-e.
- Kraft SP. In: Lambert SR, Lyons CJ, editors. Taylor & Hoyt’s pediatric ophthalmology and strabismus. 5th ed. Edinburgh; New York: Elsevier; 2017. p. 992–5.
- Frame JD, Still J, Lakhel-LeCoadou A, Carstens MH, Lorenz C, Orlet H, et al. Use of dermal regeneration template in contracture release procedures: a multicenter evaluation. Plast Reconstr Surg. 2004;113(5):1330–8.
- Figus A, Leon-Villapalos J, Philp B, Dziewulski P. Severe multiple extensive postburn contractures: a simultaneous approach with total scar tissue excision and resurfacing with dermal regeneration template. J Burn Care Res. 2007;28(6):913–7.
- Spence RJ. Experience with novel uses of tissue expanders in burn reconstruction of the face and neck. Ann Plast Surg. 1992;28(5):453–64.
- Feldman J. Reconstruction of the burned face in children. In: Serafin D, Georgia NG, editors. St. Louis: Mosby; 1984.
- Grishkevich VM. Trapeze-flap plasty: effective method for post-burn neck contracture elimination. Burns. 2010;36(3):383–8.
- Grishkevich VM, Grishkevich M, Menzul V. Postburn neck anterior contracture treatment in children with scar-fascial local trapezoid flaps: a new approach. J Burn Care Res. 2015;36 (3):E112–E9.
- Hyakusoku H, Orgill DP, Téot L, Pribaz JJ, Ogawa R. Color atlas of burn reconstructive surgery. Berlin, Heidelberg: Springer; 2010. https://doi.org/10.1007/978-3-642-05070-1. SpringerLink (Online service).
- Vinh VQ, Van Anh T, Gia Tien N, Hyakusoku H, Ogawa R. Reconstruction of neck and face scar contractures using occipito- cervico-dorsal supercharged “super-thin flaps”: a retrospective analysis of 82 cases in Vietnam. Burns. 2018;44:462–7.
- Angrigiani C. Aesthetic microsurgical reconstruction of anterior neck burn deformities. Plast Reconstr Surg. 1994;93(3):507–18.
- Greenhalgh DG, Gaboury T, Warden GD. The early release of axillary contractures in pediatric patients with burns. J Burn Care Rehabil. 1993;14(1):39–42.
- Sison-Williamson M, Bagley A, Petuskey K, Takashiba S, Palmieri T. Analysis of upper extremity motion in children after axillary burn scar contracture release. J Burn Care Res. 2009;30(6):1002–6.
- Lars Peter Kamholz TH. Reconstruction of burn deformities an overview. Edinburgh; New York: Saunders Elsevier; 2012. Available from: https://www.clinicalkey.com/dura/browse/ bookChapter/3-s2.0-C20090425133.
- Grishkevich VM. Postburn shoulder medialadduction contracture: anatomy and treatment with trapeze-flap plasty. Burns. 2013;39(2):341–8.
- Ogawa R, Hyakusoku H, Murakami M, Koike S. Reconstruction of axillary scar contractures— retrospective study of 124 cases over 25 years. Br J Plast Surg. 2003;56(2):100–5.
- Huang C, Ogawa R. Three-dimensional reconstruction of scar contracture-bearing axilla and digital webs using the square flap method. Plast Reconstr Surg Glob Open. 2014;2(5):e149-e.
- Agarwal R, Chandra R. Latissimus dorsi myocutaneous flap recon- struction of neck and axillary burn contractures. Plast Reconstr Surg. 2000;106(5):1216.
- Asuku ME, Ibrahim A, Ijekeye FO. Post-burn axillary contractures in pediatric patients: a retrospective survey of management and outcome. Burns. 2008;34(8):1190–5.
- Chen BG, Xu MH, Chai JK, Song HF, Gao QW. Surgical treatment of severe or moderate axillary burn scar contracture with transverse island scapular flap and expanded transverse island scapular flap in adult and pediatric patients—a clinical experience of 15 cases. Burns. 2015;41(4):872–80.
- Er E, Ucar C. Reconstruction of axillary contractures with thora-codorsal perforator island flap. Burns. 2005;31(6):726–30.
- Hallock GG, Okunski WJ. The parascapular fasciocutaneous flap for release of the axillary burn contracture. J Burn Care Rehabil. 1987;8(5):387–90.
- Hallock GG. A systematic approach to flap selection for the axillary burn contracture. J Burn Care Rehabil. 1993;14(3):343–7.
- Kim DY, Cho SY, Kim KS, Lee SY, Cho BH. Correction of axillary burn scar contracture with the thoracodorsal perforator-based cutaneous island flap. Ann Plast Surg. 2000;44(2):181–7.
- Kulahci Y, Sever C, Uygur F, Oksuz S, Sahin C, Duman H. Pre- expanded pedicled thoracodorsal artery perforator flap for postburn axillary contracture reconstruction. Microsurgery. 2011;31(1):26–31.
- Turkaslan T, Turan A, Dayicioglu D, Ozsoy Z. Uses of scapular island flap in pediatric axillary burn conractures. Burns. 2006;32(7):885–90.
- McCauley RL. Reconstruction of the pediatric burned hand. Hand Clin. 2009;25(4):543.
- McCauley RL, Beraja V, Rutan RL, Huang TT, Abston S, Rutan TC, et al. Longitudinal assessment of breast development in adolescent female patients with burns involving the nippleareolar complex. Plast Reconstr Surg. 1989;83(4):676–80.
- Frantz CH, Delgado S. Limb-length discrepancy after third-degree burns about foot and ankle— report of 4 cases. J Bone Joint Surg. 1966;A 48(3):443.
- Bailey JK, Burkes SA, Visscher MO, Whitestone J, Kagan RJ, Yakuboff KP, et al. Multimodal quantitative analysis of early pulsed-dye laser treatment of scars at a pediatric burn hospital. Dermatol Surg. 2012;38(9):1490–6.
- Blome-Eberwein S, Gogal C, Weiss MJ, Boorse D, Pagella P. Prospective evaluation of
fractional CO2 laser treatment of mature burn scars. J Burn Care Res. 2016;37(6):379–87. - Hultman CS, Friedstat JS, Edkins RE, Cairns BA, Laser Resurfacing MAA. Remodeling of hypertrophic burn scars the results of a large, prospective, before-after cohort study, with longterm follow-up. Ann Surg. 2014;260(3):519–32.
- Krakowski AC, Totri CR, Donelan MB, Shumaker PR. Scar management in the pediatric and adolescent populations. Pediatrics. 2016;137(2):e20142065.
- Liuzzi F, Chadwick S, Shah M. Paediatric postburn scar manage- ment in the UK: a national survey. Burns. 2015;41(2):252–6.
- Parrett BM, Donelan MB. Pulsed dye laser in burn scars: current concepts and future directions. Burns. 2010;36(4):443–9.