Bài viết Kỹ thuật điều trị tổn thương sắc tố bằng Laser và chăm sóc được biên dịch từ sách “HƯỚNG DẪN THỰC HÀNH LASER THẨM MỸ” của tác giả Dr.Rebecca Small.
1. Quy trình điều trị bằng laser của các tổn thương sắc tố
Các khuyến nghị về quy trình sau đây để điều trị các tổn thương sắc tố lành tính, bao gồm các phần về lựa chọn các thông số laser ban đầu để điều trị, kỹ thuật điều trị chung, các đáp ứng lâm sàng mong muốn, các đáp ứng lâm sàng không mong muốn, chăm sóc sau điều trị, các khoảng điều trị và các theo dõi thông thường được dựa trên việc sử dụng thiết bị IPL (Cynenses / Palomar Icon ™ với tay cầm MaxG) được chỉ định cho loại da Fitzpatrick I – IV. Hướng dẫn của nhà sản xuất cho thiết bị cụ thể được sử dụng nên được tuân thủ tại thời điểm điều trị.
1.1 Chọn thông số Laser ban đầu để điều trị
Nhiều yếu tố lâm sàng ảnh hưởng đến việc lựa chọn thông số laser để điều trị bao gồm:
- Loại da Các loại da tối màu theo phân loại Fitzpatrick (ví dụ: IV) có nguy cơ tổn thương biểu bì cao hơn. Các thông số bảo tồn của độ rộng xung dài và độ ảnh hưởng thấp được sử dụng để điều trị. Các loại da sáng màu (I – III) có thể chịu đựng được các thông số tích cực hơn về độ rộng xung ngắn và độ ảnh hưởng cao. Ví dụ, một bệnh nhân có phân loại da theo Fitzpatrick loại IV với nhiều nốt ruồi có thể được bắt đầu điều trị bằng cách sử dụng độ rộng xung là 30 ms và độ ảnh hưởng 26 – 28 J / cm2. Một bệnh nhân có da Fitzpatrick loại II có nhiều nốt ruồi ban đầu có thể được điều trị bằng cách sử dụng độ rộng xung 15 ms và độ ảnh hưởng 34 – 36 J / cm2.
- Đặc điểm sắc tố. Các khu vực điều trị có chứa nhiều mục tiêu (ví dụ, nốt ruồi sẫm màu hoặc mật độ cao của nốt ruồi) thường yêu cầu các thông số bảo tồn về độ rộng xung dài và độ ảnh hưởng thấp. Các khu vực điều trị với ít mục tiêu hơn (ví dụ, nốt ruồi sáng màu hoặc mật độ nốt ruồi thưa thớt) thường đòi hỏi các thông số tích cực hơn về độ ảnh hưởng cao và độ rộng xung ngắn (Hình 3). Ví dụ, một điều trị ban đầu cho một bệnh nhân có phân loại da Fitz- patrick loại II có nhiều nốt ruồi màu nâu sẫm có thể sử dụng một xung chiều rộng 20 ms và độ ảnh hưởng 30 J / cm2. Một bệnh nhân có cùng loại da theo Fitzpatrick với nốt ruồi màu nâu nhạt thưa thớt có thể sử dụng độ rộng xung 15 ms và độ ảnh hưởng 34 – 36 J /cm2
- Các nhóm mang màu khác trong khu vực điều trị. Khi đánh giá da, điều quan trọng là lấy tất cả các nhóm mang màu có khả năng là mục tiêu theo bước sóng được sử dụng. Ngoài các tổn thương sắc tố, da tổn thương do ánh sáng mặt trời thường có các tổn thương mạch máu đỏ và cũng có thể có lông sẫm màu hiện diện.
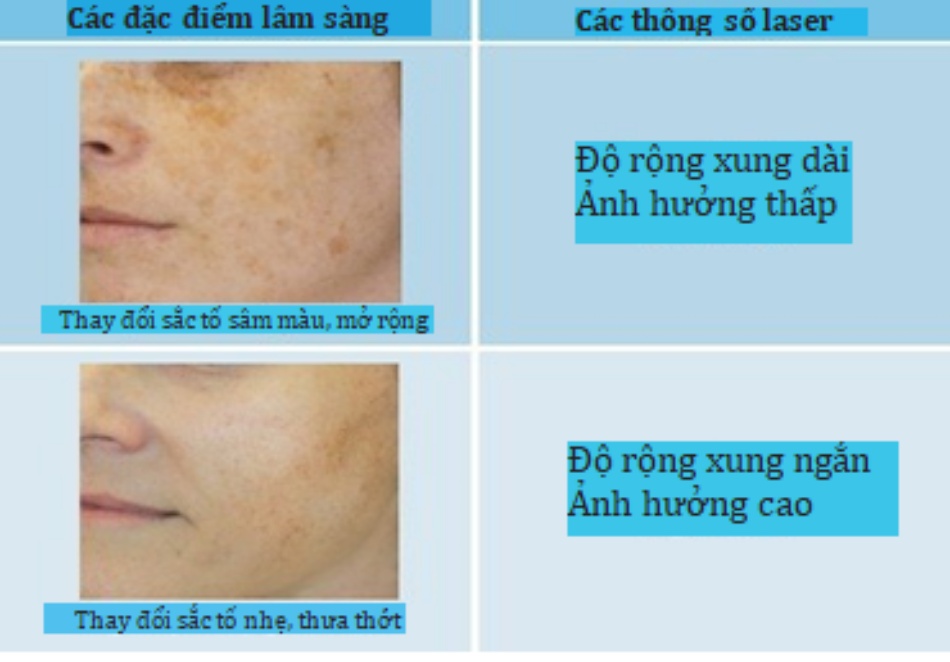
Hình 3: Các đặc điểm tổn thương sắc tố và thông số laser
Clinical Characteristics: các đặc điểm lâm sàng Laser parameters: các thông số laser
Dark, extensive pigmentation: thay đổi sắc tố sẫm màu, mở rộng Long pulse width: độ rộng xung dài
Low fluence: ảnh hưởng thấp
Light, sparse pigmentation: thay đổi sắc tố nhẹ, thưa thớt Short pulse width:độ rộng xung ngắn
High fluence: ảnh hưởng cao
- Nếu các tổn thương mạch máu đỏ xuất hiện ở khu vực đang điều trị sắc tố, các thông số bảo tồn hơn về độ rộng xung dài và độ ảnh hưởng thấp được sử dụng do lượng lớn các mục tiêu tổng thể trên da. Ví dụ, nếu khu vực điều trị có các tổn thương sắc tố thưa thớt, mờ nhạt, nằm trên ban đỏ nặng, các thông số laser bảo tồn được sử dụng.
- Nếu lông sẫm màu xuất hiện ở khu vực đang điều trị sắc tố, nên sử dụng các thông số bảo tồn hoặc tránh điều trị IPL chỗ giao nhau bằng cách thực hiện các phương pháp điều trị tại điểm chỉ với các tổn thương sắc tố cụ thể. Ví dụ, nếu khu vực điều trị có các nốt ruồi sắc tố thưa thớt, mờ nhạt nằm trên một khu vực có lông sẫm màu, dày đặc như vùng râu ở nam, thì các nốt ruồi riêng biệt có thể được điều trị điểm bằng cách sử dụng một tờ giấy mờ đục che phủ vùng da xung quanh các nốt ruồi. Ngoài ra, lông được cạo trước khi điều trị để giảm độ nóng quá mức từ lông cháy trên bề mặt da. Điều trị trên lông màu tối có thể làm giảm lông vĩnh viễn và bệnh nhân cần được thông báo về nguy cơ này trước khi điều trị.
- Kích thước của khu vực điều trị. Các khu vực bằng phẳng lớn như ngực và tứ chi có thể được điều trị với tốc độ lặp lại nhanh (ví dụ: 0,6 Hz), giúp rút ngắn thời gian điều trị. Các khu vực đường viền như khuôn mặt thường yêu cầu tốc độ chậm vừa phải (ví dụ: 0,4 Hz) để giúp đảm bảo vị trí cẩn thận và tiếp xúc hoàn toàn giữa da và đầu
- Khu vực không thuộc mặt. Các khu vực như tứ chi, cổ và ngực được điều trị bằng các thông số bảo tồn hơn so với khuôn mặt, do thời gian lành thương chậm hơn và nguy cơ biến chứng cao hơn
1.2. Kỹ thuật điều trị chung
- Các phương pháp điều trị IPL trên khuôn mặt được thực hiện bên ngoài ổ mắt: phía trên rìa trên ổ mắt (gần nơi của lông mày) và bên dưới vành dưới ổ mắt. Hình 14 trong Giới thiệu và các khái niệm nền tảng cho thấy các khu vực không điều trị trên khuôn mặt. Ban đầu, nên tránh vùng môi và khi kỹ năng được cải thiện, các bác sĩ có thể chọn điều trị môi với các tổn thương như các nốt ruồi.
- Khuôn mặt thường được chia thành các phần được xử lý tuần tự để giúp đảm bảo che phủ đầy đủ. Hình 14 trong phần Giới thiệu và các khái niệm nền tảng cho thấy một trình tự có thể đối với việc xử lý IPL cho toàn khuôn mặt, bắt đầu với phần 1 và tiếp tục đến phần
- Khi chuẩn bị phát xung laser, đầu IPL được đặt chắc chắn trên da được bao quanh bởi một lớp gel mỏng. Nó vẫn tiếp xúc với da trong suốt quá trình điều trị.
- Đầu IPL được giữ vuông góc với da và được di chuyển về phía bác sĩ, cho phép tầm nhìn tốt của đầu tay cầm trên da (Hình 16a, Giới thiệu và các khái niệm nền tảng).
- Các xung IPL được đặt kề cận nhau với độ chồng chéo khoảng 20% của mỗi Mỗi phần được bao phủ các chỗ giao nhau với các xung trước khi chuyển sang phần tiếp theo.
LƯU Ý: Các khu vực cần điều trị bổ sung, chẳng hạn như nốt ruồi chưa cho thấy đáp ứng lâm sàng mong muốn, có thể quay trở lại và phát xung 1 lần nữa sau khi điều trị toàn bộ khuôn mặt.
LƯU Ý: Các khu vực nhạy cảm nhất là môi trên (philtrum) và liền kề với rãnh alar. Khi điều trị môi trên, có thể giảm bớt sự khó chịu bằng cách cho bệnh nhân đặt lưỡi lên răng trong khi vẫn giữ môi đóng lại.
1.3. Đáp ứng lâm sàng mong muốn
Khi các thông số tối ưu được sử dụng để điều trị các tổn thương sắc tố, một hoặc nhiều đáp ứng lâm sàng sau đây có thể được quan sát trên da:
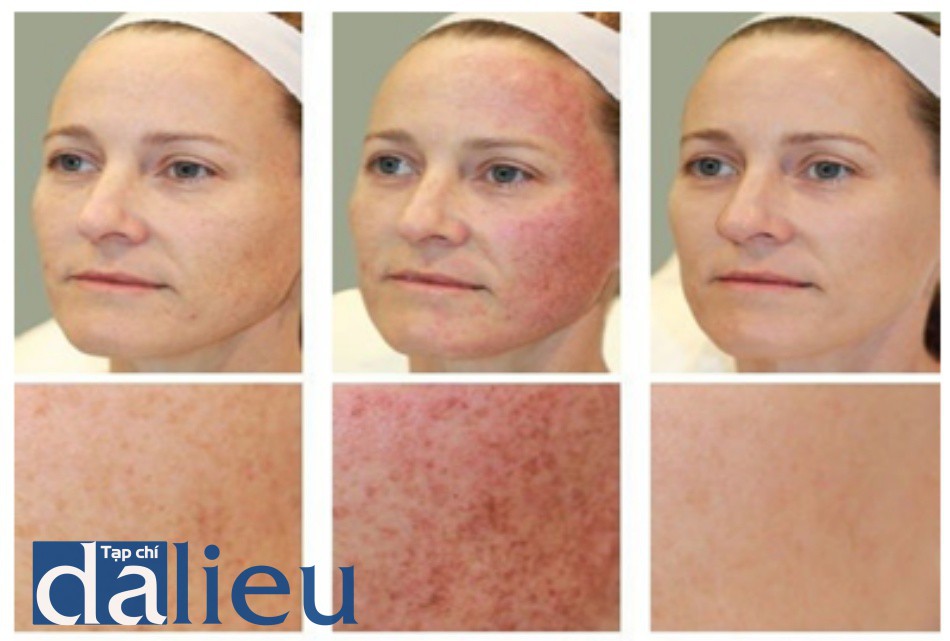
- Làm tối các tổn thương và tăng cường ranh giới trên da nền (Hình 4b)
- ban đỏ xung quanh tổn thương (Hình 4b)
- ban đỏ nền (Hình 4b và 5)
- Sự thay đổi màu xám hoặc đen của tổn thương có thể xảy ra khi điều trị tích cực (Hình 5)
Các loại da sáng màu theo phân loại Fitzpatrick (I – III) có các đáp ứng lâm sàng có thể nhìn thấy rõ và được nhìn thấy ngay sau hoặc trong vài phút sau khi phát xung IPL. Các nốt ruồi và các đường lằn sắc tố cùng với các hình ảnh cận cảnh được thể hiện trong Hình 4 trước khi (A) và ngay sau khi điều trị (B) với IPL với các đáp ứng lâm sàng của tổn thương tối màu và phân định ranh giới, ban đỏ xung quanh tổn thương, và ban đỏ nền. Làm đen tổn thương và ban đỏ nặng là những dấu hiệu của một điều trị tích cực (Hình 5).
Các loại da sẫm màu (IV) được điều trị bằng các thiết lập bảo tồn. Các đáp ứng rất tinh tế, thường bao gồm làm tối các vết thương nhẹ và tăng cường phân định mà không có ban đỏ và xuất hiện chậm 5 – 10 phút sau khi phát xung IPL.
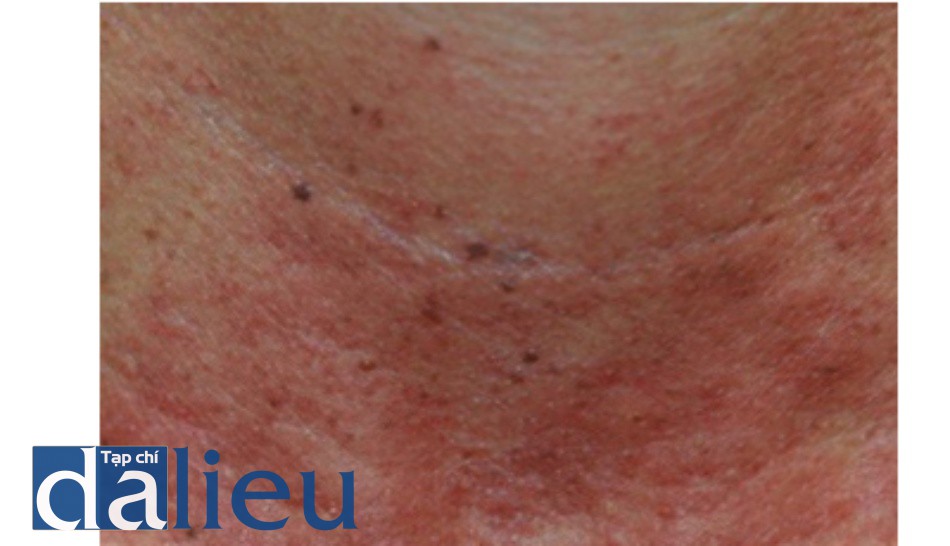
1.4. Đáp ứng lâm sàng không mong muốn
Khi các thông số laser quá tích cực được sử dụng để điều trị, một hoặc nhiều đáp ứng lâm sàng không mong muốn sau đây có thể được quan sát thấy trên da:
- Làm trắng nghiêm trọng
- Mụn nước
1.5. Thực hiện điều trị bằng laser cho các tổn thương sắc tố
Các khuyến nghị sau đây là hướng dẫn điều trị các tổn thương sắc tố lành tính liên quan đến da lão hóa do ánh sáng mặt trời bằng thiết bị IPL. Các bước xử lý này dành riêng cho hệ thống Cynenses / Palomar Icon ™ bằng cách sử dụng tay cầm MaxG. Các bác sĩ nên làm theo hướng dẫn của nhà sản xuất dành riêng cho thiết bị được sử dụng tại thời điểm điều trị.
- Thắc mắc về tiếp xúc với ánh nắng mặt trời và kem chống nắng trước khi điều trị. Nếu bệnh nhân gần đây tiếp xúc với ánh nắng mặt trời hoặc có làn da rám nắng ở khu vực điều trị, nên đợi 1 tháng trước khi điều trị để giảm nguy cơ biến chứng.
- Tháo đồ trang sức có thể phản chiếu ánh sáng
- Đặt bệnh nhân thoải mái trên bàn điều trị, nằm sấp hoặc nằm ngửa, để cho phép tiếp xúc với khu vực điều trị.
- Cạo vùng điều trị nếu có lông sẫm màu.
- Làm sạch da bằng miếng lau không cồn.
- Hình xăm và sự trang điểm vĩnh viễn được che phủ (ví dụ: bằng gạc ướt) và nên giữ đầu laser cách xa hình xăm khoảng 1 inch trong quá trình điều trị.
LƯU Ý: Bỏng toàn bộ độ dày có thể là kết quả của việc điều trị trên hình xăm.
- Cung cấp kính bảo vệ đặc trưng cho bước sóng cho mọi người trong phòng điều trị. Nếu làm việc trên khuôn mặt cung cấp cho bệnh nhân kính chì bên ngoài ổ mắt và yêu cầu bệnh nhân tháo kính áp tròng.
- Luôn vận hành laser theo các chính sách và quy trình an toàn của phòng khám và hướng dẫn của nhà sản xuất.
- Kỹ thuật viên laser được đặt ở vị trí thoải mái, thường ngồi, để cho phép thao tác chính xác của tay cầm trong khi nhấn bàn đạp chân.
- Chọn độ rộng xung và độ ảnh hưởng dựa trên loại da của bệnh nhân theo Fitzpatrick và đặc điểm tổn thương sắc tố ở vùng điều trị có tính đến độ sáng tối và mật độ tổn thương; và sự hiện diện của các mục tiêu khác trong khu vực điều trị như mạch máu và lông sẫm màu (xem phần Chọn Thông số Laser ban đầu trong phần Điều trị).
- Chọn tốc độ lặp lại dựa trên kích thước và đường viền của vùng điều trị (xem phần Chọn Thông số Laser ban đầu cho phần Điều trị).
LƯU Ý: Phải cẩn thận để giữ các xung liền kề khi tốc độ lặp lại nhanh được sử dụng để tránh bỏ qua các khu vực.
- Thoa một lớp mỏng gel không màu lên
- Đặt đầu thiết bị điều trị chắc chắn lên da, đảm bảo rằng tay cầm vuông góc với bề mặt da và toàn bộ đầu tiếp xúc với
- Thực hiện một xung đơn ở rìa bên ngoài của vùng điều trị (ví dụ, phía trước tai) và đánh giá khả năng chịu đựng của bệnh nhân và các đáp ứng lâm sàng (xem ở trên). Nói chung, cần có các đáp ứng tinh tế với các phương pháp điều trị ban đầu và cơn đau nên nhỏ hơn hoặc bằng 6 trên thang điểm 1
- Để một vài phút cho các đáp ứng liên quan đến các loại da sáng (I – III) và tối đa 10 phút cho các loại da tối hơn (IV). Nếu không quan sát được đáp ứng, tăng dần độ ảnh hưởng theo từng bước nhỏ như độ dung nạp của bệnh nhân cho đến khi đạt được đáp ứng lâm sàng mong muốn.
- Bao phủ toàn bộ khu vực điều trị chỗ giao nhau một cách hợp lý bằng các xung IPL, sử dụng chồng lấp khoảng 20%.
- Liên tục đánh giá tương tác mô – laser và đáp ứng lâm sàng trong suốt quá trình điều trị và điều chỉnh cài đặt cho phù hợp.
- Nếu các đáp ứng lâm sàng không mong muốn xảy ra, hãy ngừng điều trị trong khu vực và làm mát da bằng cách sử dụng túi chườm đá trong 15 phút. Giảm độ ảnh hưởng và / hoặc tăng độ rộng xung để đạt được các đáp ứng lâm sàng mong muốn trong các khu vực điều trị còn lại.
- Sau khi khu vực điều trị được bao phủ chỗ giao nhau một cách hợp lý với các xung, đánh giá các tổn thương sắc tố trong khu vực được điều trị cho các đáp ứng lâm sàng.
- Nếu các khu vực có đường lằn thay đổi sắc tố không có đáp ứng thích hợp, hãy xem xét thực hiện đường xung thứ hai đến toàn bộ khu vực có cùng cài đặt, hoặc cùng độ rộng xung và mức độ ảnh hưởng thấp hơn một chút để tăng cường các đáp ứng lâm sàng.
- Nếu các tổn thương riêng biệt như nốt ruồi và tàn nhang không có đáp ứng thích hợp, hãy điều trị điểm tổn thương và sửa đổi cài đặt cho phù hợp để đạt được đáp ứng lâm sàng. Một mặt nạ tổn thương (Hình 8, Chương 3) có thể được sử dụng để nhắm mục tiêu cụ thể cho các tổn thương riêng biệt.
- Túi chườm đá được bọc trong một chiếc khăn có thể được áp dụng ngay sau khi điều trị trong 15 phút và làm dịu khu vực điều trị và giảm ban đỏ và phù.
- Kem hydrocortisone có thể được bôi tại chỗ cho các vùng ban đỏ: 1% cho ban đỏ nhẹ và 2,5% cho ban đỏ vừa.
- Kem chống nắng phổ rộng (SPF 30 với oxit kẽm hoặc titan dioxide) được áp dụng cho các khu vực điều trị tiếp xúc với ánh nắng mặt trời.
1.6. Chăm sóc sau điều trị
- Sưng và ban đỏ nhẹ được dự kiến và thường sẽ hết sau vài giờ đến vài ngày sau khi điều trị. Hướng dẫn bệnh nhân chườm túi đá 15 phút mỗi 1 – 2 giờ và 1 – 2.5% cho loại kem hydrocortisone 2 – 3 lần mỗi ngày trong vài ngày hoặc cho đến khi được giải quyết. Bệnh nhân nên liên hệ với bác sĩ của họ nếu ban đỏ kéo dài hơn 5 ngày như ban đỏ kéo dài có thể yêu cầu đánh giá để loại trừ các biến chứng (xem phần Biến chứng).
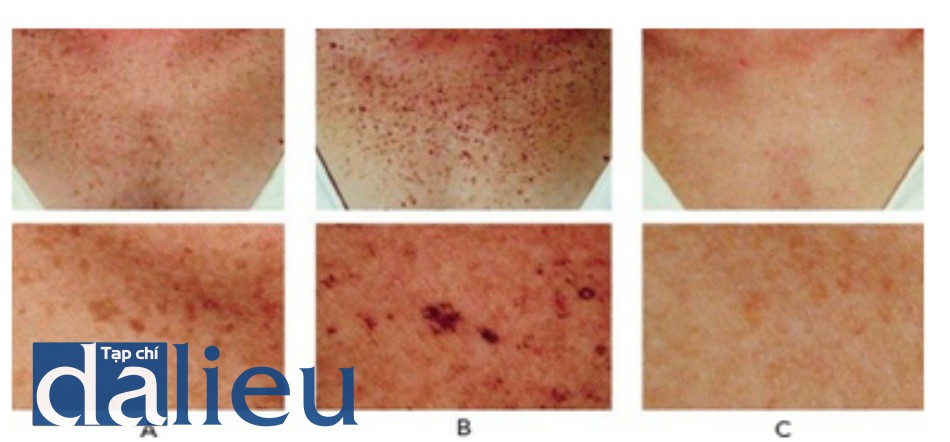
HÌNH 6 Các nốt ruồi và tàn nhang ở ngực khi nhìn gần trước khi (A), một tuần sau khi điều trị cho thấy các tổn thương sắc tố tối đi do sự hình thành các lớp vỏ nhỏ (B), và hai tuần sau điều trị (C), sử dụng ánh sáng xung mạnh IPL. - Nhạy cảm nhẹ giống như cháy nắng ở vùng được điều trị cũng có thể xảy ra, và điều này thường hết trong một ngày và có thể thuyên giảm bằng nước đá.
- Tổn thương sắc tố tối màu tiếp tục trong 1 – 2 ngày sau khi điều trị và đại diện cho sự hình thành các vỏ nhỏ (Hình 6b). Các tổn thương thể hiện phẩm chất siêu nhỏ của lớp vỏ; tuy nhiên, chúng không sờ thấy được. các vỏ nhỏ bong ra sau 1 – 2 tuần sau khi điều trị, làm lộ ra các tổn thương sáng màu hoặc đã được giải quyết (Hình 6c).
- Các kết quả sau điều trị làm dịu và dưỡng ẩm được sử dụng trong 2 tuần sau điều trị bao gồm kem chống nắng phổ rộng SPF 30 có chứa oxit kẽm hoặc titan dioxide (xem phần Giới thiệu và các khái niệm nền tảng, Sản phẩm chăm sóc da sau điều trị bằng Laser).
- Tránh tiếp xúc trực tiếp với ánh nắng mặt trời trong 4 tuần sau khi điều trị để giảm thiểu nguy cơ thay đổi sắc tố không mong muốn.
Da khô, ngứa không phải là hiếm trong 2 tuần sau điều trị. Sử dụng chế độ chăm sóc da tại chỗ cung cấp dưỡng ẩm và không có bất kỳ hoạt chất hoạt động nào như retinoids và axit hydroxy thường ngăn ngừa ngứa và tạo điều kiện cho việc lành thương (xem phần Giới thiệu và các khái niệm nền tảng, phần Sản phẩm chăm sóc da sau điều trị). Hydrocortisone 1 – 2.5% có thể được sử dụng hàng ngày hoặc hai lần mỗi ngày cho việc ngứa khi cần thiết và một sản phẩm dựa trên thuốc mỡ (ví dụ, Hydrabalm ™ của SkinCeuticals) có thể được Hướng dẫn chăm sóc sau điều trị bằng văn bản được cung cấp cho bệnh nhân (xem Hướng dẫn điều trị về tổn thương sắc tố trước và sau khi điều trị bằng Laser, Phụ lục 3b)
2. Các theo dõi thông thường
- Da khô, ngứa không phải là hiếm trong 2 tuần sau điều trị. Sử dụng chế độ chăm sóc da tại chỗ cung cấp dưỡng ẩm và không có bất kỳ hoạt chất hoạt động nào như retinoids và axit hydroxy thường ngăn ngừa ngứa và tạo điều kiện cho việc lành thương (xem phần Giới thiệu và các khái niệm nền tảng, phần Sản phẩm chăm sóc da sau điều trị). Hydrocortisone 1 – 2.5% có thể được sử dụng hàng ngày hoặc hai lần mỗi ngày cho việc ngứa khi cần thiết và một sản phẩm dựa trên thuốc mỡ (ví dụ, Hydrabalm ™ của SkinCeuticals) có thể sử dụng thay cho kem dưỡng ẩm để cung cấp thêm dưỡng ẩm. Cần thận trọng khi sử dụng các sản phẩm che phủ trên mặt trong một thời gian giới hạn (dưới 5 ngày) vì những sản phẩm này có thể gây ra ban nhỏ và mụn trứng cá.
- Việc tẩy tế bào chết bị trì hoãn của các vỏ nhỏ với những mảng sắc tố sẫm màu tồn tại trong 3 – 4 tuần có thể xảy ra, đặc biệt là với các phương pháp điều trị ở tứ chi. Điều này cũng có thể xảy ra ở những khu vực điều trị nơi da quá khô. Sau 3 tuần, bệnh nhân có thể nhẹ nhàng tẩy tế bào chết tại khu vực được điều trị để tạo điều kiện loại bỏ các vỏ nhỏ với các miếng chà xát nhỏ không cần kê đơn (ví dụ: Micro-Exfoliating Scrub ™ của SkinCeecoms) hoặc điều trị bằng phương pháp tổn thương da vi điểm.
3. Khoảng thời gian điều trị
Điều trị các tổn thương sắc tố biểu bì lành tính thường đòi hỏi một loạt 3 – 5 lần điều trị IPL trong khoảng thời gian hàng tháng để có kết quả tối ưu, tùy thuộc vào mức độ nghiêm trọng của tổn thương da do ánh sáng mặt trời. Các khu vực không thuộc mặt chậm hơn để tẩy tế bào chết và chữa lành và cần khoảng thời gian dài hơn giữa các lần điều trị lên đến 8 tuần. Một lần điều trị theo dõi hàng năm được khuyến nghị cho bệnh nhân để duy trì kết quả.
4. Điều trị sau đó
- Các tổn thương sắc tố sáng hơn, thưa thớt được quan sát trong quá trình điều trị. Độ ảnh hưởng được tăng lên và độ rộng xung giảm ở các lần khám tiếp theo theo hướng dẫn của nhà sản xuất để phù hợp với các đặc điểm tổn thương sắc tố. Khuyến cáo chỉ nên thay đổi một tham số để tăng cường điều trị tại bất kỳ thời điểm nào khi thăm khám lại. Thông thường, độ ảnh hưởng được tăng lên ban đầu trong một vài phương pháp điều trị (2-4 J / cm2 mỗi lần khám) và độ rộng xung bị giảm trong các lần điều trị
- Điều trị toàn bộ khu vực tại mỗi lần khám.
- Trì hoãn điều trị trong 2 tuần nếu các vỏ nhỏ có thể nhìn thấy sau đó, và xem xét sử dụng phương pháp tổn thương vi điểm hoặc tẩy tế bào chết để tăng tốc độ giải quyết tổn thương.
5. Các kết quả
Nhiều yếu tố ảnh hưởng đến kết quả điều trị của các tổn thương sắc tố lành tính, nhưng nói chung, bệnh nhân có loại da sáng màu theo phân loại Fitzpatrick có tổn thương sắc tố biểu bì sẫm màu như đốm nâu và tàn nhang có những cải thiện rõ rệt nhất với số lần điều trị ít nhất. Các tổn thương biểu bì có màu mờ nhạt và các tổn thương ở da như nám, PIH và đốm da của Civatte có xu hướng khó khăn hơn.
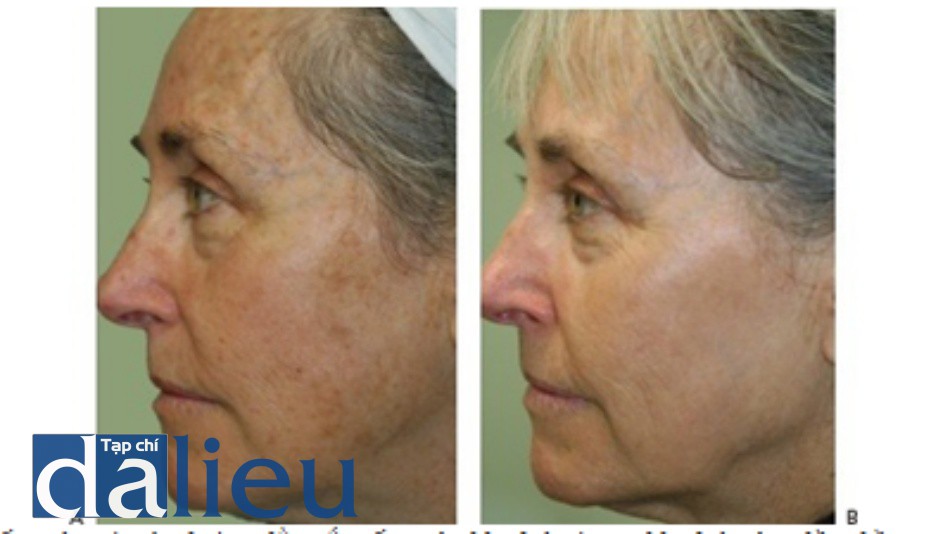
- Hình 4 cho thấy đốm nâu và đường lằn sắc tố trên mặt trước khi (A), ngay sau (B) và hai tháng sau (C), một lần điều trị bằng IPL (Icon ™ với tay cầm MaxG, Cynosure / Palomar).
- Hình 6 cho thấy đốm nâu trên ngực với góc nhìn cận cảnh trước khi (A), một tuần sau (B) và hai tuần sau (C), một lần điều trị bằng IPL. Lưu ý đốm nâu bị sẫm màu và bong tróc một tuần sau khi điều trị (B) do hình thành lớp vỏ nhỏ và cải thiện đáng kể sắc tố ở hai tuần (C).
- Hình 7 cho thấy đốm nâu và đường lằn sắc tố trên mặt trước khi (A) và sau khi (B) một loạt năm lần điều trị bằng cách sử dụng IPL (StarLux ™ với tay cầm LuxG, Cynosure / Palomar).
- Hình 8 cho thấy đốm nâu trên tay trước khi (A) và sau khi (B) một loạt các phương pháp điều trị bằng cách sử dụng IPL (StarLux ™ với tay cầm LuxG, Cynosure / Palomar).
- Hình 9 cho thấy đốm nâu trên cánh tay trước khi (A) và sau khi (B) một lần điều trị bằng IPL (BBL ™ với bộ lọc 515 nm, Sciton).
- Hình 10 cho thấy đốm nâu và tăng sắc tố dưới mắt trước khi (A) và sau khi (B) hai phương pháp điều trị bằng cách sử dụng laser QS 532 nm (RevLite ™, Cynosure / ConBio).
- Hình 11 cho thấy tàn nhang trên mặt trước khi (A) và sau khi (B) một lần điều trị bằng cách sử dụng laser QS 532 nm (Laser Peel ™, Medlite ™ Cyn- enses / ConBio).
- Hình 12 cho thấy tàn nhang trên mặt trước khi (A) và sau khi (B) một lần điều trị bằng cách sử dụng laser 1927 nm phân đoạn (Fraxel ™, Solta).
- Hình 13 cho thấy tăng sắc tố sau viêm ở bệnh nhân có loại da Fitzpat- rick loại VI trước khi (A) và sau khi (B) một loạt các phương pháp điều trị sử dụng laser QS 1064 nm (Medlite ™, Cynosure / ConBio).
- Hình 14 cho thấy nám trên mặt trước khi (A) và sau khi (B) sáu lần điều trị bằng cách sử dụng laser QS 1064 nm (RevLite ™, Cynosure / ConBio).
- Hình 15 cho thấy nám trên mặt trước khi (A) và sau khi (B) bốn lần điều trị bằng cách sử dụng laser 1550 nm phân đoạn (Fraxel ™, Solta).
Hình 7: Đốm nâu và các đường lằn sắc tố trước khi (A) và sau khi (B) với 5 lần điều trị sử dụng IPL 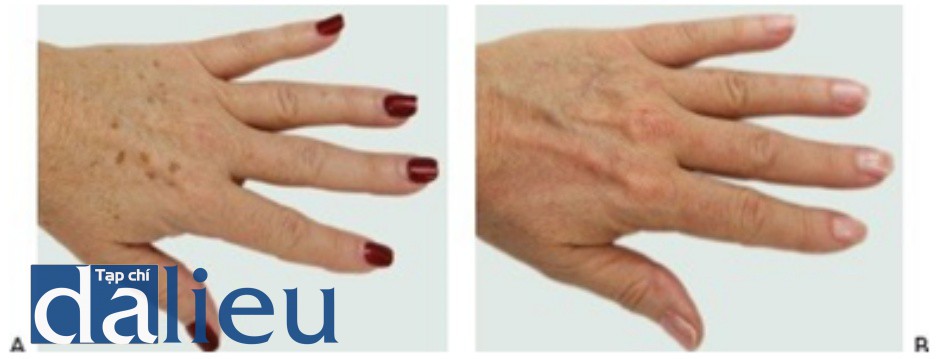
Hình 8: Đốm nâu bàn tay trước khi (A) và sau khi (B) một chuỗi điều trị IPL 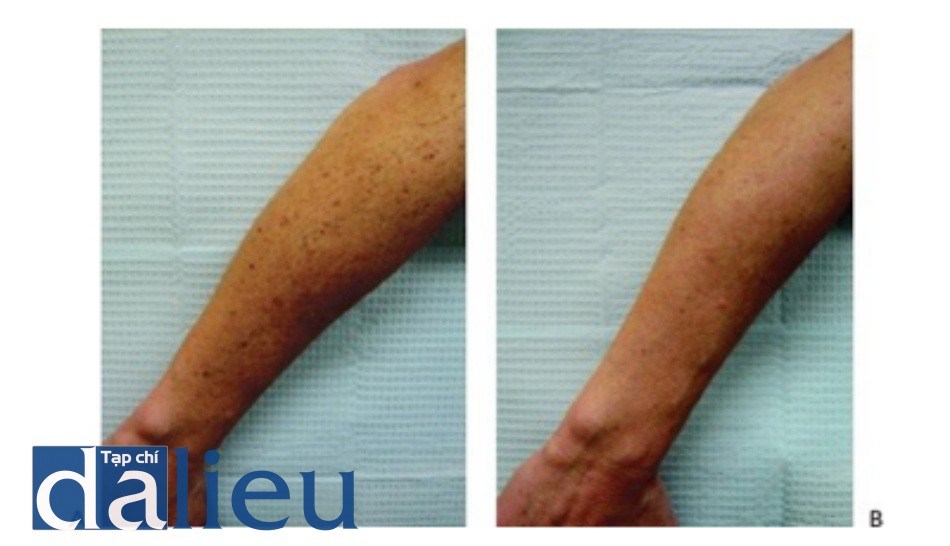
Hình 9: Đốm nâu cánh tay và đường lằn sắc tố trước khi (A) và sau khi (B) sau 1 lần điều trị bằng IPL 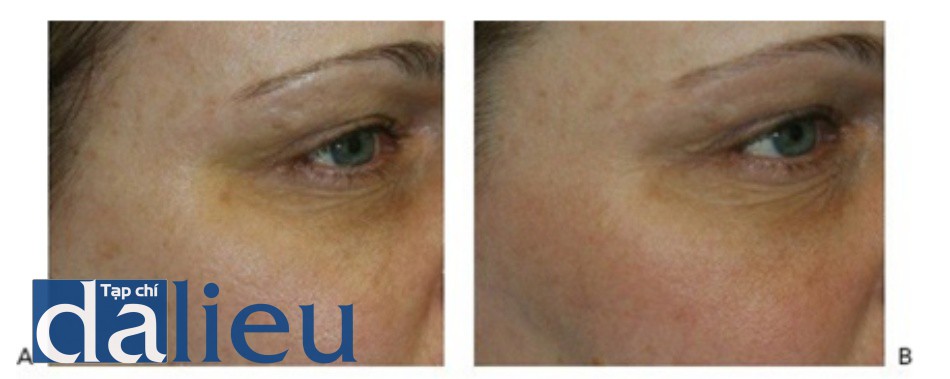
Hình 10: Đốm nâu và vòng thâm đen dưới mắt trước khi (A) và sau khi (B) 2 lần điều trị sử dụng Q-switched 532 nm laser 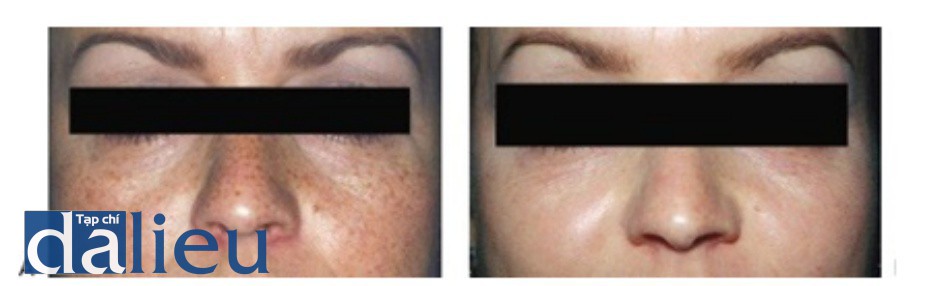
Hình 11: Tàn nhang trước khi (A) và sau khi (B) 1 lần điều trị sử dụng Q-switched 532 nm 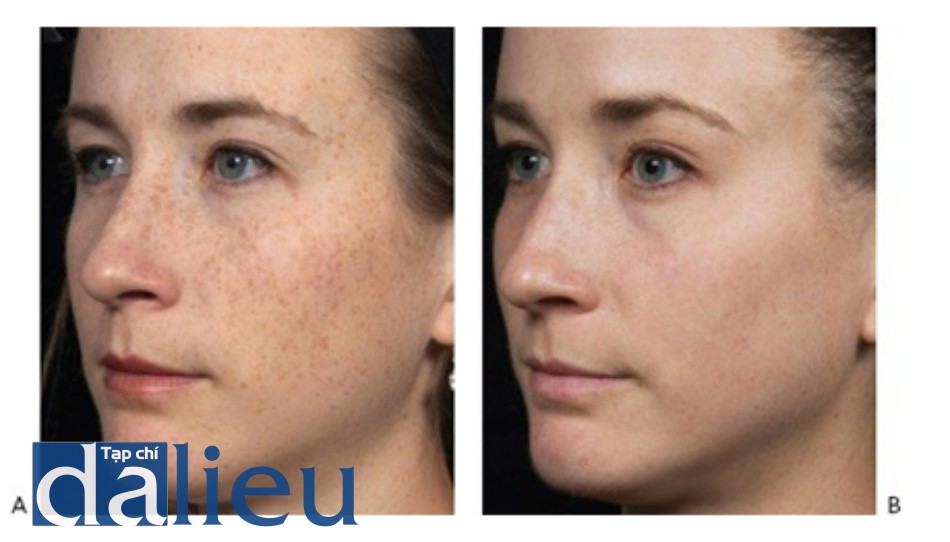
Hình 12: Tàn nhang trước khi (A) và sau khi (B) 2 lần điều trị với laser phân đoạn 1927nm 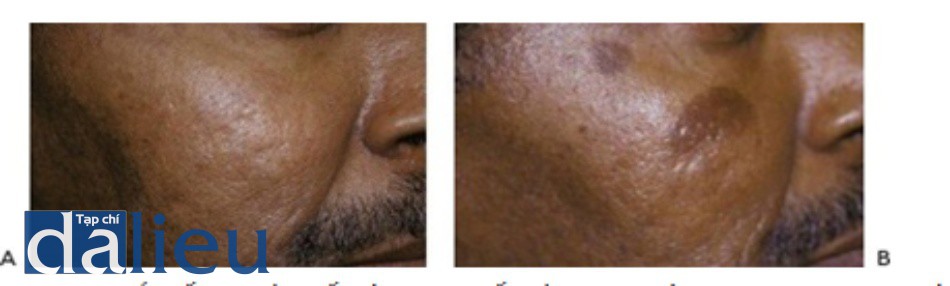
HÌNH 13 Tăng sắc tố sau viêm đối với loại da tối màu theo phân loại Fitzpatrick trước khi (A) và sau khi (B) một chuỗi điều trị sử dụng laser Q-switched 1064 nm. 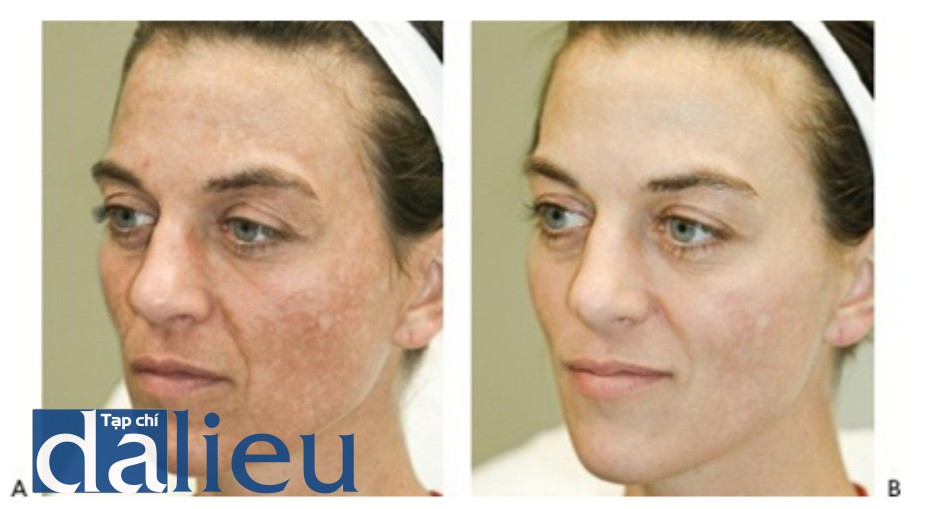
Hình 14: Nám trước khi (A) và sau khi (B) một chuỗi điều trị sử dụng laser Q-switched 1064 nm 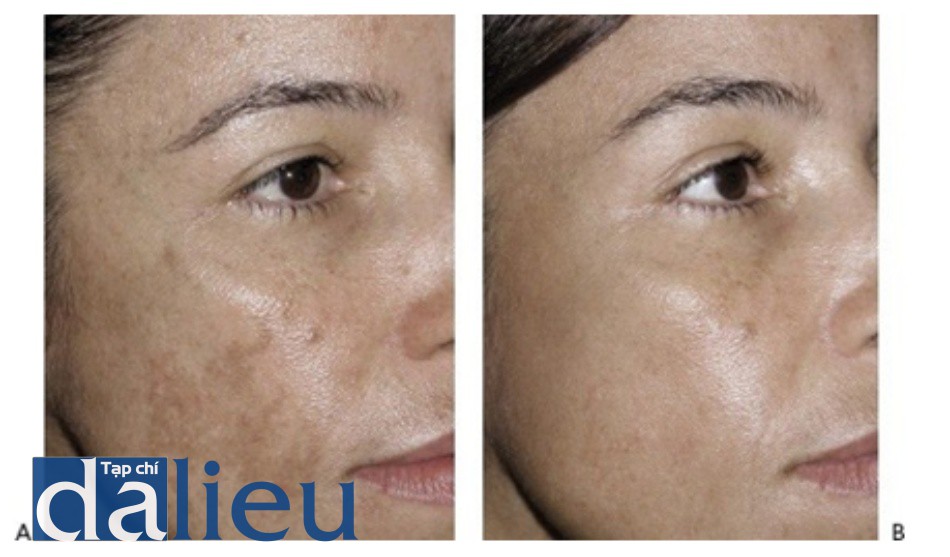
Hình 15: Nám trước khi (A) và sau khi (B) 4 lần điều trị sử dụng laser phân đoạn 1550nm
6. Biến chứng
- Đau đớn
- ban đỏ kéo dài
- Phù kéo dài
- Mề đay
- Viêm da tiếp xúc
- Sự nhiễm trùng
- Ban nhỏ
- Đốm xuất huyết và ban xuất huyết
- Các mẫu da có thể nhìn thấy hoặc các đường sọc
- Tăng sắc tố
- Giảm sắc tố
- Bỏng
- Thay đổi hình xăm
- Sẹo
- Không đáp ứng, giải phóng không hoàn toàn, tái phát hoặc làm xấu đi sắc tố không mong muốn (ví dụ: làm nám xấu hơn)
- Giảm lông trong hoặc liền kề khu vực điều trị
- Chấn thương mắt
Mặc dù các biến chứng nghiêm trọng là rất hiếm khi điều trị bằng laser với các tổn thương sắc tố lành tính, kiến thức về các biến chứng tiềm ẩn và cách xử trí của chúng giúp đảm bảo kết quả tốt nhất có thể. Các biến chứng liên quan đến điều trị quá mức như bỏng, tăng sắc tố và giảm sắc tố xảy ra thường xuyên nhất khi sử dụng các thông số điều trị tích cực: bước sóng ngắn, độ rộng xung ngắn, độ ảnh hưởng cao và làm mát biểu bì không đủ. Bệnh nhân có loại da Fitzpatrick tối màu (IV, VI) và những người có loại da sáng (I-III) mà có rối loạn sắc tố lan tỏa như màu đồng của da do quang hóa, da rám nắng và da bị tổn thương nặng do ánh nắng mặt trời với sự mở rộng của các nốt ruồi có nguy cơ cao nhất với các biến chứng này. Các cuộc thảo luận sau đây về các biến chứng tập trung vào những người nhìn thấy bằng laser không xâm lấn được sử dụng để điều trị các tổn thương sắc tố lành tính; các biến chứng liên quan đến laser xâm lấn được thảo luận trong Chương 6.
Ban đỏ, phù, viêm ngứa nhẹ và khó chịu như bị bỏng nắng nhẹ tạm thời sau khi điều trị là phổ biến, thường kéo dài trong vài giờ đến vài ngày và không được coi là biến chứng.
Đau thường chỉ được báo cáo trong quá trình điều trị và từ nhẹ đến trung bình (dưới 6 trên thang điểm đau tiêu chuẩn là 1 – 10) tùy thuộc vào khu vực điều trị. Cơn đau nhiều hơn với laser phân đoạn, điển hình là 5 – 6, và bệnh nhân thường cần làm mát bằng việc thổi mát hoặc chườm đá ngay sau khi điều trị để thoải mái. Khiếu nại đau vài ngày sau điều trị là không phổ biến và nên được đánh giá, đặc biệt là để đánh giá tổn thương nhiệt do điều trị quá mức và nhiễm trùng.
Ban đỏ kéo dài và phù kéo dài đến 5 ngày có thể là kết quả của việc điều trị tích cực cho vùng má, đặc biệt là với laser phân đoạn và laser xung nhuộm. Ban đỏ và phù có thể được điều trị bằng cách sử dụng túi chườm đá được áp dụng trong 15 phút một vài lần mỗi ngày, ngủ với đầu nâng cao, một loại thuốc kháng histamine đường uống như cetirizine (Zyrtec®) 10 mg hoặc diphenhydramine (Benadryl®) 12.5 – 25 mg mỗi ngày và một corticosteroid tại chỗ hai lần mỗi ngày như một steroid có hiệu lực thấp (ví dụ, hydrocortison 2,5%) hoặc một steroid có hiệu lực trung bình (ví dụ, triamcinolone acetonide 0.1%) tùy thuộc vào mức độ nghiêm trọng. Ban đỏ kéo dài và phù kéo dài hơn 5 ngày là không thường gặp, và có thể là một dấu hiệu của tổn thương nhiệt do điều trị quá mức, viêm da tiếp xúc hoặc nhiễm trùng.
Mề đay ở vùng điều trị có thể được nhìn thấy ngay sau khi điều trị và được xử trí tương tự (Hình 14, Chương 5). Sau khi được xác định, bệnh nhân có sự hình thành tổ ong khi đáp ứng với điều trị bằng laser có thể được điều trị trước bằng thuốc kháng histamine 1 giờ trước khi làm điều trị để làm giảm đáp ứng histamine.
Viêm da tiếp xúc là không phổ biến với laser không xâm lấn nhưng là một điều cần cân nhắc ở những bệnh nhân bị ban đỏ nặng hơn và viêm ngứa sau điều trị. Nếu nghi ngờ viêm da tiếp xúc, các sản phẩm tại chỗ sau điều trị sẽ bị ngưng sử dụng và sử dụng một loại thuốc corticosteroid tại chỗ (theo hướng dẫn cho ban đỏ và phù kéo dài).
Nhiễm trùng sau khi điều trị bằng laser các tổn thương sắc tố là không phổ biến và cần điều trị đặc hiệu với mầm bệnh. Kích hoạt lại nhiễm virus trong khu vực điều trị chẳng hạn như herpes simplex (và zoster) là một trong những biến chứng nhiễm trùng phổ biến nhất và điều trị trước bằng thuốc kháng vi- rút đường uống (ví dụ, valacyclovir / famciclovir 500 mg 1 viên hai lần mỗi ngày bắt đầu 2 ngày trước điều trị và tiếp tục trong 3 ngày sau khi điều trị) ở những bệnh nhân có tiền sử đã biết làm giảm nguy cơ này. Nhiễm trùng do vi khuẩn là rất hiếm (ngoài mụn trứng cá), và nếu chúng xảy ra thường là do liên cầu khuẩn hoặc tụ cầu. Hình 16 cho thấy nhiễm trùng vi khuẩn ở vùng được cạo ở chân 2 tuần sau khi điều trị bằng IPL. Lưu ý rằng các vỏ nhỏ đã được loại bỏ trong khu vực cạo.
Các lựa chọn điều trị bao gồm kháng sinh tại chỗ như mupirocin (Bac- troban®) hoặc kháng sinh đường uống như doxycycline 100 mg hai lần mỗi ngày trong 1 tuần; mô hình kháng thuốc tại chỗ nên được xem xét trong lựa chọn kháng sinh. Mụn trứng cá là tương đối phổ biến sau khi điều trị bằng la- ser phân đoạn. Nó thường phát triển trong vài tuần đầu tiên và tự hết. Nếu mụn vẫn tồn tại, một loại kháng sinh đường uống như doxycycline hoặc minocycline (ví dụ: 100 mg 1 viên hai lần mỗi ngày trong 2 tuần) có thể được sử dụng.
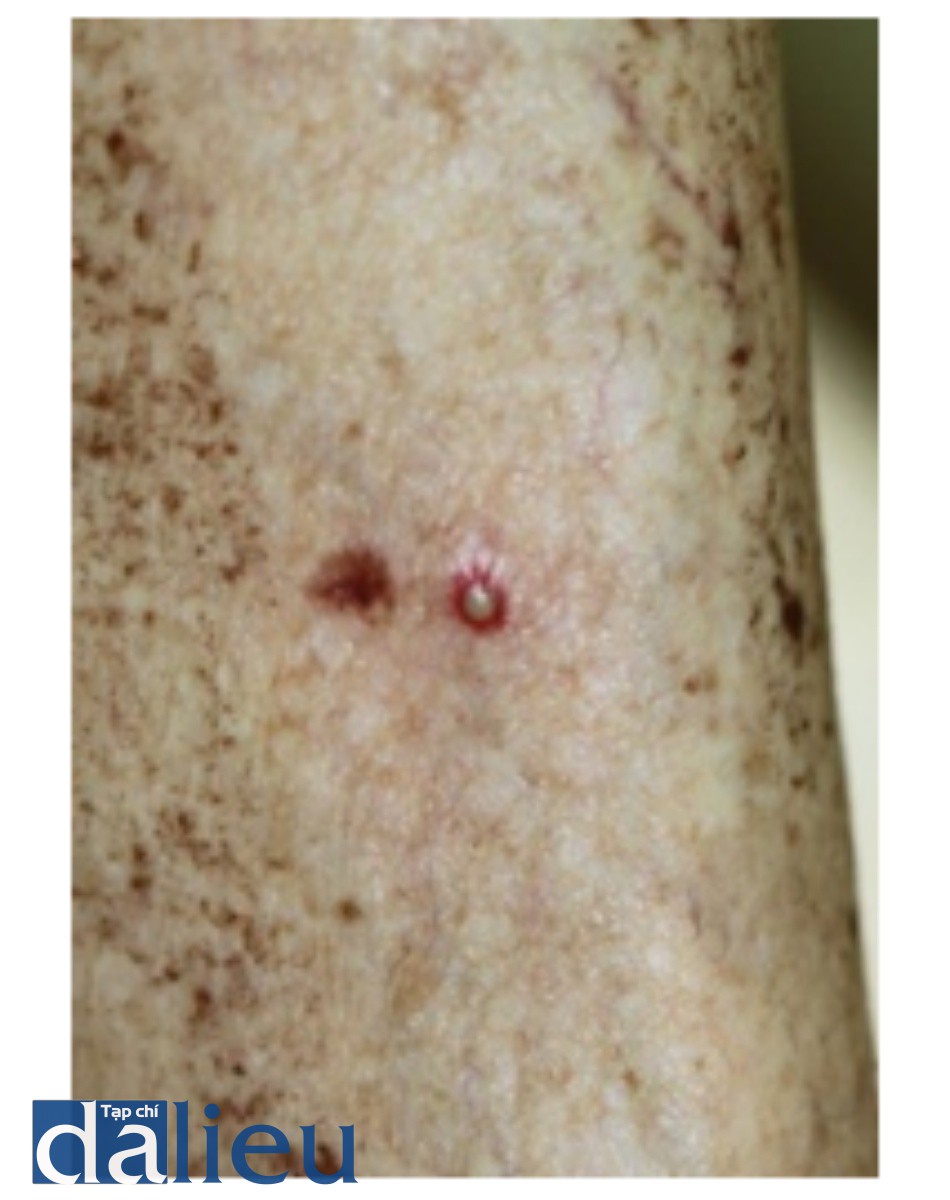
Ban nhỏ là kết quả của sự tắc nghẽn của tuyến bã nhờn và thường xảy ra với các tia laser không phân đoạn. Thuốc mỡ được sử dụng để dưỡng ẩm da sau điều trị có thể làm tắc nghẽn tuyến bã nhờn và góp phần hình thành ban nhỏ. Ban nhỏ thường không tự hết và cần phải sử dụng kim 20G và tách bỏ nó (ví dụ, bóp nhẹ bằng đầu tăm bông) để loại bỏ.
Đốm xuất huyết và ban xuất huyết đại diện cho chảy máu dưới da và thường xuất hiện vài phút sau khi điều trị (Hình 9, Chương 3). Đốm xuất huyết và ban xuất huyết là phổ biến với laser QS và laser bước sóng ngắn (ví dụ: 532 nm), đặc biệt khi độ rộng xung ngắn và độ ảnh hưởng cao được sử dụng. Đốm xuất huyết thường mất 3 – 5 ngày để giải quyết và ban xuất huyết có thể mất tới 2 tuần. Sử dụng kích thước điểm lớn, độ ảnh hưởng thấp và nén da nếu điều trị trên ban đỏ có thể làm giảm tỷ lệ mắc bệnh ban xuất huyết với các tia laser dễ hình thành ban xuất huyết. Các sản phẩm tại chỗ như arnica và vitamin K có thể được sử dụng hạn chế trong điều trị ban xuất huyết.
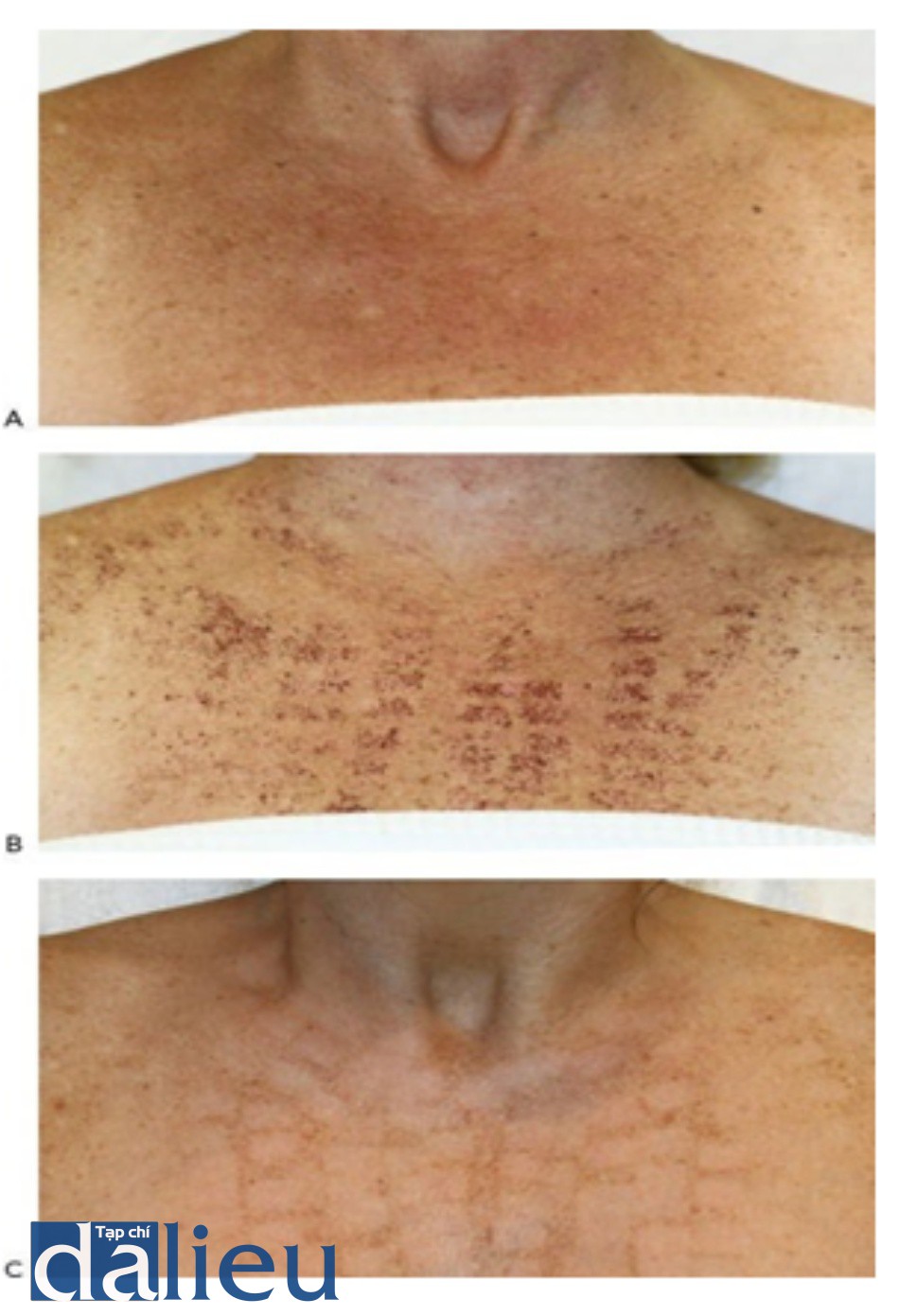
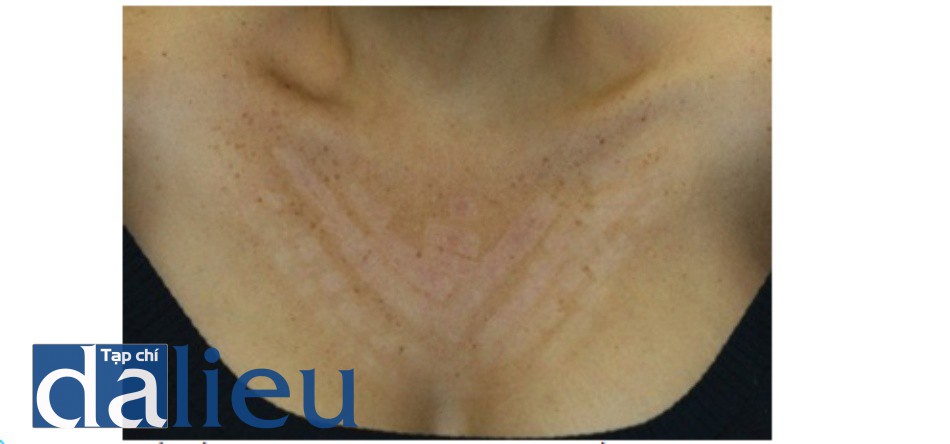
Tăng sắc tố và giảm sắc tố là các biến chứng sắc tố do sự thay đổi màu da nền. Bệnh nhân có các loại da tối màu theo phân loại Fitzpatrick (IV – VI) và các loại da sáng (I-III) với rối loạn sắc tố lan tỏa như da bị tổn thưởng do ánh nắng mặt trời nghiêm trọng, da màu đồng do quang hóa, và sạm da gần đây là những biến chứng sắc tố có nguy cơ cao nhất. Chúng xảy ra thường xuyên nhất với việc sử dụng các thông số điều trị tích cực như bước sóng ngắn (ví dụ: 532 nm) và độ rộng xung ngắn (ví dụ: laser QS). Những thay đổi sắc tố có thể xuất hiện ở các vùng riêng biệt thường có hình dạng của đầu điều trị, hoặc dưới dạng các mô hình nhìn thấy được và các dải sọc. Các mô hình và sọc là phổ biến với phương pháp điều trị IPL, đặc biệt là trong các loại da sáng màu theo Fitzpatrick với rối loạn sắc tố lan tỏa. Những mô hình này có thể là kết quả của các phương pháp điều trị cẩn thận với các xung chồng chéo thích hợp, trong đó các sọc tối đại diện cho các vùng chồng lấp. Trong các trường hợp khác, các mô hình này có thể là kết quả của việc loại bỏ sắc tố theo hình dạng của đầu điều trị, trong đó các sọc tối màu biểu thị vùng da không được điều trị xung quanh đường đi của đầu laser. Hình 17 cho thấy ngực của bệnh nhân da sáng màu theo Fitzpatrick với da màu đồng do quang hóa trước khi (A), năm ngày sau khi điều trị với tăng sắc tố và lớp vỏ trong hình dạng của đầu IPL (B), và một tháng sau khi điều trị IPL với kết quả các sọc giảm sắc tố đại diện cho vùng da sáng màu được bao quanh bởi da không được điều trị (C). Hình 18 cho thấy các sọc giảm sắc tố trên ngực của bệnh nhân có loại da tối màu theo Fitzpatrick do điều trị sử dụng tay cầm IPL không phù hợp với loại da bệnh nhân.
Tăng sắc tố liên quan đến điều trị bằng laser chủ yếu là do sự điều hòa của sự tổng hợp và lắng đọng melanin trong lớp biểu bì do viêm, được gọi là tăng sắc tố sau viêm (PIH). Ban đỏ kéo dài sau điều trị kết hợp với phơi nắng trực tiếp có liên quan đến PIH, đặc biệt ở các loại da sẫm màu. Bệnh nhân bị nám không được chẩn đoán cũng có thể bị làm xấu đi tình trạng tăng sắc tố một vài tuần sau khi điều trị và điều này xảy ra thường xuyên nhất trong các phương pháp điều trị bằng laser lặp đi lặp lại trong khoảng thời gian ngắn (ví dụ, khoảng 1-2 tuần). Tăng sắc tố thường tự khỏi sau vài tháng, mặc dù trong những trường hợp hiếm gặp có thể là vĩnh viễn. Chống nắng bao gồm ứng dụng kem chống nắng phổ rộng với SPF 30 có chứa oxit kẽm hoặc titan dioxide và tránh ánh nắng mặt trời là các biện pháp phòng ngừa PIH. PIH có thể được điều trị bằng cách sử dụng một chất làm sáng tại chỗ như kem hydroquinone 4 – 8% hai lần mỗi ngày trong khu vực PIH, và các quy trình tẩy da chết bề mặt như tẩy da chết ví dụ như tổn thương da vi điểm và lột da bằng hóa chất nhẹ 1 tháng sau khi điều trị, và chống nắng. Xử lý trước điều trị các loại da sẫm màu với hydro- quinone trong 1 tháng cũng có thể hỗ trợ ngăn ngừa tăng sắc tố. Giảm sắc tố là một biến chứng nghiêm trọng hơn thường là tạm thời, nhưng có thể là vĩnh viễn. Có một vài lựa chọn điều trị cho giảm sắc tố, nhưng nó có thể gây khó chịu khi tiếp xúc với ánh sáng mặt trời xung quanh, laser excimer (308 nm) và điều trị UVB dải hẹp. Da xung quanh các khu vực bị giảm sắc tố có thể được làm sáng bằng các phương pháp điều trị bằng laser trong nỗ lực pha trộn ranh giới giữa da nền và các khu vực bị giảm sắc tố.
Bỏng có thể là kết quả của các thông số điều trị tích cực, đặc biệt là với các bước sóng ngắn (ví dụ: 532 nm). Áp dụng kịp thời một túi chườm đá cho các khu vực nghi ngờ điều trị quá mức tại thời điểm điều trị mà có ban đỏ và đau đớn nặng có thể làm giảm diện tích chấn thương. Mụn nước và lớp vỏ được kiểm soát bằng cách sử dụng một loại thuốc mỡ thường gặp như Aquaphor ™ hoặc bacitracin, và được phủ bằng băng gạc và băng giấy. Bệnh nhân được theo dõi trong vài tuần tới để theo dõi hình thành bóng nước, ban đỏ kéo dài, cứng và sẹo. Hình xăm và các loại trang điểm vĩnh viễn có sắc tố mực tập trung và điều trị trên các vùng này có thể dẫn đến bỏng toàn bộ độ dày của da.
Sẹo là rất hiếm nhưng có thể xảy ra với các phương pháp điều trị quá tích cực, đặc biệt là ở các khu vực dễ bị sẹo như xương ức hoặc với các phương pháp điều trị phức tạp do bỏng và nhiễm trùng. Ngoài ra, việc sử dụng isotreti- noin gần đây, xạ trị trước đây trong khu vực điều trị và tiền sử hình thành sẹo lồi cũng là những yếu tố nguy cơ gây sẹo phì đại. Ban đỏ dữ dội kéo dài có thể là một dấu hiệu của sự hình thành sẹo sắp xảy ra. Các biện pháp can thiệp cho ban đỏ dữ dội kéo dài để giảm nguy cơ để lại sẹo và xử trí sẹo được thảo luận trong phần Sẹo, Chương 6.
Sự không đáp ứng của các tổn thương sắc tố có thể xuất phát từ các thông số điều trị quá bảo tồn. Các tổn thương Keratotic như tiết bã nhờn ker- atoses có thể sáng màu nhưng không làm phẳng khi đáp ứng với laser không xâm lấn; chúng có thể được điều trị bằng laser tái tạo bề mặt và nitơ lỏng.
Lông giảm trong hoặc liền kề với khu vực điều trị có thể xảy ra. Nên thảo luận đầy đủ về nguy cơ này nếu lông có hiện diện, đặc biệt là nếu điều trị trên lông mặt của nam giới.
Chấn thương mắt có thể tránh được bằng cách đeo kính bảo hộ an toàn với laser mọi lúc trong quá trình điều trị, hướng đầu laser ra khỏi mắt và điều trị bên ngoài ổ mắt. Ánh sáng laser trên võng mạc có thể phá hủy melanin võng mạc, dẫn đến mù lòa.
7. Quần thể đặc biệt và những cân nhắc bổ sung
- Mang thai và cho con bú. Phụ nữ mang thai hoặc cho con bú thường không trải qua điều trị chọn lựa như laser để điều trị các tổn thương mạch máu đỏ. Một biến chứng có thể ở phụ nữ cho con bú là ức chế tiết sữa do đau liên quan đến đau do điều trị bằng laser kéo dài.
- Các loại da tối màu theo Fitzpatrick. Bệnh nhân có loại da tối màu theo Fitzpatrick (IV – V) được điều trị bằng cách sử dụng cài đặt bảo tồn với độ rộng xung dài và độ ảnh hưởng thấp. Thông số điều trị là tăng dần để giảm nguy cơ biến chứng. Bệnh nhân có thể không trải nghiệm như nhau về việc giảm sắc tố không mong muốn mà các loại da Fitzpatrick nhẹ hơn có thể đạt được do những hạn chế này.
- Bệnh nhân nhi. Bệnh nhi thường không phải là ứng cử viên thông thường cho phương pháp điều trị trẻ hóa da thẩm mỹ.
- Khu vực không thuộc mặt. Các khu vực không thuộc mặt có ít đơn vị bã nhờn, được xem là nơi tái biểu mô hóa tạo điều kiện thuận lợi cho việc lành thương. Những khu vực này đã bị chậm lành vết thương liên quan đến khuôn mặt, với nguy cơ điều trị quá mức lớn hơn và sẹo, và nên được điều trị bảo tồn.
- Trị nám. Kết quả từ phương pháp điều trị nám bằng laser có thể thay đổi và trong một số trường hợp, tăng sắc tố có thể trở nên tồi tệ hơn, đặc biệt với các phương pháp điều trị IPL lặp đi lặp lại.
7.1. Kỹ thuật học tập để điều trị bằng laser cho các tổn thương sắc tố
Cân nhắc thực hiện các phương pháp điều trị ban đầu ở những bệnh nhân có loại da sáng màu theo phân loại Fitzpatrick (I – III) trên mặt bằng các thông số bảo tồn: bộ lọc cắt IPL cao (ví dụ: 560 nm), độ rộng xung dài và độ ảnh hưởng thấp. Nhắm đến các đáp ứng lâm sàng tinh tế của tổn thương sắc tố tối màu với ban đỏ xung quanh tổn thương tối thiểu được khuyến khích ban đầu. Khi đã có kĩ năng điều trị, các cài đặt sửa đổi để đạt được các đáp ứng lâm sàng tiêu chuẩn và xem xét tiến tới điều trị các khu vực không thuộc mặt.
7.2. Phát triển hiện tại
Tái tạo bề mặt phân đoạn là một trong những lĩnh vực mới nhất của y học laser với nhiều lợi ích trẻ hóa da bao gồm giảm sắc tố. Các ứng dụng mới cho công nghệ này, bước sóng mới và sửa đổi mới đang nhanh chóng trở nên khả dụng. Một số kỹ thuật mới nhất, trong đó có các nghiên cứu lâm sàng, liên quan đến việc kết hợp tái tạo bề mặt phân đoạn với các công nghệ laser khác để đạt được những cải tiến toàn diện hơn cho làn da lão hóa do ánh nắng mặt trời (xem phần Giới thiệu và các khái niệm nền tảng, Kết hợp quy trình thẩm mỹ). Các thiết bị phân đoạn không xâm lấn không cần toa đang được phát triển với tuyên bố của công ty về việc cải thiện các tổn thương sắc tố lành tính bên cạnh việc điều trị các dấu hiệu khác của da lão hóa do ánh sáng mặt trời như nếp nhăn và kết cấu da. ReAura (của Philips) là một laser diode phân đoạn không xâm lấn (1435 nm) tuyên bố cải thiện làn da lão hóa do ánh nắng mặt trời. Tia laser này thâm nhập sâu 200 μm, trong khi laser phân đoạn không xâm lấn tại văn phòng thâm nhập tới 1500 μm. Một thiết bị gia đình khác được cung cấp tại Hoa Kỳ để trẻ hóa da là VISS (bởi Narian, Hàn Quốc), IPL 430 – 1200 nm với dữ liệu hạn chế. Mặc dù các cải tiến khiêm tốn có thể được nhìn thấy với các thiết bị gia đình, nhưng hiệu quả lâm sàng của chúng khó có thể so sánh với các công nghệ xây dựng cho văn phòng.
7.3. Cân nhắc tài chính
Điều trị bằng laser các tổn thương sắc tố không được trả bảo hiểm. Các chi phí điều trị khác nhau, và phần lớn được xác định bởi giá ở địa phương. Giá điều trị cá nhân dao động từ $ 350 – $ 500 cho một lần điều trị cho một khu vực rộng lớn như mặt hoặc ngực và $ 150 – $ 250 cho một khu vực nhỏ như tay hoặc cổ. Một số phương pháp điều trị thường cần đạt được lợi ích tối đa và một loạt 3 – 5 lần điều trị có thể được cung cấp cho bệnh nhân.
Laser ở đây nghĩa là cả lasers và các thiết bị ánh sáng xung mạnh (IPL), trừ khi có thông tin cụ thể khác.
Sự thận trọng nên được cân nhắc với các sẹo phì đại.
Tham khảo thêm một số bài viết cùng chủ đề